Хроническая обструктивная болезнь легких
Версия: Клинические рекомендации РФ 2021 (Россия)
Категории МКБ:
Другая хроническая обструктивная легочная болезнь (J44)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Разработчик клинической рекомендации
- Российское респираторное общества
Одобрено Научно-практическим Советом Минздрава РФ
Клинические рекомендации
Хроническая обструктивная болезнь легких
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем:J44
Год утверждения (частота пересмотра):2021
Возрастная категория:Взрослые
Год окончания действия:2023 ID:603
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
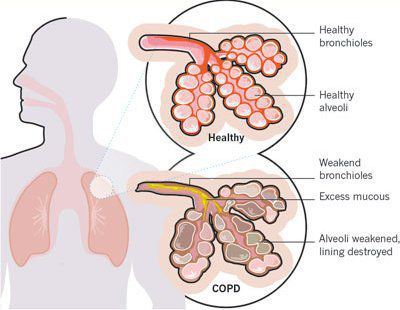
Хроническая обструктивная болезнь легких (ХОБЛ) – заболевание, характеризующееся персистирующим ограничением воздушного потока, которое обычно прогрессирует и является следствием хронического воспалительного ответа дыхательных путей и легочной ткани на воздействие ингалируемых повреждающих частиц или газов. Обострения и коморбидные состояния являются неотъемлемой частью болезни и вносят значительный вклад в клиническую картину и прогноз [1].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Хроническая обструктивная болезнь легких (J44):
J44.0 – Хроническая обструктивная болезнь легких с острой респираторной инфекцией нижних дыхательных путей
J44.1 – Хроническая обструктивная болезнь легких с обострением неуточненная
J44.8 – Другая уточненная хроническая обструктивная болезнь легких
Хронический бронхит: астматический (обструктивный) без дополнительных уточнений (БДУ), эмфизематозный БДУ, обструктивный БДУ
J44.9 – Хроническая обструктивная болезнь легких неуточненная
Хроническая обструктивная болезнь легких БДУ.
Облачная МИС «МедЭлемент»
Классификация
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
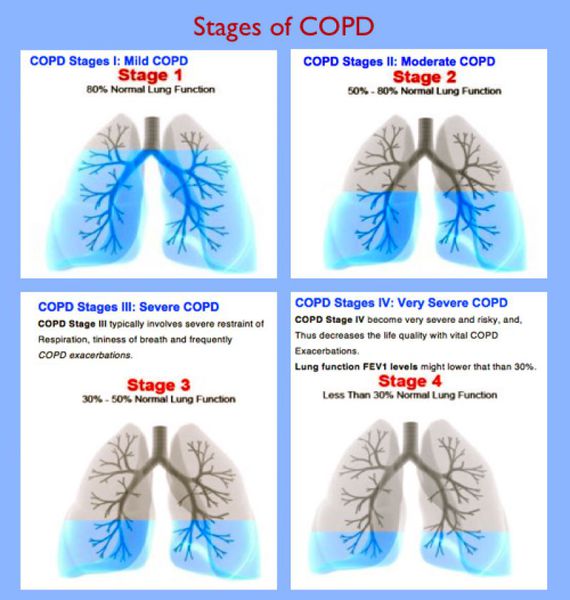
Ранее классификация ХОБЛ строилась на показателях функционального состояния легких, базирующихся на постбронходилатационных значениях объема форсированного выдоха за 1-ю секунду (ОФВ1), и в ней выделялось 4 стадии заболевания (Табл. 1).
Таблица 1. Спирометрическая (функциональная) классификация ХОБЛ.
| Стадия ХОБЛ | Степень тяжести | ОФВ1/ФЖЕЛ | ОФВ1, % от должного |
| I | Легкая | < 0,7 (70%) | ОФВ1 ³ 80% |
| II | Среднетяжелая | < 0,7 (70%) | 50%≤ОФВ1< 80% |
| III | Тяжелая | < 0,7 (70%) | 30%≤ОФВ1< 50% |
| IV | Крайне тяжелая | < 0,7 (70%) | ОФВ1 < 30% или < 50% в сочетании с хронической дыхательной недостаточностью |
В пересмотре документа GOLD (Global Initiative for Chronic Obstructive Lung Disease) в 2011 году была предложена новая классификация, основанная на интегральной оценке тяжести пациентов с ХОБЛ [15]. Она учитывает не только степень тяжести бронхиальной обструкции (степень нарушения бронхиальной проходимости) по результатам исследования неспровоцированных дыхательных объемов и потоков (спирометрии), но и клинические данные о пациенте: количество обострений ХОБЛ за год и выраженность клинических симптомов по шкале mMRC (modified Medical Research Council Dyspnea Scale) и тесту CAT (COPD Assessment Test). Классификация ХОБЛ с учетом рекомендаций программы GOLD выглядит следующим образом (Табл. 2).
Таблица 2. Классификация ХОБЛ согласно GOLD (2011 г.)
При оценке степени риска рекомендуется выбирать наивысшую степень в соответствии с ограничением скорости воздушного потока по классификации GOLD
или с частотой обострений в анамнезе. Также добавлено положение о том, что при наличии у пациента в предыдущем году даже одного обострения, приведшего к госпитализации (то есть тяжелого обострения), его следует относить к группе высокого риска.
С учетом вышесказанного диагноз ХОБЛ может выглядеть следующим образом:
«Хроническая обструктивная болезнь лёгких…» и далее следует оценка:
- степени тяжести (I – IV) нарушения бронхиальной проходимости;
- выраженности клинических симптомов: выраженные (CAT≥10, mMRC≥2), невыраженные (CAT<10, mMRC<2);
- частоты обострений: редкие (0 – 1), частые (≥2);
- фенотипа ХОБЛ (если это возможно);
- осложнений (дыхательной недостаточности, легочной гипертензии и др.);
- сопутствующих заболеваний.
Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Факторы риска
В развитии ХОБЛ играют роль как эндогенные факторы, так и воздействие факторов внешней среды. Курение остается основной причиной ХОБЛ. По некоторым оценкам, в индустриальных странах курение вносит вклад в смертность около 80% мужчин и 60% женщин, а в развивающихся странах − 45% мужчин и 20% женщин [2, 3]. В развивающихся странах существенное повреждающее действие на органы дыхания оказывает сжигание биомасс для приготовления пищи и обогрева жилых помещений.
Этиологическую роль также могут играть профессиональные вредности, пассивное курение и загрязнение воздуха вне помещений. В Европе и Северной Америке вклад загрязнения воздуха на рабочем месте в развитие ХОБЛ оценивается как 15-20% [2]. Вероятно, этот вклад существенно больше в странах, где профессиональные вредности контролируются менее тщательно. Загрязнение воздуха на рабочем месте биологической, минеральной пылью, газами и дымом (на основании самостоятельной оценки пациентами) ассоциировалось с большей распространенностью ХОБЛ [4].
Эндогенные факторы риска включают генетические, эпигенетические и другие характеристики пациента, такие как бронхиальная гиперреактивность и бронхиальная астма (БА) в анамнезе [5], а также перенесенные тяжелые респираторные инфекции в детском возрасте. При этом бронхиальная гиперреактивность является фактором риска развития ХОБЛ даже в отсутствии БА [6, 7]; имеются данные и о том, что симптомы хронического бронхита могут увеличивать риск развития ХОБЛ [8, 9].
Врожденный дефицит альфа 1-антитрипсина — аутосомно-рецессивное наследственное заболевание, предрасполагающее к развитию ХОБЛ, выявляется менее чем в 1% случаев [10, 11]. Другие генетические факторы предрасположенности к ХОБЛ сложны, и вклад их в развитие заболевания в настоящее время недостаточно ясен. Развитие ХОБЛ ассоциировано с полиморфизмом множества генов, но только немногие из этих ассоциаций были показаны в независимых популяционных выборках [12].
Патогенез
Воспаление
д
ыхательных п
у
тей
ХОБЛ характеризуется повышением количества нейтрофилов, макрофагов и Т- лимфоцитов (особенно CD8+) в различных частях дыхательных путей и легких. Повышенное число воспалительных клеток у пациентов с ХОБЛ обнаруживают как в проксимальных, так и в дистальных дыхательных путях. При обострении у некоторых пациентов может наблюдаться увеличение числа эозинофилов.
Оксидативный стресс, т.е. выделение в воздухоносных путях повышенного количества свободных радикалов, обладает мощным повреждающим действием на все структурные компоненты легких и приводит к необратимым изменениям легочной паренхимы, дыхательных путей, сосудов легких.
Важное место в патогенезе ХОБЛ занимает дисбаланс системы «протеиназы- антипротеиназы», который возникает в результате как увеличенной продукции или повышения активности протеиназ, так и снижения активности или уменьшения продукции антипротеаз. Данный дисбаланс часто является следствием воспаления, индуцированного ингаляционным воздействием повреждающих веществ.
Ог
р
аничение воз
ду
шного потока и легочная гипе
р
инфляция
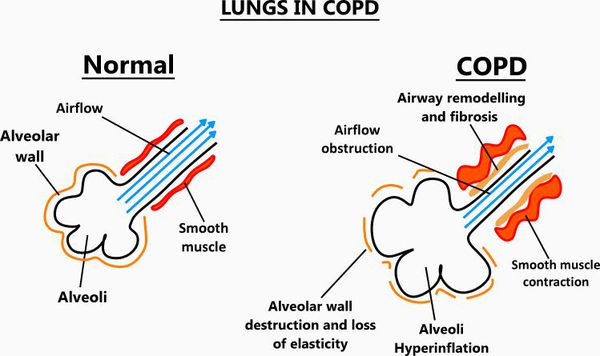
Экспираторное ограничение воздушного потока является основным патофизиологическим нарушением при ХОБЛ. В его основе лежат как обратимые, так и необратимые компоненты. К необратимым относятся:
- Фиброз и сужение просвета дыхательных путей;
- Потеря эластичной тяги легких вследствие альвеолярной деструкции;
- Потеря альвеолярной поддержки просвета малых дыхательных путей.
К обратимым причинам относятся:
- Накопление воспалительных клеток, слизи и экссудата плазмы в бронхах;
- Сокращение гладкой мускулатуры бронхов;
- Динамическая гиперинфляция (т.е. повышенная воздушность легких) при физической нагрузке.
Существенное значение в патогенезе ХОБЛ имеет и другое патофизиологическое нарушение – легочная гиперинфляция (ЛГИ). В основе ЛГИ лежит воздушная ловушка, которая развивается из-за неполного опорожнения альвеол во время выдоха вследствие потери эластической тяги легких (статическая ЛГИ) или вследствие недостаточного времени выдоха в условиях выраженного ограничения экспираторного воздушного потока (динамическая ЛГИ).
Согласно недавно выполненным исследованиям, сужение просвета и уменьшение числа терминальных бронхиол предшествует развитию эмфизематозной деструкции альвеол как при центриацинарной, так и при панацинарной эмфиземе.
Отражением ЛГИ является повышение легочных объемов (функциональной остаточной емкости, остаточного объема, общей емкости легких (ОЕЛ)) и снижение емкости вдоха. Нарастание динамической ЛГИ происходит во время выполнения физической нагрузки, т.к. во время нагрузки происходит учащение частоты дыхания, а значит укорачивается время выдоха, и еще большая часть легочного объема задерживается на уровне альвеол.
Неблагоприятными последствиями ЛГИ являются:
- уплощение диафрагмы, что приводит к нарушению ее функции и функции других дыхательных мышц;
- ограничение возможности увеличения дыхательного объема во время физической нагрузки;
- нарастание гиперкапнии при физической нагрузке;
- создание внутреннего положительного давления в конце выдоха;
- повышение эластической нагрузки на респираторную систему.
Функциональные параметры, отражающие ЛГИ, в частности, изменение емкости вдоха, обладают очень высокой корреляционной связью с одышкой и толерантностью пациентов к физическим нагрузкам.
На
ру
шения газообмена
ХОБЛ тяжелого течения характеризуется развитием гипоксемии и гиперкапнии. Основным патогенетическим механизмом гипоксемии является нарушение вентиляционно-перфузионного отношения — VA/Q баланса (VA – альвеолярная вентиляция, Q-сердечный выброс). Участки легких с низким соотношением VA/Q вносят основной вклад в развитие гипоксемии. Наличие участков с повышенным отношением VА/Q ведет к увеличению физиологического мертвого пространства, вследствие чего для поддержания нормального уровня парциального напряжения углекислого газа в артериальной крови (РаСО2) требуется увеличение общей вентиляции легких. Увеличения шунтирования кровотока при ХОБЛ обычно не происходит, за исключением особо тяжелых случаев обострения, требующих проведения респираторной поддержки.
Легочная гипе
р
тензия
Легочная гипертензия может развиваться уже на поздних стадиях ХОБЛ вследствие обусловленного гипоксией спазма мелких артерий легких, который, в конечном счете, приводит к структурным изменениям: гиперплазии интимы и позднее гипертрофии/ гиперплазии гладкомышечного слоя. В сосудах отмечается воспалительная реакция, сходная с реакцией в дыхательных путях, и дисфункция эндотелия. Прогрессирующая легочная гипертензия может приводить к гипертрофии правого желудочка и в итоге к правожелудочковой недостаточности (легочному сердцу).
Системные эффекты
Характерной чертой ХОБЛ является наличие системных эффектов, основными из которых являются системное воспаление, кахексия, дисфункция скелетных мышц, остеопороз, сердечно-сосудистые события, анемия, депрессия и др. Механизмы, лежащие в основе данных системных проявлений, достаточно многообразны и пока недостаточно изучены. Известно, что среди них важное место занимают гипоксемия, курение, малоподвижный образ жизни, системное воспаление и др.
Эпидемиология
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
В настоящее время ХОБЛ является глобальной проблемой. В некоторых странах мира распространенность ХОБЛ очень высока (свыше 20% в Чили), в других – меньше (около 6% в Мексике). Причинами такой вариабельности служат различия в образе жизни людей и их контакте с разнообразными повреждающими агентами. Распространенность ХОБЛ II стадии и выше, по данным глобального исследования BOLD (Burden of Obstructive Lung Disease), среди лиц старше 40 лет составила 10,1%; в том числе для мужчин – 11,8% и для женщин – 8,5% [3]. В недавно опубликованном поперечном, популяционном эпидемиологическом исследовании, проведенном в 12 регионах России (в рамках программы GARD), и включавшем 7164 человека (средний возраст 43.4 года), распространенность ХОБЛ среди лиц с респираторными симптомами составила 21.8%, а в общей популяции − 15.3% [13].
По данным ВОЗ, сегодня ХОБЛ является 3-й лидирующей причиной смерти в мире, ежегодно от ХОБЛ умирает около 2.8 млн человек, что составляет 4.8% всех причин смерти [14]. В Европе летальность от ХОБЛ значительно варьирует: от 0,2 на 100 тыс. населения в Греции, Швеции, Исландии и Норвегии, до 80 на 100 тыс. в Румынии. За период от 1990 до 2010 гг. глобальная летальность от ХОБЛ практически не изменилась: среднее число пациентов, ежегодно умирающих от ХОБЛ, колеблется между 3 млн и 2,8 млн человек.
Основной причиной смерти пациентов с ХОБЛ является прогрессирование основного заболевания. Около 50-80% пациетов ХОБЛ умирают от респираторных причин: либо во время обострений ХОБЛ, либо от опухолей легких (от 0,5 до 27%), либо от других респираторных проблем.
Клиническая картина
Cимптомы, течение
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Обост
р
ения ХОБЛ
Обострение ХОБЛ — это острое событие, характеризующееся ухудшением респираторных симптомов, которое выходит за рамки их обычных ежедневных колебаний и приводит к изменению режима используемой терапии [1].
Развитие обострений является характерной чертой течения ХОБЛ. Обострение ХОБЛ является одной из самых частых причин обращения пациентов за неотложной медицинской помощью. Частое развитие обострений у пациентов с ХОБЛ приводит к длительному ухудшению (до несколько недель) показателей функции дыхания и газообмена, более быстрому прогрессированию заболевания, к значимому снижению качества жизни пациентов и сопряжено с существенными экономическими расходами на лечение. Более того, обострения ХОБЛ приводят к декомпенсации сопутствующих хронических заболеваний. Тяжелые обострения ХОБЛ являются основной причиной смерти пациентов. В первые 5 дней от начала обострения риск развития острого инфаркта миокарда повышается более чем в 2 раза.
Одна из наиболее известных классификаций тяжести обострений ХОБЛ, предложенная Рабочей группой по определению обострений ХОБЛ, представлена в таблице 3.
Таблица 3. Классификация тяжести обострений ХОБЛ
| Тяжесть | Уровень оказания медицинской помощи |
| Легкая | Пациенту необходимо увеличение объема проводимой терапии, которое может быть осуществлено собственными силами пациента |
| Средняя | Пациенту необходимо увеличение объема проводимой терапии (назначение антибиотиков и/или системных глюкокортикостероидов), которое требует консультации пациента врачом |
| Тяжелая | Пациент/ врач отмечают явное и/или быстрое ухудшение состояния пациента, требуется госпитализация пациента |
Замечено, что обострения ХОБЛ чаще всего развиваются в осенне-зимние месяцы.
Наиболее частыми причинами обострений ХОБЛ являются бактериальные и вирусные респираторные инфекции и атмосферные поллютанты, однако причины примерно 20- 30% случаев обострений установить не удается. Среди бактерий при обострении ХОБЛ наибольшую роль играют нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. У пациентов с тяжелыми обострениями ХОБЛ могут чаще встречаться грамотрицательные энтеробактерии и Pseudomonas aeruginosa. Значимую роль в этиологии обострений ХОБЛ могут играть и риновирусы как один из наиболее частых возбудителей острых респираторных вирусных инфекций.
К состояниям, которые могут напоминать обострения и/или утяжелять их течение, относятся пневмония, тромбоэмболия легочной артерии, застойная сердечная
недостаточность, аритмии, пневмоторакс, выпот в плевральной полости. Эти состояния следует дифференцировать от обострений и при их наличии проводить соответствующее лечение.
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
- Диагноз ХОБЛ рекомендуется устанавливать на основании жалоб и анамнестических данных пациента, результатов функциональных методов обследования и исключения других заболеваний [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств — 5)
2.1 Жалобы и анамнез
Основные симптомы ХОБЛ – это одышка при физической нагрузке, снижение переносимости физических нагрузок и хронический кашель [16].
- Выраженность одышки рекомендуется оценивать с помощью модифицированной шкалы mMRC (приложение Г1) [17].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
-
Для комплексной оценки симптомов ХОБЛ рекомендуется использовать шкалу CAT (приложение Г2) [18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Шкала CAT лучше отражает влияние ХОБЛ на повседневную жизнь, самочувствие пациентов и тесно коррелирует с состоянием здоровья.
- При сборе анамнеза рекомендуется оценивать статус курения и определять индекс курящего человека [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- При сборе анамнеза рекомендуется оценивать частоту предыдущих обострений ХОБЛ [19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Лучшие прогностические факторы частых обострений (2 и более в год) – это предшествующие обострения и тяжесть ХОБЛ.
- У пациентов с ХОБЛ рекомендуется проводить обследование для выявления сопутствующих заболеваний [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
Комментарии: Поскольку ХОБЛ обычно развивается у людей среднего возраста с длительным стажем курения, то эти пациенты часто имеют различные заболевания, связанные с курением и возрастом. ХОБЛ часто сопутствуют сердечно-сосудистые заболевания, дисфункция скелетных мышц, остеопороз, рак легких и депрессия.
Определенную помощь в постановке диагноза может оказать вопросник для диагностики ХОБЛ (приложение Г3).
2.2 Физикальное обследование
- Всем пациентам ХОБЛ рекомендуется проводить физикальное обследование для выявления признаков обструкции бронхов, эмфиземы, дыхательной недостаточности, оценки работы дыхательных мышц и исключения сопутствующих заболеваний [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Физикальные симптомы бронхиальной обструкции и ЛГИ обычно обнаруживают у пациентов с уже тяжелой ХОБЛ. Хотя физикальное обследование является важной частью диагностики в целом, оно обладает низкой чувствительностью и специфичностью в отношении диагностики легкой и среднетяжелой ХОБЛ.
2.3 Лабораторные диагностические исследования
- Рекомендуется проведение развернутого общего (клинического) анализа крови всем пациентам c ХОБЛ для скрининга общих патологий [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.4 Инструментальные диагностические исследования
Функциональная диагностика
- Всем пациентам с подозрением на ХОБЛ рекомендуется проводить исследование неспровоцированных дыхательных объемов и потоков (спирометрию) для выявления и оценки степени тяжести обструкции дыхательных путей (методологию исследования см. приложение Г4) [1, 21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: Исследование неспровоцированных дыхательных объемов и потоков (спирометрия) является основным методом диагностики и документирования изменений легочной функции при ХОБЛ. На показателях этого исследования построена классификация ХОБЛ по степени выраженности обструктивных нарушений.
- Исследование неспровоцированных дыхательных объемов и потоков (спирометрия) рекомендовано для подтверждения диагноза ХОБЛ, критерий — ОФВ1/ФЖЕЛ<0,7 подтверждает экспираторное ограничение воздушного потока [1] (Рис.1).
Уровень убедительности рекомендаций С (уровень достоверности доказательств- 5)
Комментарий: Использование этого критерия может привести к более частой постановке диагноза у пациентов старшего возраста [22,23].
Рис. 1. Изменение параметров неспровоцированных дыхательных объемов и потоков (спирометрии) при обструкции.
- При выявлении признаков бронхиальной обструкции (ОФВ1/ФЖЕЛ<0,7) рекомендуется проведение бронходилатационного теста для определения степени обратимости обструкции под влиянием бронхорасширяющих препаратов (приложение Г4) [24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
При прогрессировании бронхиальной обструкции происходит дальнейшее снижение экспираторного потока, нарастание воздушных ловушек и ЛГИ, что приводит к снижению показателей ФЖЕЛ.
- Для исключения смешанных обструктивно-рестриктивных нарушений у пациентов со снижением ФЖЕЛ рекомендуется определять ОЕЛ методом бодиплетизмографии [25,26].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Рекомендуется использовать ОЕЛ и диффузионную способность легких для оценки выраженности эмфиземы [25,26].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- У всех пациентов с ХОБЛ рекомендуется использование пульсоксиметрии для оценки насыщения гемоглобина кислородом (SaO2) [27].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Гипоксемия является важной проблемой у пациентов с ХОБЛ, определяя непереносимость физической нагрузки и прогноз заболевания. При наличии у пациента с ХОБЛ эритроцитоза должна быть заподозрена гипоксемия.
- Для определения переносимости физической нагрузки пациентам с ХОБЛ рекомендуется проведение нагрузочного тестирования, например, теста с 6- минутной ходьбой или, в отдельных случаях, велоэргометрии [28,29].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Рентгенологические методы
- Рекомендуется проведение рентгенографии органов грудной клетки в передней прямой проекции всем пациентам с подозрением на ХОБЛ для исключения других заболеваний органов дыхания [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
Комментарии: Рентгенография органов грудной клетки не обладает достаточной чувствительностью для выявления эмфиземы умеренной и средней степени выраженности.
- Не рекомендуется использовать компьютерную томографию высокого разрешения (КТВР) органов грудной клетки для рутинного обследования пациентов с ХОБЛ [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: КТВР легких может быть проведена в целях дифференциальной диагностики ХОБЛ.
- Проведение КТВР органов грудной клетки рекомендуется пациентам с ХОБЛ с выраженной эмфиземой лёгких для определения целесообразности проведения хирургической редукции лёгочных объемов [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: КТВР органов грудной клетки является наиболее чувствительным и специфичным методом для выявления, оценки выраженности и морфологической характеристики эмфиземы лёгких.
2.5 Иные диагностические исследования
- Рекомендуется проведение исследования кислотно-основного состояния и газов крови пациентам с ХОБЛ при значении SaO2 ≤ 92% по данным пульсоксиметрии, для выявления десатурации [27,30].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
- Рекомендуется определение уровня α1-антитрипсина в крови пациентам с ХОБЛ моложе 45 лет, пациентам с быстрым прогрессированием ХОБЛ или при наличии эмфиземы преимущественно в базальных отделах легких [31].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- При повышенной сонливости в дневное время рекомендуется проведение ночной пульсоксиметрии для первичной скрининговой диагностики расстройств дыхания во сне с последующим уточнением диагноза с помощью полисомнографии [32, 33].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Основными прогностическими факторами у пациента с ХОБЛ являются степень бронхиальной обструкции (ОФВ1), тяжесть одышки, дистанция в тесте с 6-минутной ходьбой и индекс массы тела [34].
2.6 Дифференциальная диагностика ХОБЛ
На определённых стадиях развития ХОБЛ, особенно при первой встрече с пациентом, возникает необходимость дифференцировать ХОБЛ от ряда заболеваний со сходной симптоматикой — БА, хронического (необструктивного) бронхита, инфекции нижних дыхательных путей (включая туберкулез), рака легкого, интерстициальных заболеваний легких и заболеваний сердечно-сосудистой системы. Основные отличительные признаки указанных нозологий приведены в таблице 4.
Таблица 4. Признаки, позволяющие дифференцировать ХОБЛ от других заболеваний
| Заболевания | Основные дифференциальные признаки |
|
Бронхиальная астма |
Факторы риска: бытовые аллергены, пыльца растений, некоторые производственные факторы; Отягощённая наследственность; Начало в молодом возрасте (часто); Волнообразность и яркость клинических проявлений, их обратимость (либо спонтанно, либо под влиянием терапии). |
| Бронхоэктазии |
Большое количество гнойной мокроты; Частые рецидивы бактериальной респираторной инфекции; Грубые сухие разного тембра и разнокалиберные влажные хрипы при аускультации; КТВР: расширение бронхов и уплотнение их стенок. |
| Туберкулёз |
Начало в любом возрасте; Характерные рентгенологические признаки; Микробиологическое подтверждение; Эпидемиологические признаки (высокая распространённость туберкулёза в регионе). |
| Облитерирующий бронхиолит |
Начало в молодом возрасте у некурящих; Указание на ревматоидный полиартрит или острое воздействие вредных газов; КТВР обнаруживает зоны пониженной плотности на выдохе. |
| Застойная сердечная недостаточность |
Соответствующий кардиологический анамнез; Характерные хрипы при аускультации в базальных отделах; Рентгенография — расширение тени сердца и признаки отёка лёгочной ткани; Спирометрия – преобладание рестрикции. |
- При проведении дифференциальной диагностики БА и ХОБЛ рекомендуется учитывать клиническую картину, анамнез курения, сопутствующие заболевания и семейный анамнез [1, 35].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Разграничение БА и ХОБЛ является распространенной диагностической проблемой. Хотя для лечения этих заболеваний часто применяются одни и те же лекарственные средства, они различаются по этиологии, патогенезу и прогнозу.
ХОБЛ и БА нередко обнаруживают у одного и того же пациента. У курящих пациентов с БА клеточные компоненты воспаления могут быть сходными с таковыми у пациентов с ХОБЛ.
- Проводить дифференциальный диагноз БА и ХОБЛ только по результатам бронходилатационной пробы при спирометрии не рекомендуется [24,35,36]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Бронходилатационная проба при спирометрии не позволяет достоверно отличить БА от ХОБЛ, поскольку у пациентов БА не всегда присутствует значимая обратимость бронхиальной обструкции, тогда как приблизительно у 25-50% пациентов с ХОБЛ наблюдается значимая обратимость.
- При нормализации легочной функции в результате лечения ингаляционными глюкокортикостероидами (ИГКС) рекомендуется отказаться от диагноза ХОБЛ в пользу БА [1, 37].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Если лечение ИГКС не привело к значимому изменению легочной функции, более вероятным диагнозом является ХОБЛ, а не БА.
Лечение ИГКС не всегда позволяет различить БА и ХОБЛ, поскольку у ряда пациентов с ХОБЛ наблюдаются благоприятные эффекты при назначении ИГКС. С другой стороны, у некоторых пациентов с БА монотерапия ИГКС не вызывает улучшения.
Лечение
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Цели терапии ХОБЛ
Цели лечения ХОБЛ можно разделить на 4 основные группы:
- Устранение симптомов и улучшение качества жизни;
- Уменьшение будущих рисков, т.е. профилактика обострений;
- Замедление прогрессирования заболевания;
- Снижение летальности.
Терапия ХОБЛ включает фармакологические и нефармакологические подходы. Фармакологические методы лечения включают бронходилататоры (препараты для лечения обструктивных заболеваний дыхательных путей), комбинации ИГКС и длительно действующих бронходилататоров (ДДБД), ингибиторы фосфодиэстеразы-4, теофиллин, а также вакцинацию против гриппа и пневмококковой инфекции.
Нефармакологические методы включают прекращение курения, легочную реабилитацию, кислородотерапию, респираторную поддержку и хирургическое лечение.
Отдельно рассматривается терапия обострений ХОБЛ.
3.1 Консервативное лечение
Отказ от курения
- Всем пациентам с ХОБЛ рекомендуется отказ от курения [38, 39].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Отказ от курения является самым эффективным вмешательством, оказывающим большое влияние на прогрессирование ХОБЛ [38]. Обычный совет врача приводит к отказу от курения у 7,4% пациентов (на 2,5% больше, чем в контроле), а в результате 3-10-минутной консультации частота отказа от курения достигает около 12%. При больших затратах времени и более сложных вмешательствах, включающих отработку навыков, обучение решению проблем и психосоциальную поддержку, показатель отказа от курения может достичь 20-30% [39].
- При отсутствии противопоказаний для поддержки усилий по прекращению курения рекомендуется назначать фармакологические средства для лечения табачной зависимости [40-45].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Фармакотерапия эффективно поддерживает усилия по прекращению курения. К препаратам первой линии для лечения табачной зависимости относится варениклин, никотин.
Комбинация совета врача, группы поддержки, отработки навыков и никотинзаместительной терапии приводит через 1 год к отказу от курения в 35% случаев, при этом через 5 лет остаются некурящими 22% [46].
Принципы фармакотерапии стабильной ХОБЛ
Фармакологические классы препаратов, используемых в терапии ХОБЛ, представлены в таблице 5.
Таблица 5. Фармакологические классы препаратов, используемых в терапии ХОБЛ
| Фармакологический класс | Препараты |
| КДБА | Сальбутамол ** Фенотерол |
| ДДБА | Индакатерол** Формотерол ** |
| КДАХ | Ипратропия бромид ** |
| ДДАХ | Аклидиния бромид Гликопиррония бромид ** Тиотропия бромид ** |
| ИГКС | Будесонид ** Флутиказон |
| Фиксированные комбинации ДДАХ/ДДБА | Гликопиррония бромид+индакатерол ** Тиотропия бромид+олодатерол ** Вилантерол+ Умеклидиния бромид ** Аклидиния бромид+формотерол |
| Фиксированные комбинации ИГКС/ДДБА | Беклометазон+формотерол ** Будесонид+формотерол ** Салметерол+ Флутиказон ** Вилантерол+ Флутиказона фуроат ** |
| Фиксированные комбинации ДДБА/ДДАХ/ИГКС | Вилантерол+умеклидиния бромид+флутиказона фуроат |
| Ингибиторы фосфодиэстеразы-4 | Рофлумиласт |
| Другие | Теофиллин |
Примечание: КДБА – короткодействующие β2-агонисты (АТХ Селективные бета2- адреномиметики), КДАХ – короткодействующие антихолинергетики (АТХ Антихолинергические средства), ДДБА – длительнодействующие β2-агонисты (АТХ Селективные бета2-адреномиметики), ДДАХ – длительнодействующие антихолинергетики (АТХ Антихолинергические средства).
- При назначении фармакотерапии рекомендуется ставить целью достижение контроля симптомов и уменьшение будущих рисков — т.е. обострений ХОБЛ и смертности (таблица 6) [1, 16].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Таблица 6. Использование различных фармакологических препаратов для достижения целей терапии ХОБЛ
| Фармакологический класс | Использование для достижения целей терапии ХОБЛ | |
| Цель 1: Контроль симптомов – краткосрочное или продолжительное уменьшение симптомов | Цель 2: Уменьшение будущих рисков – снижение риска обострений ХОБЛ | |
| КДБА | + | – |
| КДАХ | + | – |
| Теофиллин | + | – |
| ДДБА | + | + |
| ДДАХ | + | + |
| ДДАХ/ДДБА | + | + |
| ДДБА/ИГКС | + | + |
| ДДБА/ДДАХ/ИГКС | + | + |
| Рофлумиласт | – | + |
Комментарии: Решение о продолжении или окончании лечения рекомендуется принимать, основываясь на снижении будущих рисков (обострений). Это связано с тем, что неизвестно, как коррелирует способность лекарственного препарата улучшать легочную функцию или уменьшать симптомы с его способностью снижать риск обострений ХОБЛ. До настоящего времени отсутствуют убедительные доказательства того, что какая-либо определенная фармакотерапия замедляет прогрессирование заболевания (оцененное по средней скорости снижения минимального ОФВ1) или уменьшает летальность, хотя опубликованы предварительные данные, указывающие на такие эффекты [47, 48, 49].
Препараты для лечения обструктивных заболеваний дыхательных путей (Бронходилататоры)
К бронходилататорам относят селективные бета2-адреномиметики и антихолинергические средства, включающие короткодействующие (продолжительность эффекта 3-6 ч) и длительнодействующие (продолжительность эффекта 12-24 ч) препараты.
Таблица 7. Фармакокинетические характеристики бронходилататоров (препараты для лечения обструктивных заболеваний дыхательных путей).
| Класс препаратов | Представители класса | Начало действия | Продолжительность действия |
| КДБА | Сальбутамол** Фенотерол | В течение 5 минут | 3-6 часов |
| КДАХ | Ипратропия бромид** | В течение 30 минут | 4-6 часов |
| ДДБА | Формотерол | В течение 5 минут | 12 часов |
| Индакатерол** | Через 5 минут | 24 часа | |
| ДДАХ | Аклидиния бромид | Через 30 минут | 12 часов |
| Тиотропия бромид** | Через 30 минут | 24 часа | |
| Гликопиррония бромид** | Через 5 минут | 24 часа |
- Всем пациентам с ХОБЛ рекомендуется назначать короткодействующие бронходилататоры (препараты для лечения обструктивных заболеваний дыхательных путей) для использования по потребности [50].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Использование короткодействующих бронходилататоров (препараты для лечения обструктивных заболеваний дыхательных путей) по потребности возможно и у пациентов, получающих лечение ДДБД. В то же время регулярное использование высоких доз короткодействующих бронходилататоров (препараты для лечения обструктивных заболеваний дыхательных путей), в т.ч. через небулайзер, у пациентов, получающих ДДБД, не является обоснованным, и к нему следует прибегать лишь в самых сложных случаях. В таких ситуациях необходимо всесторонне оценить необходимость использования ДДБД и способность пациента правильно выполнять ингаляции.
Селективные бета2-адреномиметики
- Для лечения ХОБЛ рекомендуется использовать следующие длительнодействующие β2-агонисты (ДДБА, АТХ селективные бета2-адреномиметики): формотерол**, индакатерол**, (Таблица 7) [51-54].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии: По влиянию на ОФВ1 и одышку индакатерол**, по крайней мере, не уступают формотеролу** и тиотропия бромиду**. По влиянию на риск среднетяжелых/ тяжелых обострений индакатерол** уступает тиотропия бромиду ** [55, 56].
- При лечении пациентов с ХОБЛ с сопутствующими сердечно-сосудистыми заболеваниями перед назначением ДДБА рекомендуется оценивать риск развития сердечно-сосудистых осложнений [57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Активация β-адренорецепторов сердца под действием β2-агонистов (селективных бета2-адреномиметиков) предположительно может вызывать ишемию, сердечную недостаточность, аритмии, а также повышать риск внезапной смерти. Однако в контролируемых клинических исследованиях у пациентов с ХОБЛ не получено данных об увеличении частоты аритмий, сердечно-сосудистой или общей летальности при применении β2-агонистов (селективных бета2-адреномиметиков) [58, 59].
При лечении ХОБЛ, в отличие от БА, ДДБА могут применяться в виде монотерапии (без ИГКС) [58, 59].
Антихолинергические средства
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
-
аклидиния бромид, гликопиррония бромид ** [60-65] (Таблица 7).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Наибольшей доказательной базой среди ДДАХ обладает тиотропия бромид**. Тиотропия бромид** увеличивает легочную функцию, облегчает симптомы, улучшает качество жизни и снижает риск обострений ХОБЛ [60].
Аклидиния бромид и гликопиррония бромид** улучшают легочную функцию, качество жизни и уменьшают потребность в препаратах для неотложной терапии [61, 62]. В исследованиях продолжительностью до 1 года аклидиния бромид, гликопиррония бромид** уменьшали риск обострений ХОБЛ [63-65], но долгосрочные исследования продолжительностью более 1 года, аналогичные исследованиям тиотропия бромида**, до настоящего времени не проводились.
Ингаляционные антихолинергические средства, как правило, отличаются хорошей переносимостью, и нежелательные явления (НЯ) при их применении возникают относительно редко.
- У пациентов с ХОБЛ и сопутствующими сердечно-сосудистыми заболеваниями рекомендуется использование ДДАХ [66-68].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: Высказано подозрение о том, что короткодействующие антихолинергические средства (КДАХ) вызывают НЯ со стороны сердца, применительно к ДДАХ сообщений о повышении частоты НЯ со стороны сердца не получено [66]. В 4- летнем исследовании UPLIFT у пациентов, получавших тиотропия бромид**, было достоверно меньше сердечно-сосудистых событий, и общая летальность среди них была меньше, чем в группе плацебо [67]. В исследовании TIOSPIR (средняя продолжительность лечения 2,3 года) тиотропия бромид** в виде жидкостных ингаляций доказал высокую безопасность при отсутствии различий с тиотропия бромидом ** в порошковом ингаляторе в отношении летальности, серьезных НЯ со стороны сердца и обострений ХОБЛ [68].
Комбинации бронходилататоров (препаратов для лечения обструктивных заболеваний дыхательных путей)
- Пациентам с ХОБЛ рекомендуется комбинирование бронходилататоров (препараты для лечения обструктивных заболеваний дыхательных путей) с разными механизмами действия с целью достижения большей бронходилатации и облегчения симптомов [69-71].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Например, комбинация КДАХ с КДБА или ДДБА улучшает ОФВ1 в большей степени, чем любой из монокомпонентов [69,70]. КДБА или ДДБА можно назначать в комбинации с ДДАХ, если монотерапия ДДАХ не обеспечивает достаточного облегчения симптомов.
- Для лечения ХОБЛ рекомендуется использование фиксированных комбинаций ДДАХ/ДДБА: вилантерол+ умеклидиния бромид**, гликопиррония бромид+индакатерол**, олодатерол+ тиотропия бромид**, аклидиния бромид+ формотерол [72-80].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 12
Комментарии: Данные комбинации показали преимущество перед плацебо и своими монокомпонентами по влиянию на минимальный ОФВ1, одышку и качество жизни, не уступая им по безопасности [72-80]. При сравнении с тиотропия бромидом**, все комбинации ДДАХ/ДДБА показали свое преимущество по действию на легочную функцию и качество жизни. По влиянию на ЛГИ только тиотропия бромид+олодатерол достоверно превосходил монотерапию тиотропия бромидом ** [80].
При этом комбинации ДДАХ/ДДБА пока не продемонстрировали преимуществ перед монотерапией тиотропия бромидом** по влиянию на риск среднетяжелых/тяжелых обострений ХОБЛ [72, 78, 81].
Ингаляционные глюкокортикостероиды и их комбинации с β2- адреномиметиками
- Комбинацию ИГКС/ДДБА рекомендуется назначать пациентам с ХОБЛ с эозинофилией крови (содержание эозинофилов в крови вне обострения более 300 клеток в 1 мкл) [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Согласно международным рекомендациям по лечению ХОБЛ, порогом, определяющим чувствительность к ИГКС, является содержание эозинофилов периферической крови 100 клеток в 1 мкл. При значениях эозинофилии крови в пределах 100-300 клеток в 1 мкл назначение ИГКС возможно, а при содержании эозинофилов свыше 300 клеток в 1 мкл – рекомендовано [1].
Ответ пациентов с ХОБЛ на лечение ИГКС невозможно прогнозировать на основании ответа на лечение пероральными ГКС [82, 83].
Нежелательные эффекты ИГКС включают кандидоз полости рта и осиплость голоса. Имеются доказательства повышенного риска пневмонии, остеопороза и переломов при использовании ИГКС и комбинаций ИГКС/ДДБА. Риск пневмонии у пациентов с ХОБЛ — это класс-эффект ИГКС, проявляющийся при применении различных препаратов этой группы [84]. Начало лечения ИГКС сопровождалось повышенным риском развития сахарного диабета у пациентов с респираторной патологией [85].
При БА лечебные и нежелательные эффекты ИГКС зависят от используемой дозы, при ХОБЛ существует сходная тенденция [86]. В долгосрочных исследованиях предыдущего десятилетия использовались средние и высокие дозы ИГКС [87], однако в исследованиях последних лет для поддерживающей терапии пациентов с ХОБЛ чаще применяются низкие дозы ИГКС, что более рационально с точки зрения соотношения эффективность\безопасность [49, 88, 89].
- Пациентам с ХОБЛ и частыми обострениями (2 и более среднетяжелых обострений в течение 1 года или хотя бы 1 тяжелое обострение, потребовавшее госпитализации) также рекомендуется назначение ИГКС в дополнение к ДДБА [90-93].
Уровень убедительности рекомендаций A (уровень достоверности доказательств– 2)
Комментарии: Длительное (>6 месяцев) лечение ИГКС и комбинациями ИГКС/ДДБА снижает частоту обострений ХОБЛ и улучшает качество жизни пациентов [84].
ИГКС могут применяться в составе либо двойной (ДДБА/ИГКС), либо тройной (ДДАХ/ ДДБА/ИГКС) терапии. Тройная терапия в едином ингаляторе (Вилантерол+умеклидиния бромид+флутиказона фуроат) продемонстрировала достоверное преимущество по влиянию на частоту среднетяжелых/тяжелых обострений, улучшение функциональных показателей и снижение выраженности симптомов в сравнении как с двухкомпонентной бронходилатацией (Вилантерол+умеклидиния бромид **), так и с применением комбинации ИГКС/ДДБА (Вилантерол+флутиказона фуроат **) [88]. Кроме того, тройная терапия изучалась в исследованиях, где добавление комбинации ИГКС/ДДБА к лечению тиотропия бромидом ** приводило к улучшению легочной функции, качества жизни и дополнительному уменьшению частоты обострений, особенно тяжелых [90-93].
- Пациентам с невыраженными симптомами ХОБЛ, высоким риском обострений и без эозинофилии крови с одинаковой степенью доказательности рекомендуется назначать ДДАХ или ИГКС/ДДБА [1, 94, 95].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Основной ожидаемый эффект от назначения ИГКС пациентам с ХОБЛ – снижение риска обострений. В этом отношении ИГКС/ДДБА не превосходят монотерапию ДДАХ (тиотропия бромидом **) [94]. Недавно выполненные исследования показывают, что преимущество у комбинаций ИГКС/ДДБА перед бронходилататорами (препараты для лечения обструктивных заболеваний дыхательных путей) по влиянию на риск обострений имеется только у пациентов с эозинофилией крови [95].
- Пациентам с ХОБЛ с сохранной функцией легких и отсутствием повторных обострений в анамнезе не рекомендуется использование ИГКС [84].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Терапия комбинациями ИГКС/ДДБА не влияет на скорость снижения ОФВ1 и на летальность при ХОБЛ [87, 96, 97].
Рофлумиласт
Рофлумиласт подавляет связанную с ХОБЛ воспалительную реакцию посредством ингибирования фермента фосфодиэстеразы-4 и повышения внутриклеточного содержания циклического аденозинмонофосфата.
- Рофлумиласт рекомендуется назначать пациентам с ХОБЛ с ОФВ1 < 50% от должного, с хроническим бронхитом и частыми обострениями, несмотря на применение ДДБД для уменьшения частоты среднетяжелых и тяжелых обострений [98, 99].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рофлумиласт не рекомендуется назначать для уменьшения симптомов ХОБЛ [98, 99].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Рофлумиласт не является бронходилататором (препараты для лечения обструктивных заболеваний дыхательных путей), хотя во время длительного лечения у пациентов, получающих тиотропия бромид**, рофлумиласт дополнительно увеличивает ОФВ1 на 50–80 мл [98, 99].
Влияние рофлумиласта на качество жизни и симптомы выражено слабо. Препарат вызывает значимые нежелательные эффекты, типичными среди которых являются желудочно-кишечные нарушения и головная боль, а также снижение массы тела [99].
Пероральные глюкокортикостероиды
- Рекомендуется избегать длительного лечения пероральными ГКС пациентов с ХОБЛ, поскольку такое лечение может ухудшить их отдаленный прогноз [100-102].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1)
Комментарии: Хотя высокая доза пероральных ГКС (равная ≥30 мг перорального #преднизолона в сутки) улучшает легочную функцию в ближайшей перспективе, данные о пользе длительного применения пероральных ГКС в низкой или средней и высоких дозах отсутствуют при достоверном повышении риска НЯ [100]. Однако этот факт не препятствует назначению при обострениях курса пероральных ГКС.
Пероральные ГКС вызывают ряд серьезных нежелательных эффектов; одним из самых важных применительно к ХОБЛ является стероидная миопатия, симптомами которой являются мышечная слабость, снижение физической активности и дыхательная недостаточность у пациентов с крайне тяжелой ХОБЛ [102].
Теофиллин
Относительно точного механизма действия теофиллина сохраняются разногласия, но этот препарат обладает и бронходилатационной, и противовоспалительной активностью. Теофиллин значимо улучшает легочную функцию при ХОБЛ и, возможно, улучшает функцию дыхательной мускулатуры, но при этом повышает риск НЯ [103]. Есть данные о том, что низкие дозы теофиллина (100 мг 2 р/сут) статистически значимо уменьшают частоту обострений ХОБЛ [104].
- Теофиллин рекомендуется для лечения ХОБЛ в качестве дополнительной терапии у пациентов с тяжелыми симптомами [103-106].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Влияние теофиллина на легочную функцию и симптомы при ХОБЛ менее выражено, чем у ДДБА формотерола [106].
Точная продолжительность действия теофиллина, в том числе современных препаратов с медленным высвобождением, при ХОБЛ неизвестна.
- При назначении теофиллина рекомендуется контролировать его концентрацию в крови и корректировать в зависимости от полученных результатов дозу препарата [103].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Фармакокинетика теофиллина характеризуется межиндивидуальными различиями и тенденцией к лекарственным взаимодействиям. Теофиллин имеет узкий терапевтический диапазон концентраций и способен приводить к явлениям токсичности. Наиболее распространенные НЯ включают раздражение желудка, тошноту, рвоту, диарею, повышенный диурез, признаки стимуляции центральной нервной системы (головная боль, нервозность, тревожность, ажитация) и нарушения ритма сердца.
Антибактериальные препараты
- Назначение макролидов (#азитромицина**) в режиме длительной терапии по 250 мг/сут или 500 мг каждые 3 суток/неделю рекомендуется пациентам с ХОБЛ с бронхоэктазами и частыми гнойными обострениями [107, 108].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии: Недавно проведенный метаанализ показал, что длительное лечение макролидами (эритромицин#, кларитромицин#** и азитромицин#**) в 6 исследованиях продолжительностью от 3 до 12 месяцев приводило к уменьшению частоты обострений ХОБЛ на 37% по сравнению с плацебо. Дополнительно на 21% сократились случаи госпитализации [107, 108]. Широкое использование макролидов ограничивается риском роста резистентности к ним бактерий и побочными эффектами (снижение слуха, кардиотоксичность) [107].
Мукоактивные препараты
Эта группа включает несколько веществ с разными механизмами действия. Регулярное использование муколитиков при ХОБЛ изучали в нескольких исследованиях, в которых были получены противоречивые результаты [109,110].
- Назначение #ацетилцистеина** 400 или 600 мг/сут и #карбоцистеина 750 мг 2 раза в сут рекомендуется пациентам с ХОБЛ при бронхитическом фенотипе и частых обострениях, особенно если не проводится терапия ИГКС [109, 197].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии: ацетилцистеин# ** и карбоцистеин# способны проявлять антиоксидантные свойства и могут уменьшать число обострений, но они не улучшают легочную функцию и качество жизни у пациентов ХОБЛ.
Выбор ингалятора
- Рекомендуется обучать пациентов с ХОБЛ правильному применению ингаляторов в начале лечения и затем контролировать их применение во время последующих визитов [111].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Таблица 8. Основные принципы выбора ингаляционного устройства
Примечание: ДАИ-АВ – дозированный аэрозольный ингалятор, активируемый вдохом.
Комментарии: Значительная часть пациентов допускают ошибки при использовании ингаляторов. При использовании дозированного порошкового ингалятора (ДПИ) не требуется координация между нажатием на кнопку и вдохом, но для создания достаточного инспираторного потока необходимо достаточное инспираторное усилие. При использовании дозированного аэрозольного ингалятора (ДАИ) не требуется создавать высокий инспираторный поток, но пациент должен уметь координировать активацию ингалятора с началом вдоха. (Таблица 8).
- Рекомендуется использование спейсеров при назначении ДАИ для устранения проблемы координации и уменьшения депозиции препарата в верхних дыхательных путях [112].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- У пациентов с тяжелой ХОБЛ рекомендуется отдавать предпочтение ДАИ (в т.ч. со спейсером) или ЛП в комплекте с ингалятором [113, 114].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: Данная рекомендация обусловлена тем, что у пациентов с тяжелой ХОБЛ при использовании ДПИ инспираторный поток не всегда оказывается достаточным [113].
Тактика лечения стабильной ХОБЛ
- Всем пациентам с ХОБЛ рекомендуется реализация немедикаментозных мер, назначение короткодействующего бронхолитика (препарата для лечения обструктивных заболеваний дыхательных путей) для использования по потребности, вакцинация против гриппа и пневмококковой инфекции, лечение сопутствующих заболеваний [115, 116, 191].
Для короткодействующего бронхолитика (препарата для лечения обструктивных заболеваний дыхательных путей) для использования по потребности и вакцинации против гриппа — уровень убедительности рекомендаций В (уровень достоверности доказательств – 1), для вакцинации против пневмококковой инфекции — уровень убедительности рекомендаций С (уровень достоверности доказательств – 1)
Комментарии: К немедикаментозным мерам относятся отказ от курения, обучение техники ингаляций и основам самоконтроля, вакцинация против гриппа и пневмококковой инфекции, побуждение к физической активности, оценка необходимости длительной кислородотерапии (ДКТ) и неинвазивной вентиляции легких (НВЛ).
- Всем пациентам с ХОБЛ рекомендуется назначение ДДБА – комбинации ДДАХ/ ДДБА или одного из этих препаратов в режиме монотерапии (приложение Б) [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- При наличии у пациента выраженных симптомов (mMRC ≥2 или САТ≥10) рекомендуется назначение комбинации ДДАХ/ДДБА сразу после установления диагноза ХОБЛ [71, 117, 118].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Большинство пациентов с ХОБЛ обращаются к врачу с выраженными симптомами – одышкой и снижением толерантности физических нагрузок. Назначение комбинации ДДАХ/ДДБА позволяет благодаря максимальной бронходилатации облегчить одышку, увеличить переносимость физических нагрузок и улучшить качество жизни пациентов.
- Стартовая монотерапия одним бронхолитиком (препаратом для лечения обструктивных заболеваний дыхательных путей) длительного действия (ДДАХ или ДДБА) рекомендуется пациентам с невыраженными симптомами (mMRC<2 или САТ<10), а также при наличии противопоказаний к одному из компонентов комбинации [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Преимущество ДДАХ заключается в более выраженном влиянии на риск обострений.
- При сохранении симптомов (одышки и сниженной переносимости нагрузок) на фоне монотерапии одним ДДБД рекомендуется усиление бронхолитической терапии – перевод на комбинацию ДДАХ/ДДБА (приложение Б) [117, 118].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- При повторных обострениях (2 и более среднетяжелых обострений в течение 1 года или хотя бы 1 тяжелое обострение, потребовавшее госпитализации) у пациентов, получающих монокомпонентную бронходилатацию, объем терапии рекомендуется увеличить до двойной комбинации ДДАХ/ДДБА либо ИГКС/ДДБА [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: Выбор в пользу ИГКС/ДДБА предпочтителен при эозинофилии периферической крови от 100 клеток в 1 мкл а также при наличии в анамнезе бронхиальной астмы [1].
- Рекомендуется перевод пациента на тройную терапию (ДДАХ/ДДБА/ИГКС) при недостаточной эффективности комбинации ДДБА/ИГКС или ДДБА/ДДАХ у пациентов с учетом уровня эозинофилии и\или анамнеза БА (приложение Б) [88, 119].
Уровень убедительности рекомендаций А (уровень достоверности доказательств– 1)
Комментарии: Наиболее удобным вариантом тройной терапии является применение лекарственного препарата, содержащего все три компонента в одном устройстве доставки. Использование одного ингаляционного устройства способствует повышению приверженности к лечению и уменьшает вероятность критических ошибок в технике ингаляции [120]
Применение комбинации вилантерол+умеклидиния бромид+флутиказона фуроат в одном ингаляторе в сравнении с комбинацией ДДБА/ИГКС (будесонид+форматерол**) снижало среднегодовую частоты обострений на 35% [89], а в сравнении с комбинацей ДДБА/ДДАХ (вилантерол+умеклидиния бромид**) снижало частоту среднетяжелых/тяжелых обострений — на 25% [88]. В рандомизированом клиническом исследовании третьей фазы с участием 10355 пациентов с ХОБЛ снижение частоты летальных исходов по любой причине составило 42% в группе вилантерол+умеклидиния бромид+флутиказона фуроат** в сравнении с группой ДДБА/ДДАХ (вилантерол+умеклидиния бромид**) [49, 88].
- При возникновении повторных обострений на терапии комбинацией ДДАХ/ДДБА у пациента без эозинофилии и/или истории БА или при рецидиве обострений на тройной терапии (ДДАХ/ДДБА/ИГКС), рекомендуется уточнить фенотип ХОБЛ и назначить фенотип-специфическую терапию (рофлумиласт 250 или 500 мкг/сут, #ацетилцистеин**400 или 600 мг/сут, #азитромицин** 250 мг 1 раз в сут ежедневно или 500 мг один раз 3 сут/неделя и др. – приложение Б) [98, 107, 108, 110].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
- Объем бронходилатационной терапии не рекомендуется уменьшать (в отсутствие НЯ) даже в случае максимального облегчения симптомов [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Это связано с тем, что ХОБЛ является прогрессирующим заболеванием, поэтому полная нормализация функциональных показателей легких невозможна.
- У пациентов с ХОБЛ без повторных обострений и с сохранной функцией легких (ОФВ1 > 50% от должного) рекомендуется полная отмена ИГКС при условии назначения ДДБД [121, 122].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –3)
Комментарии: Если по мнению врача пациент не нуждается в продолжении лечения ИГКС, или возникли НЯ от такой терапии, то ИГКС могут быть отменены [122].
- У пациентов без повторных обострений с ОФВ1 < 50% от должного, получающих тройную терапию, рекомендуется постепенная отмена ИГКС со ступенчатым уменьшением его дозы в течение 3 месяцев [123].
Уровень убедительности рекомендаций А (уровень достоверности доказательств –2)
Комментарии: Значение ОФВ1<50% ранее считалось фактором риска частых обострений ХОБЛ и рассматривалось как показание к назначению комбинации ИГКС/ ДДБА. В настоящее время такой подход не рекомендуется, поскольку он приводит к нежелательным эффектам и неоправданным затратам [121], хотя в реальной практике ИГКС и комбинации ИГКС/ДДБА назначаются неоправданно часто.
Деэскалационная терапия.
Уменьшение объема терапии при ХОБЛ в ряде случаев целесообразно за счет отмены ИГКС у пациентов, которым они не показаны. У пациентов без сопутствующей бронхиальной астмы, без повторных обострений и при отсутствии выраженной эозинофилии крови (≤ 300 клеток в мкл) а также в случае развития нежелательных эффектов от применения ИГКС, эта группа препаратов может быть отменена при условии назначения бронхолитиков длительного действия (препаратов для лечения обструктивных заболеваний дыхательных путей). Отмена ИГКС возможна одномоментно с переключением на ДДБА/ДДАХ [124]. Алгоритм отмены ИГКС у пациентов с ХОБЛ, предложенный группой экспертов, представлен в приложении Б3 [125].
3.2 Хирургическое лечение
- Пациентам с ХОБЛ с верхнедолевой эмфиземой и низкой переносимостью физической нагрузки рекомендуется проведение операции по уменьшению объема легких [126].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Операция уменьшения объема легких проводится путем удаления части легкого для уменьшения гиперинфляции и достижения более эффективной насосной работы респираторных мышц. В настоящее время для уменьшения объема легких возможно использование и менее инвазивных методов – окклюзия сегментарных бронхов с помощью клапанов, специального клея и др.
- Трансплантация легких рекомендуется ряду пациентов с очень тяжелым течением ХОБЛ при наличии следующих показаний: индекс BODE ≥ 7 баллов (см. Приложение Г5) (BODE – B – body mass index (индекс масс тела), O – obstruction (обструкция) D – dyspnea (одышка), E – exercise tolerance (толерантность к физической нагрузке)), ОФВ1 < 15% от должных, ≥ 3 обострений в предшествующий год, 1 обострение с развитием острой гиперкапнической дыхательной недостаточности (ОДН), среднетяжелая-тяжелая легочная гипертензия (среднее давление в легочной артерии ≥ 35 мм рт.ст.) [127].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Трансплантация легких может улучшить качество жизни и функциональные показатели у тщательно отобранных пациентов с ХОБЛ.
3.3 Другие методы лечения
Длительная кислородотерапия
Одним из наиболее тяжелых осложнений ХОБЛ, развивающихся на его поздних (терминальных) стадиях, является хроническая дыхательная недостаточность (ХДН). Главным признаком ХДН служит развитие гипоксемии, т.е. снижение содержания кислорода в артериальной крови (РаО2).
ДКТ на сегодняшний день является одним из немногих методов терапии, способных снизить летальность пациентов с ХОБЛ. Гипоксемия не только сокращает жизнь пациентов с ХОБЛ, но обладает и другими существенными неблагоприятными последствиями: ухудшением качества жизни, развитием полицитемии, повышением риска сердечных аритмий во время сна, развитием и прогрессированием легочной гипертензии. ДКТ позволяет уменьшить или устранить все эти негативные эффекты гипоксемии.
- Пациентам ХОБЛ с ХДН рекомендуется проведение ДКТ (показания см. Таблицу 9) [1, 128].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –5)
Таблица 9. Показания к длительной кислородотерапии
| Показания |
PaO2 (мм рт.ст.) |
SaO2 (%) |
Особые условия |
| Абсолютные | £ 55 | £ 88 | Нет. |
|
Относительные (при наличии особых условий) |
55-59 | 89 | Легочное сердце, отеки, полицитемия (Ht>55%). |
|
Нет показаний (за исключением особых условий) |
³ 60 | ³ 90 |
Десатурация при нагрузке; Десатурация во время сна; Болезнь легких с тяжелым диспноэ, уменьшающимся на фоне О2. |
Комментарии: Следует подчеркнуть, что наличие клинических признаков легочного сердца предполагает более раннее назначение ДКТ.
Коррекция гипоксемии с помощью кислорода – наиболее патофизиологически обоснованный метод терапии ХДН. В отличие от ряда неотложных состояний (пневмония, отек легких, травма), использование кислорода у пациентов с хронической гипоксемией должно быть постоянным, длительным и, как правило, проводиться в домашних условиях, поэтому такая форма терапии и называется ДКТ.
- Параметры газообмена, на которых основываются показания к ДКТ, рекомендуется оценивать только во время стабильного состояния пациентов, т.е. через 3-4 недели после обострения ХОБЛ [129-131].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Именно такое время требуется для восстановления газообмена и кислородного транспорта после периода ОДН. Перед назначением пациентам с ХОБЛ ДКТ рекомендуется убедиться, что возможности медикаментозной терапии исчерпаны и максимально возможная терапия не приводит к повышению РаО2 выше пограничных значений.
- При назначении кислородотерапии рекомендуется стремиться к достижению значений РаО2 > 60 мм рт. ст. и SaO2 > 90% [132].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- ДКТ не рекомендуется пациентам с ХОБЛ, продолжающим курить; не получающих адекватную медикаментозную терапию, направленную на контроль течения ХОБЛ (препараты для лечения обструктивных заболеваний дыхательных путей, ИГКС и т.д.); недостаточно мотивированным для данного вида терапии [131, 192].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Большинству пациентов ХОБЛ рекомендуется проведение ДКТ не менее 15 часов сутки с максимальными перерывами между сеансами, не превышающими 2-х часов подряд, с потоком кислорода 1-2 л/мин [132].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: ДКТ (> 15 часов в день) увеличивает выживаемость у пациентов с хронической дыхательной недостаточностью и выраженной гипоксемией в покое. Для проведения ДКТ в домашних условиях сегодня в основном используют концентраторы кислорода. У наиболее тяжелых пациентов поток может быть увеличен и до 4-5 л/мин. Алгоритм ДКТ у пациентов с ХОБЛ представлен в приложении Б2.
Длительная домашняя вентиляция легких
Гиперкапния (т.е. повышение парциального напряжения углекислого газа в артериальной крови — РаСО2 ≥ 45 мм рт.ст.) является маркером снижения вентиляционного резерва при терминальных стадиях легочных заболеваний и также служит отрицательным прогностическим фактором для пациентов с ХОБЛ. Ночная гиперкапния изменяет чувствительность дыхательного центра к СО2, приводя к более высокому уровню РаСО2 и в дневное время, что имеет негативные последствия для функции сердца, головного мозга и дыхательных мышц. Дисфункция дыхательной мускулатуры в сочетании с высокой резистивной, эластичной и пороговой нагрузкой на аппарат дыхания еще более усугубляет гиперкапнию у пациентов с ХОБЛ, таким образом, развивается «порочный круг», разорвать который может только проведение респираторной поддержки (вентиляции легких).
У пациентов с ХОБЛ со стабильным течением ХДН, не нуждающихся в интенсивной терапии, возможно проведение длительной респираторной поддержки на постоянной основе в домашних условиях – т.н. длительной домашней вентиляции легких (ДДВЛ).
Использование ДДВЛ у пациетов с ХОБЛ сопровождается рядом положительных патофизиологических эффектов, основными из которых являются улучшение показателей газообмена – повышение РаО2 и снижение РаСО2, улучшение функции дыхательных мышц, повышение переносимости физических нагрузок, улучшение качества сна, уменьшение ЛГИ. В недавно проведенных исследованиях продемонстрировано, что при адекватно подобранных параметрах неинвазивной вентиляции легких (НВЛ) возможно значительное улучшение выживаемости пациентов ХОБЛ, осложненной гиперкапнической ХДН [133, 134].
- ДДВЛ рекомендуется пациентам с ХОБЛ, отвечающим следующим критериям [135 — 137]:
- Наличие симптомов ХДН: слабость, одышка, утренние головные боли;
- Наличие одного из следующих показателей: PaCO2 > 55 мм рт.ст., PaCO2 50-54 мм рт.ст. и эпизоды ночных десатураций (SaO2 < 88% в течение более 5 мин во время O2-терапии 2 л/мин), PaCO2 50-54 мм рт.ст. и частые госпитализации вследствие развития повторных обострений (2 и более госпитализаций за 12 мес).
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: В домашних условиях используются преимущественно портативные респираторы. Общими чертами портативных респираторов является их малый размер, низкая стоимость, простота настройки, возможность эффективно компенсировать даже высокую утечку, однако данные аппараты, как правило, не обладают теми возможностями мониторинга и тревог, что есть у «реанимационных» респираторов. Большинство портативных респираторов используют одиночный контур (инспираторный), эвакуация выдыхаемого дыхательного объема осуществляется через клапан выдоха или специальные отверстия в маске или контуре.
Параметры вентиляции обычно подбирают в условиях стационара, а затем проводится регулярное наблюдение за пациентами и обслуживание аппаратуры специалистами на дому.
- При проведении ДДВЛ рекомендуется использовать респираторы в ночное время и, возможно, несколько часов в дневное время [138].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Некоторым пациентам с ХОБЛ, особенно при наличии явной гиперкапнии в дневное время, требуется дополнительная подача кислорода из кислородного концентратора или из блока жидкого кислорода портативного (код 113770). Критерии дозирования кислорода такие же, как при ДКТ (РаО2 > 60 мм рт.ст. и SaO2 > 90%).
- ДДВЛ не рекомендуется проводить у пациентов с ХОБЛ с тяжелыми расстройствами глотания и неспособностью контролировать откашливание (для масочной вентиляции); плохой мотивацией и неадекватным комплаенсом; тяжелыми когнитивными расстройствами; потребностью в постоянной (около 24 ч/сут) респираторной поддержке; недостаточностью финансовых или страховых ресурсов; отсутствием поддержки пациента медицинскими учреждениями [134, 193].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
3.4 Лечение обострений ХОБЛ
- Пациентам с обострением ХОБЛ госпитализация в стационар рекомендуется при наличии следующих показаний: значительное увеличение интенсивности и/или появление новых клинических симптомов (одышка в покое, нестабильная гемодинамика, ухудшение психического состояния, цианоз, периферические отеки, признаки утомления дыхательных мышц), падение SaO2<90% (или на 4% и более от исходной) невозможность купировать обострение с помощью первоначальной терапии [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- В качестве обязательного диагностического минимума при поступлении в стационар рекомендуется выполнение развернутого клинического анализа крови, определение С-реактивного белка сыворотки крови, пульсоксиметрия, рентгенографии органов грудной клетки, а также электрокардиография [1, 139].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Ингаляционные бронходилататоры (препараты для лечения обструктивных заболеваний дыхательных путей)
Назначение бронходилататоров (препараты для лечения обструктивных заболеваний дыхательных путей) является ключевым звеном терапии обострения ХОБЛ.
- Всем пациентам с обострением ХОБЛ рекомендуется назначение ингаляционных бронходилататоров — КДБА (сальбутамол**, фенотерол) или КДАХ (ипратропия бромид **) [140, 141]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Эффективность b2-агонистов (селективных бета2-адреномиметиков) и ипратропия бромида** при обострении ХОБЛ примерно одинакова, преимуществом b2— агонистов (селективных бета2-адреномиметиков) является более быстрое начало действия, а антихолинергических средств – высокая безопасность и хорошая переносимость.
Повышение дозы КДБА и КДАХ, особенно при назначении через небулайзер, может дополнительно облегчать одышку во время обострения ХОБЛ [141]. Нежелательные эффекты обычно являются дозозависимыми.
Глюкокортикостероиды
По данным клинических исследований, посвященных обострениям ХОБЛ, потребовавших госпитализации пациентов в стационар, системные ГКС сокращают время наступления ремиссии, улучшают функцию легких (ОФВ1) и уменьшают гипоксемию, а также могут уменьшить риск раннего рецидива и неудачи лечения, снизить длительность пребывания в стационаре.
- Всем пациентам с обострением ХОБЛ, потребовавших госпитализации в стационар, рекомендуется назначение системных или ингаляционных ГКС [142, 143].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Обычно рекомендуется курс терапии пероральным #преднизолоном ** в дозе 30-40 мг/сут в течение 5-7 дней. Более безопасной альтернативой системным ГКС при обострении ХОБЛ являются ингаляционные формы ГКС, назначаемые через небулайзер.
Пациенты с обострением ХОБЛ и эозинофилией крови > 2% имеют наилучший ответ на системные ГКС [144].
Антибактериальная терапия
Так как бактерии являются причиной далеко не всех обострений ХОБЛ, то важно определить показания к назначению антибактериальной терапии при развитии обострений.
- Назначение антибактериальной терапии рекомендуется пациентам с обострением ХОБЛ при наличии усиления одышки, увеличения объема и степени гнойности мокроты или при наличии двух из трех перечисленных признаков [145, 146].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: У пациентов с подобными сценариями обострений ХОБЛ антибиотики обладают наибольшей эффективностью, так как причиной таких обострений является бактериальная инфекция.
- Антибактериальная терапия также рекомендуется пациентам с тяжелым обострением ХОБЛ, нуждающимся в инвазивной или неинвазивной вентиляции легких [147]
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Для улучшения диагностики и подходов к терапии обострений ХОБЛ рекомендуется использование биомаркеров, таких как С-реактивный белок [139].
- Пациентам с обострением ХОБЛ рекомендуется назначение антибактериальной терапии при повышении уровня С-реактивного белка ≥ 10 мг/л [148, 149].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Предполагаемый спектр респираторных патогенов, играющих этиологическую роль в обострении ХОБЛ, и, соответственно, выбор эмпирической антибактериальной терапии зависит от степени тяжести ХОБЛ и наличия факторов риска (Таблица 10).
Таблица 10. Наиболее вероятные возбудители обострений с учетом тяжести течения ХОБЛ.
Примечание: PRSP — пенициллин-резистентные Streptococcus pneumoniae
*Факторы риска: возраст ≥ 65 лет, сопутствующие сердечно-сосудистые заболевания, частые обострения (≥ 2 в год)
**Предикторы инфекции P.aeruginosa:
— Частые курсы антибиотиков (> 4 за год);
— ОФВ1 < 30%;
— Выделение P.aeruginosa в предыдущие обострения, колонизация P.aeruginosa;
— Частые курсы системных ГКС (> 10 мг преднизолона в последние 2 недели);
— Бронхоэктазы.
- При легких и среднетяжелых обострениях ХОБЛ без факторов риска рекомендуется назначение современных макролидов (азитромицин **, кларитромицин **) и цефалоспоринов III поколения (Таблица 10) [151, 194].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- В качестве антибактериальных препаратов 1-й линии для пациентов с тяжелыми обострениями ХОБЛ и с факторами риска рекомендуются либо амоксициллин + клавулановая кислота, либо респираторные фторхинолоны (левофлоксацин ** или моксифлоксацин **) [151, 154, 195].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: При выборе антибиотиков для терапии обострения ХОБЛ рекомендуется учитывать следующие факторы: тяжесть ХОБЛ, факторы риска неблагоприятного исхода терапии (например, пожилой возраст, низкие значения ОФВ1, частые обострения в анамнезе, сопутствующие заболевания) и предшествующую антибактериальную терапию.
- При высоком риске инфекции Pseudomonas aeruginosa рекомендуются ципрофлоксацин** и другие препараты с антисинегнойной активностью [155].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: К предикторам инфекции P.aeruginosa относятся частые курсы антибиотиков (> 4 за год), ОФВ1 < 30%, выделение P.aeruginosa в предыдущие обострения, колонизация P.aeruginosa, частые курсы системных ГКС (> 10 мг преднизолона в последние 2 недели), бронхоэктазы.
Кислородотерапия
Гипоксемия представляет серьезную угрозу для жизни пациента, поэтому кислородотерапия является приоритетным направлением терапии острой дыхательной недостаточности (ОДН) на фоне ХОБЛ.
- Всем пациентам с обострением ХОБЛ и ОДН рекомендовано проведение кислородотерапии с целью достижение РаО2 в пределах 55-65 мм рт.ст. и SaO2 88-92% [156].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Проведение пульсоксиметрии рекомендовано пациентам для оценки необходимости дополнительной кислородотерапии. Кислородотерапия показана пациентам при значении SaO2 ≤ 92% [1]. Для доставки кислорода рекомендуется использовать носовые канюли или маску Вентури. При назначении кислорода через канюли большинству пациентов достаточно потока 1-2 л/мин. Маска Вентури является более предпочтительным способом доставки кислорода, т.к. позволяет обеспечивать довольно точные значения фракции кислорода во вдыхаемой смеси (FiO2), не зависящие от минутной вентиляции и инспираторного потока пациента.
- После инициации или изменения режима кислородотерапии в течение ближайших 30-60 минут рекомендуется проведение газового анализа артериальной крови для контроля показателей РаСО2 и рН [157].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Неинвазивная вентиляция легких
Развитие нового направления респираторной поддержки – НВЛ, т.е. проведения вентиляционного пособия без постановки искусственных дыхательных путей, обеспечивает безопасное и эффективное достижение разгрузки дыхательной мускулатуры, восстановление газообмена и уменьшение диспноэ у пациента с ОДН. НВЛ является единственно доказанным методом терапии, способным снизить летальность у пациентов с ХОБЛ с ОДН [158].
-
Пациентам с ОДН на фоне ХОБЛ рекомендуется проведение НВЛ при наличии следующих признаков [159]:
- Выраженная одышка в покое;
- Частота дыхания > 24 в 1 мин, участие в дыхании вспомогательной дыхательной мускулатуры, абдоминальный парадокс;
Признаки нарушения газообмена:
- РaCO2 > 45 мм рт.ст., pH < 7,35;
- PaO2/ FiO2 < 200 мм рт.ст.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Во время НВЛ взаимосвязь пациент-респиратор осуществляется при помощи носовых или лицевых масок. Пациент находится в сознании, при этом, как правило, не требуется применения седативных и миорелаксирующих препаратов. Еще одним важным достоинством НВЛ является возможность её быстрого прекращения, а также немедленного возобновления при необходимости.
- НВЛ не рекомендуется проводить пациентам с ОДН, нуждающимся в проведении экстренной интубации трахеи и инвазивной респираторной поддержки [160, 161].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказания к НВЛ при ОДН на фоне ХОБЛ:
- Остановка дыхания;
- Нестабильная гемодинамика (гипотония, неконтролируемые аритмии или ишемия миокарда);
- Невозможность обеспечить защиту дыхательных путей (нарушения кашля и глотания);
- Избыточная бронхиальная секреция;
- Признаки нарушения сознания (ажитация или угнетение), неспособность пациента к сотрудничеству с медицинским персоналом.
Инвазивная респираторная поддержка
- Искусственная вентиляция легких (ИВЛ) рекомендуется пациентам с ХОБЛ с ОДН, у которых медикаментозная терапия и НВЛ не приводит к улучшению состояния [162].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Показания к проведению ИВЛ должны учитывать не только отсутствие эффекта от консервативных методов терапии, степень тяжести изменений функции дыхания, но и быстроту их развития и потенциальную обратимость процесса, вызвавшего ОДН. Как правило, при назначении респираторной поддержки проводится комплексная клиническая и функциональная оценка статуса пациента.
- Проведение ИВЛ при ОДН на фоне обострения ХОБЛ рекомендуется при наличии следующих показаний [163, 164]:
Абсолютные показания:
- Остановка дыхания;
- Выраженные нарушения сознания (сопор, кома);
- Нестабильная гемодинамика (систолическое артериальное давление < 70 мм рт.ст., частота сердечных сокращений < 50/мин или > 160/мин);
- Утомление дыхательной мускулатуры.
Относительные показания:
- Частота дыхания > 35/мин;
- рН артериальной крови < 7,25;
- РаО2 < 45 мм рт.ст., несмотря на проведение кислородотерапии.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- У пациентов с ХОБЛ отлучение от ИВЛ рекомендуется начинать как можно раньше [164].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Каждый дополнительный день инвазивной респираторной поддержки значительно повышает риск развития осложнений ИВЛ, особенно вентилятор- ассоциированной пневмонии.
Методы мобилизации и удаления бронхиального секрета
- При обострении ХОБЛ рекомендуется использовать специальные методы улучшения дренажа дыхательных путей — высокочастотную перкуссионную вентиляцию легких или высокочастотные колебания (осцилляции) грудной стенки [165, 196].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Гиперпродукция секрета и его плохая эвакуация из дыхательных путей может представлять серьезную проблему для многих пациентов с тяжелым обострением ХОБЛ, поэтому данные методы могут существенного улучшить их состояние.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Дополнительная информация отсутствует.
Медицинская реабилитация
4. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
У пациентов с ХОБЛ снижается физическая активность, а отсутствие физической активности служит предиктором повышенной летальности [167]. Легочная реабилитация является важной и неотъемлемой частью ведения пациентов с ХОБЛ, имеющей высокий уровень доказательности.
- Курсы легочной реабилитации рекомендуются пациентам с ХОБЛ с постоянной одышкой, несмотря на использование бронходилататоров (препараты для лечения обструктивных заболеваний дыхательных путей), а также физически неактивным пациентам с частыми обострениями или непереносимостью физической нагрузки [168, 169].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Эффекты легочной реабилитации включают [168-170]:
- Улучшение переносимости физической нагрузки;
- Уменьшение ощущения одышки;
- Улучшение качества жизни, связанного со здоровьем;
- Уменьшение количества и длительности госпитализаций;
- Уменьшение уровня тревоги и депрессии, связанных с ХОБЛ;
- Улучшение выживаемости;
- Улучшение результатов госпитализации по поводу обострений;
- Усиление действия ДДБД.
Реабилитация является многокомпонентной мерой. Рекомендуется включать в программу легочной реабилитации психологическую поддержку и борьбу с депрессией, обучение, нутритивную поддержку и индивидуальные занятия лечебной физкультурой [171]. Длительность такой программы не установлена, однако считается, что она может продолжаться от 4 до 10 недель [172].
Индивидуальные занятия лечебной физкультурой (физические тренировки)
- При проведении легочной реабилитации у пациентов с ХОБЛ рекомендуется включать в программу индивидуальные занятия лечебной физкультурой (физические тренировки) [173].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Разработка тренировочных программ требует индивидуального подхода и зависит от исходного состояния пациента, степени тяжести ХОБЛ и сопутствующих заболеваний, а также мотивации. При наличии соответствующих показаний во время тренировки следует использовать различные виды респираторной поддержки.
В качестве индивидуального занятия лечебной физкультурой (физической тренировки) можно использовать занятия на беговой дорожке или велоэргометре от 10 до 45 минут на одно занятие с интенсивностью от 50% пикового потребления кислорода до максимального уровня переносимости [174]. В общетерапевтической практике при отсутствии ресурсов для полноценной реабилитации следует рекомендовать ежедневные прогулки (например: 30 минут, 4 км – в зависимости от физического статуса), а также тренировки с помощью скандинавской ходьбы. В ряде программ имеются тренировки верхней группы мышц, что улучшает их функцию и силу [175].
Эффект от индивидуальных занятий лечебной физкультурой (физической тренировки) имеет продленное действие.
- Рекомендуется включать в программу реабилитации в качестве тренировки дыхательной мускулатуры дренирующие дыхательные упражнения с помощью различных видов устройств (дыхательных тренажеров) [176].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Тренировка респираторных мышц может давать положительный эффект, особенно в сочетании с общими тренировками.
Обучение пациентов
- В программу легочной реабилитации при ХОБЛ рекомендуется включать обучение пациентов [177].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 3)
Комментарии: Обучение пациентов является эффективным средством достижения конкретных целей, включая прекращение курения, понимание ряда вопросов, связанных с терминальными событиями и улучшения исходов обострений. Для пожилых пациентов могут оказаться полезными многопрофильные образовательные программы.
- При обучении пациентов с ХОБЛ рекомендуется составлять индивидуальный письменный план действий для оказания самопомощи [179].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Создание индивидуального письменного плана действий, направленного на оказание пациентом самопомощи, приводит к улучшению качества жизни и сокращает время выздоровления при обострении из-за меньшей задержки начала лечения со стороны пациента. Обучение пациентов наряду с инструкциями по оказанию самопомощи и индивидуальным письменным планом действий могут улучшить исходы обострений [180].
Госпитализация
6. Организация оказания медицинской помощи
Диагностику и ведение пациентов с ХОБЛ осуществляют: врач-терапевт или врач общей практики (семейный врач) [184], врач-пульмонолог, при необходимости осуществляется консультация/проводится лечение врачами других специальностей.
Врач первичного звена производит комплексную оценку симптомов, данных истории заболевания, истории жизни пациента. Также производится оценка факторов риска ХОБЛ (вредные привычки, профессиональный путь пациента, условия жизни). Начальное обследование пациента осуществляется врачом первичного звена: изучение тяжести жалоб пациента с использованием шкал mMRC, CAT, исследование функции внешнего дыхания с бронхолитической пробой, рентгенографическое обследование грудной клетки [185]. Врач-терапевт, врач общей практики (семейный врач) предписывает симптоматическую терапию КДБА или КДБА/КДАХ [186].
Врач-пульмонолог формулирует диагноз в соответствии с актуальной версией клинических рекомендаций, проводит дообследование пациента при наличии показаний, определяет необходимую схему лечения больного ХОБЛ и респираторной реабилитации, включая нутритивную и респираторную поддержку. Контроль эффективности предписанного плана лечения производится через 1,3,12 месяцев в первый год, далее ежегодно [187]. Важным аспектом работы врача-пульмонолога кабинета врача пульмонолога медицинской организации является проведение школ для больных ХОБЛ [188].
Показаниями для консультации врача-пульмонолога являются [189]:
- уточнение диагноза ХОБЛ,
- дифференциальная диагностика,
- подбор алгоритма ведения пациента, включая фармакологические и нефармакологические методы лечения больных ХОБЛ,
- смена терапевтической стратегии при отсутствии эффекта от назначенной ранее терапии (в том числе и при низком комплайнсе тем или иным средствам доставки лекарственных веществ).
Показания для госпитализации в дневной стационар медицинской организации:
- нарастание тяжести симптомов более чем трое суток (усиление одышки, усиление экспекторации мокроты, усиление гнойности мокроты) [190],
- сответствие обострения критериям легкого или среднетяжелого обострения,
- неэффективность начальной амбулаторной терапии обострения в течение трех суток,
1. обострение хронических сопутствующих заболеваний без нарушения функции жизненно важных органов второй степени и выше.
Плановые госпитализации в круглосуточный стационар больных ХОБЛ не предусмотрены.
Показания для неотложной госпитализации в круглосуточный стационар медицинской организации:
- значительное нарастание тяжести симптомов (внезапно появившаяся тяжелая одышка),
- появление новых симптомов (цианоз, периферические отеки),
- неэффективность начальной терапии обострения в течение 3 суток,
- обострение ХОБЛ у больных тяжелого и крайне тяжелого течения,
- возникновение острых или обострение хронических сопутствующих заболеваний,
- обострение ХОБЛ у больных старческого возраста.
Показания к выписке пациента из медицинской организации:
- пациент способен принимать длительнодействующие бронхолитики (селективные бета2-адреномиметики и/или антихолинергические средства) в комбинации с ингаляционными ГКС или без них,
- прием короткодействующих ингаляционных β2-агонистов (селективных бета2- адреномиметиков) требуется не чаще чем каждые 4 часа,
- пациент способен (если ранее он находился на амбулаторном ведении) самостоятельно передвигаться по комнате,
- пациент способен принимать пищу и может спать без частых пробуждений из-за одышки,
- клиническая стабильность состояния в течение 12-24 часов,
- стабильные значения показателей кислотно-основного состояния и газов артериальной крови в течение 12-24 часов,
- пациент или лицо, оказывающее помощь на дому, полностью понимает правильную схему приема препаратов.
Профилактика
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- В качестве мероприятий по профилактике ХОБЛ рекомендуется выявление, сокращение и контроль факторов риска, таких как курение, вредные воздействия на рабочем месте, и загрязнение среды в помещении [180, 181, 182].
Для курения уровень убедительности рекомендаций С (уровень достоверности доказательств – 1), для загрязнение воздуха в помещении уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
- Всем пациентам с ХОБЛ с целью уменьшения риска обострений рекомендуется ежегодная вакцинация против гриппа [115].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: В общей популяции показано, что вакцинация лиц старше 65 лет против гриппа снижает риск пневмонии, госпитализации и смерти на 50–68%.
- Пациентам с ХОБЛ рекомендуется вакцинация против пневмококковой инфекции [1, 183].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Вакцинация против пневмококковой инфекции может снизить заболеваемость пневмококковой пневмонией у пациентов с ХОБЛ, однако эффективность ее в отношении влияния на другие исходы (риск обострений, общая смертность) требует дополнительного изучения.
Информация
Источники и литература
-
Клинические рекомендации Российского респираторного общества
- 1. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. 2020 https://goldcopd.org/
2. Eisner M.D., Anthonisen N., Coultas D. et al. An official American Thoracic Society public policy statement: novel risk factors and the global burden of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2010;182:693–718.
3. Lamprecht B., McBurnie M.A., Vollmer W.M., et al., BOLD Collaborative Research Group: COPD in never smokers: results form the population-based burden of obstructive lung disease study. Chest 2011;139:752–763.
4. Mehta A.J., Miedinger D., Keidel D. et al., The SAPALDIA Team. Occupational exposure to dusts, gases, and fumes and incidence of chronic obstructive pulmonary disease in the Swiss Cohort Study on Air Pollution and Lung and Heart Diseases in Adults. Am J Respir Crit Care Med 2012;185:1292– 1300.
5. Silva G.E., Sherrill D.L., Guerra S. et al. Asthma as a risk factor for COPD in a longitudinal study. Chest 2004;126:59–65.
6. Brutsche M.H., Downs S.H., Schindler C., Gerbase M.W., Schwartz J., Frey M., Russi E.W., Ackermann-Liebrich U., Leuenberger P.: Bronchial hyperresponsiveness and the development of asthma and COPD in asymptomatic individuals: SAPALDIA cohort study. Thorax 2006;61:671–677.
7. de Marco R., Accordini S., Marcon A., Cerveri I., Antó J.M., Gislason T., Heinrich J., Janson C., Jarvis D., Kuenzli N., Leynaert B., Sunyer J., Svanes C., Wjst M., Burney P., European Community Respiratory Health Survey (ECRHS): Risk factors for chronic obstructive pulmonary disease in a European cohort of young adults. Am J Respir Crit Care Med 2011;183:891–897.
8. de Marco R., Accordini S., Cerveri I., Corsico A., Antó J.M., Künzli N., Janson C., Sunyer J., Jarvis D., Chinn S., Vermeire P., Svanes C., Ackermann-Liebrich U., Gislason T., Heinrich J., Leynaert B., Neukirch F., Schouten J.P., Wjst M., Burney P.: Incidence of chronic obstructive pulmonary disease in a cohort of young adults according to the presence of chronic cough and phlegm. Am J Respir Crit Care Med 2007;175:32–39.
9. Bridevaux P.O., Gerbase M.W., Probst-Hensch N.M., Schindler C., Gaspoz J.M., Rochat T.: Long-term decline in lung function, utilisation of care and quality of life in modified GOLD stage 1 COPD. Thorax 2008;63:768– 774.
0. Stoller J.K.: Clinical features and natural history of severe alpha-1-antitrypsin deficiency. Chest 1997;111:123S–128S.
1. Stoller J.K., Aboussouan L.S.: A review of alpha- 1-antitrypsin deficiency. Am J Respir Crit Care Med 2012;185:246–259.
2. Smolonska J., Wijmenga C., Postma D.S., Boezen H.M.: Meta-analyses on suspected chronic obstructive pulmonary disease genes: a summary of 20 years’ research. Am J Respir Crit Care Med 2009;180:618–631.
3. Chuchalin A.G., Khaltaev N., Antonov N.S. et al. Chronic respiratory diseases and risk factors in 12 regions of the Russian Federation // Int J COPD 2014;12:963-74.4. World Health Organization. Evidence-informed policy-making. 2016.
http://www.who.int/evidence
5. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Revised 2011 // www.goldcopd.com.
6. Celli B., MacNee W., ATS/ERS Task Force: Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ ERS position paper. Eur Respir J 2004;23:932– 946.
7. Bestall J.C., Paul E.A., Garrod R., Garnham R., Jones P.W., Wedzicha J.A.: Usefulness of the Medical Research Council (MRC) dyspnoea scale as a measure of disability in patients with chronic obstructive pulmonary disease. Thorax 1999;54:581–586.
8. Jones P.W., Harding G., Berry P., Wiklund I., Chen W.H., Kline Leidy N.: Development and first validation of the COPD Assessment Test. Eur Respir J 2009;34:648–654.
9. Hurst J.R., Vestbo J., Anzueto A., Locantore N., Müllerova H., Tal-Singer R., Miller B., Lomas D.A., Agusti A., Macnee W., Calverley P., Rennard S., Wouters E.F., Wedzicha J.A.: Susceptibility to exacerbation in chronic obstructive pulmonary disease. N Engl J Med 2010;363:1128–1138.
0. Barnes P.J., Celli B.R.: Systemic manifestations and comorbidities of COPD. Eur Respir J 2009;33:1165–1185.
1. Hill K., Goldstein R.S., Guyatt G.H. et al. Prevalence and underdiagnosis of chronic obstructive pulmonary diseaseamong patients at risk im primary care // CMAJ 2010;182(7):673-8.
2. Güder G, Brenner S, Angermann CE, et al. «GOLD or lower limit of normal definition? A comparison with expert-based diagnosis of chronic obstructive pulmonary disease in a prospective cohort-study». Respir Res. 2012;13(1):13. Published 2012 Feb 6.
doi:10.1186/1465-9921-13-13
3. Bhatt SP, Balte PP, Schwartz JE, Cassano PA, Couper D, Jacobs DR Jr, Kalhan R, O»Connor GT, Yende S, Sanders JL, Umans JG, Dransfield MT, Chaves PH, White WB, Oelsner EC. Discriminative Accuracy of FEV1:FVC Thresholds for COPD-Related Hospitalization and Mortality. JAMA. 2019 Jun 25;321(24):2438-2447. doi: 10.1001/jama.2019.7233. PMID: 31237643; PMCID: PMC6593636.
4. Tashkin D.P., Celli B., Decramer M., Liu D., Burkhart D., Cassino C. et al. Bronchodilator responsiveness in patients with COPD // Eur Respir J 2008;31:742–50.
5. Quanjer P.H., Tammeling G.J., Cotes J.E. et al. Lung volumes and forced ventilatory flows. Report Working Party Standardization of Lung Function Tests, European 80 Community for Steel and Coal. Official Statement of the European Respiratory Society // Eur Respir J. 1993, 6: suppl. 16, 5-40.
6. Wanger J., Clausen J.L., Coates A. et al. Standardisation of the measurement of lung volumes // Eur Respir J 2005;26:511-522.
7. Amalakanti S., Pentakota M.R. Pulse Oximetry Overestimates Oxygen Saturtion in COPD // Respir Care 2016;61(4):423-7.
8. Casanova C., Cote C.G., Marin J.M. et al. Test 6-min walking distance: long-term follow up in patients with COPD // Eur Respir J 2007;29(3):535-40.9. Oga T., Nishimura K., Tsukino M. et al. Analysis of the factors related to mortality in chronic obstructive pulmonary disease: role of exercise capacity and health status // Am J Respir Crit Care Med 2003;167(4):544-9.
0. Kelly A.M., McAlpine R., Kyle E. How accurate are pulse oximeters in patients with acute exacerbationsof chronic obstructive airways disease? Respir Med 2001;95 (5):336-40.
1. Stoller J.K., Brantly M. The challenge of detecting alpha-1 antitrypsin deficiency // COPD 2013;10(S1):24-34.
2. Flenley D.C., Sleep in chronic obstructive lung disease // Clinics in Chest Medicine 1985 V. 4 S. 6. P. 651-661
3. Буниатян М.С., Зелвеян П.А., Ощепкова Е.В. Возможности мониторной пульсоксиметрии для скрининговой диагностики синдрома апноэ/гипопноэ во сне // Терапевтический архив 2002. Т.74№ 11. С. 90-94.
4. Celli B., Cote C., Marin J., Casanova C., Montes de Oca M., Mendez R.A., Pinto Plata V., Cabral H.J.: The body mass index, airflow obstruction, dyspnea, and exercise capacity index in chronic obstructive pulmonary disease. N Engl J Med 2004;350:1005–1012.
5. Global Strategy for Asthma Management and Prevention. Revised 2017 // www.ginasthma.com.
6. Albert P., Agusti A., Edwards L., Tal-Singer R., Yates J., Bakke P. et al. Bronchodilator responsiveness as a phenotypic characteristic of established chronic obstructive pulmonary disease. Thorax 2012;67:701–8.
7. Woolcock A.J. Corticosteroid-resistant asthma. Definitions. Am J Respir Crit Care Med 1996;154:S45–8.
8. Pelkonen M., Notkola I.L., Tukiainen H., Tervahauta M., Toumilehto J., Nissinen A.: Smoking cessation, decline in pulmonary function and total mortality: a 30-year follow-up study among the Finnish cohorts of the Seven Countries Study. Thorax 2001;56:703– 707.
9. Chandler M.A., Rennard S.I.: Smoking cessation. Chest 2010; 137: 428–435.
0. Henningfield J.E.: Nicotine medications for smoking cessation. N Engl J Med 1995;333:1196–1203.
1. Jorenby D.E., Leischow S.J., Nides M.A., Rennard S.I., Johnston J.A., Hughes A.R., Smith S.S., Muramoto M.L., Daughton D.M., Doan K., Fiore M.C., Baker T.B.: A controlled trial of sustained- release bupropion, a nicotine patch, or both for smoking cessation. N Engl J Med 1999;340:685–691.
2. Silagy C., Mant D., Fowler G., Lodge M.: Metaanalysis on efficacy of nicotine replacement therapies in smoking cessation. Lancet 1994;343:139–142.
3. Tashkin D., Kanner R., Bailey W., Buist S., Anderson P., Nides M., Gonzales D., Dozier G., Patel M.K., Jamerson B.: Smoking cessation in patients with chronic obstructive pulmonary disease: a double-blind, placebo-controlled, randomised trial. Lancet 2001;357:1571–1575.
4. Strassmann R., Bausch B., Spaar A., Kleijnen J., Braendli O., Puhan M.A.: Smoking cessation interventions in COPD: a network metaanalysis of randomised trials. Eur Respir J 2009;34:634–640.
5. Faessel H., Ravva P., Williams K.: Pharmacokinetics, safety, and tolerability of varenicline in healthy adolescent smokers: a multicenter, randomized, double-blind,placebocontrolled, parallel-group study. Clin Ther 2009;31:177–189.
6. Anthonisen N.R., Connett J.E., Kiley J.P., Altose M.D., Bailey W.C., Buist A.S., Conway W.A. Jr., Enright P.L., Kanner R.E., O’Hara P.: Effects of smoking intervention and the use of an inhaled anticholinergic bronchodilator on the rate of decline of FEV 1 . The Lung Health Study. JAMA 1994;272:1497–1505.
7. Decramer M., Celli B., Kesten S., Lystig T., Mehra S., Tashkin D.P. Effect of tiotropium on outcomes in patients with moderate chronic obstructive pulmonary disease (UPLIFT): a prespecified subgroup analysis of a randomised controlled trial. Lancet 2009;374:1171–8.
8. Jenkins CR, Jones PW, Calverley PM, Celli B, Anderson JA, Ferguson GT et al. Efficacy of salmeterol/fluticasone propionate by GOLD stage of chronic obstructive pulmonary disease: analysis from the randomised, placebo-controlled TORCH study. Respir Res 2009;10:59.
9. Lipson DA, Crim C, Criner GJ, et al., Reduction in All-Cause Mortality with Fluticasone Furoate/Umeclidinium/Vilanterol in Patients with Chronic Obstructive Pulmonary Disease. Am J Respir Crit Care Med. 2020 Jun 15;201(12):1508-1516.
0. Sestini P., Renzoni E., Robinson S., Poole P., Ram F.S.F. Short-acting beta2-agonists for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2002;3:CD001495.
1. Chung V.C.H., Ma P.H.X., Hui D.S.C., Tam W.W.S., Tang J.L. Indacaterol for chronic obstructive pulmonary disease: systematic review and meta-analysis. PLoS ONE 2013;8:e70784.
2. Cope S., Donohue J.F., Jansen J.P., Kraemer M., Capkun-Niggli G., Baldwin M. et al. Comparative efficacy of long-acting bronchodilators for COPD – a network meta-analysis. Respir Res 2013;14:100.
3. Koch A., Pizzichini E., Hamilton A., Hart L., Korducki L., De Salvo M.C. et al. Lung function efficacy and symptomatic benefit of olodaterol once daily delivered via Respimat versus placebo and formoterol twice daily in patients with GOLD 2-4 COPD: results from two replicate 48-week studies. Int J Chron Obstruct Pulmon Dis 2014;9:697–714.
4. Decramer M., Anzueto A., Kerwin E., Kaelin T., Richard N., Crater G. et al. Efficacy and safety of umeclidinium plus vilanterol versus tiotropium, vilanterol, or umeclidinium monotherapies over 24 weeks in patients with chronic obstructive pulmonary disease: results from two multicenter, blinded, randomized controlled trials. Lancet Respir Med 2014;2:472–86.
5. Vogelmeier C., Hederer B., Glaab T. et al. Tiotropium versus salmeterol for the prevention of exacerbations in COPD // N Engl J Med 2011;364:1093–103.
6. Decramer M.L., Chapman K.R., Dahl R. et al., INVIGORATE investigators. Once-daily indacaterol versus tiotropium for patients with severe chronic obstructive pulmonary disease (INVIGORATE): a randomised, blinded, parallel-group study // Lancet Respir Med. 2013;1(7):524-33.
7. Wilchesky M., Ernst P., Brophy J.M., Platt R.W., Suissa S. Bronchodilator use and the risk of arrhythmia in COPD: part 2: reassessment in the larger Quebec cohort. Chest 2012;142:305–11.8. Decramer M.L., Hanania N.A., Lotvall J.O., Yawn B.P. The safety of long-acting b2-agonists in the treatment of stable chronic obstructive disease. Int J Chron Obstruct Pulmon Dis 2013;8:53–64.
9. Kew K.M., Mavergames C., Walters J.A.E. Long-acting beta2-agonists for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2013;Art. No.:CD010177.
0. Karner C., Chong J., Poole P. Tiotropium versus placebo for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2012;7:CD009285.
1. Sims M.W., Panettieri R.A. Jr. Profile of aclidinium bromide in the treatment of chronic obstructive pulmonary disease. Int J Chron Obstruct Pulmon Dis 2011;6:457–66.
2. Ulrik C.S. Once-daily glycopyrronium bromide, a long-acting muscarinic antagonist, for chronic obstructive pulmonary disease: a systematic review of clinical benefit. Int J Chron Obstruct Pulmon Dis 2012;7:673–8.
3. Jones P.W., Rennard S.I., Agusti A. et al. Efficacy and safety of once-daily aclidinium in chronic obstructive pulmonary disease. Respir Res 2011;12:55.
4. Kerwin E., Hebert J., Gallagher N. et al. Efficacy and safety of NVA237 versus placebo and tiotropium in patients with COPD: the GLOW2 study. Eur Respir J 2012;40:1106–14.
5. Donohue J.F., Niewoehner D., Brooks J. et al. Safety and tolerability of once-daily umeclidinium/vilanterol 125/25 mcg and umeclidinium 125 mcg in patients with chronic obstructive pulmonary disease: results from a 52-week, randomized, doubleblind, placebo- controlled study. Respir Res 2014;15:78.
6. Sharafkhaneh A., Majid H., Gross N.J. Safety and tolerability of inhalational anticholinergics in COPD. Drug Healthc Patient Saf 2013;5:49–55.
7. Tashkin D.P., Celli B., Senn S., Burkhart D., Kesten S., Menjoge S. et al. A 4-year trial of tiotropium in chronic obstructive pulmonary disease. N Engl J Med 2008;359:1543–54.
8. Wise R.A., Anzueto A., Cotton D. et al. Tiotropium Respimat inhaler and the risk of death in COPD. N Engl J Med 2013;369:1491–501.
9. Appleton S., Jones T., Poole P. et al. Ipratropium bromide versus short acting beta-2 agonists for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2006;2:CD001387.
0. Appleton S., Jones T., Poole P. et al. Ipratropium bromide versus long-acting beta-2 agonists for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2006;3:CD006101.
1. Karner C., Cates C.J. Long-acting beta2-agonist in addition to tiotropium versus either tiotropium or long-acting beta2-agonist alone for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2012;4:CD008989.
2. Decramer M., Anzueto A., Kerwin E. et al. Efficacy and safety of umeclidinium plus vilanterol versus tiotropium, vilanterol, or umeclidinium monotherapies over 24 weeks in patients with chronic obstructive pulmonary disease: results from two multicenter, blinded, randomized controlled trials. Lancet Respir Med 2014;2:472–86.
3. Bateman E.D., Ferguson G.T., Barnes N. et al. Dual bronchodilation with QVA149 versus single bronchodilator therapy: the SHINE study. Eur Respir J 2013;42:1484–94.
4. Donohue J.F., Maleki-Yazdi M.R., Kilbride S. et al. Efficacy and safety of once-daily umeclidinium/vilanterol 62.5/25 mcg in COPD. Respir Med 2013;107:1538–46.
- 1. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. 2020 https://goldcopd.org/
Информация
Список сокращений
BODE – B – body mass index (индекс масс тела), O – obstruction (обструкция) D – dyspnea (одышка), E – exercise tolerance (толерантность к физической нагрузке)
CAT – COPD (chronic obstructive pulmonary disease – хроническая обструктивная болезнь легких) Assessment Test
COPD – chronic obstructive pulmonary disease (хроническая обструктивная болезнь легких)
FiO2 – фракция кислорода во вдыхаемой газовой смеси
GOLD – Global Initiative for Chronic Obstructive Lung Disease
mMRC – шкала Modified Medical Research Council Dyspnea Scale
PaO2 – парциальное напряжение кислорода в артериальной крови
PaСO2 – парциальное напряжение углекислого газа в артериальной крови
SGRQ – вопросник госпиталя Святого Георгия (St. Georges Respiratory questionnaire)
VA/Q – вентиляционно-перфузионное отношение
SаO2 – насыщение гемоглобина кислородом, %
БА – бронхиальная астма
БДУ – без дополнительных уточнений
ГКС – глюкокортикостероиды
ДАИ – дозированный аэрозольный ингалятор
ДДАХ – длительнодействующие антихолинергики (АТХ Антихолинергические средства)
ДДБА – длительнодействующие β2–агонисты (АТХ Селективные бета 2- адреномиметики)
ДДБД – длительно действующие бронходилататоры
ДДВЛ – длительная домашняя вентиляция легких
ДКТ – длительная кислородотерапия
ДПИ – дозированный порошковый ингалятор (изделия вида Ингалятор сухого порошка, код 256560)
ИВЛ – искусственная вентиляция легких
ИГКС – ингаляционные глюкокортикостероиды
КДАХ – короткодействующие антихолинергики (АТХ Антихолинергические средства)
КДБА – короткодействующие β2–агонисты (АТХ Селективные бета 2-адреномиметики)
КТ – компьютерная томография
КТВР – компьютерная томография высокого разрешения
ЛГИ – легочная гиперинфляция
НВЛ – неинвазивная вентиляция легких
НЯ – нежелательные явления
ОДН – острая дыхательная недостаточность
ОЕЛ – общая емкость легких
ОФВ1 – объем форсированного выдоха за 1–ю секунду
ПСВ – пиковая скорость выдоха
РКИ – рандомизированное контролируемое исследование
ФЖЕЛ – форсированная жизненная емкость легких
ХДН – хроническая дыхательная недостаточность
ХОБЛ – хроническая обструктивная болезнь легких
Термины и определения
Хронический бронхит обычно определяется клинически как наличие кашля с продукцией мокроты на протяжении, по крайней мере, 3-х месяцев в течение 2-х последовательных лет.
Эмфизема определяется морфологически как наличие постоянного расширения дыхательных путей дистальнее терминальных бронхиол, ассоциированное с деструкцией стенок альвеол, несвязанное с фиброзом.
Легочная гиперинфляция – патологическое увеличение объема воздух, остающегося в легких после спокойного выдоха.
Легочная гипертензия – клинический синдром, характеризующийся повышением среднего давления в легочной артерии более 25 мм рт. ст.
Бронхорасширяющие средства (синонимы: бронходилататоры, бронхолитические средства, бронхолитики) – лекарственные средства разных фармакологических классов, объединяемые в одну группу по общей для них способности устранять бронхоспазм, действуя на тонус бронхиальных мышц и различные звенья его регуляции. АТХ: Препараты для лечения обструктивных заболеваний дыхательных путей (R03)
Критерии оценки качества медицинской помощи
| № | Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
| Этап постановки диагноза | |||
| 1 | Выполнен общий физикальный осмотр | ||
| 2 |
Выполнена оценка индекса курящего человека (пачек-лет) |
1 | А |
| 3 |
Выполнена оценка симптомов по шкале mMRC или CAT |
1 | А |
| 4 |
Выполнена оценка частоты обострений |
1 | А |
| 5 | Выполнена пульсоксиметрия | 2 | А |
| 6 |
Выполнено исследование неспровоцированных дыхательных объемов и потоков (спирометрия) с бронходилатационным тестом в случае выявления признаков бронхиальной обструкции (ОФВ1/ ФЖЕЛ<0,7) |
1 | А |
| 7 |
Выполнена рентгенография органов грудной клетки в прямой проекции |
2 | В |
| 8 |
Выполнен общий (клинический) анализ крови с подсчетом лейкоцитарной формулы |
3 | С |
| Лечение стабильной ХОБЛ | |||
| 1 |
Назначен короткодействующий бронходилататор (препараты для лечения обструктивных заболеваний дыхательных путей) для использования по потребности |
1 | А |
| 2 | Даны рекомендации по отказу от курения | 1 | А |
| 3 |
Проведено обучение пациента правильному использованию ингаляторов |
3 | А |
| 4 |
Назначен терапия, соответствующая клиническим рекомендациям |
1 | А |
| 5 | При SaO2<88% назначена ДКТ | 1 | А |
| 6 |
Рекомендована вакцинация против гриппа и пневмококковой инфекции |
1 | А |
| Лечение обострения ХОБЛ | |||
| 1 |
Выполнен осмотр врача-пульмонолога или врача- терапевта |
||
| 2 | Выполнена пульсоксиметрия | 3 | С |
| 3 |
Выполнен общий (клинический) анализ крови развернутый |
3 | С |
| 4 |
Выполнено исследование уровня С-реактивного белка в крови |
2 | В |
| 5 |
Выполнена рентгенография органов грудной клетки |
3 | С |
| 6 | Проведена терапия лекарственными препаратами группы короткодействующие бронходилататоры (препараты для лечения обструктивных заболеваний дыхательных путей) | 1 | А |
| 7 | Проведена терапия антибактериальными лекарственными препаратами (при появлении гнойной мокроты и/или при уровне С-реактивного белка более 10 мг/л) | 2 | А |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
| Чучалин Александр Григорьевич | Заведующий кафедрой госпитальной терапии РНИМУ им Н.И.Пирогова, Председатель Правления Российского респираторного общества, академик РАН, профессор, д.м.н. |
| Авдеев Сергей Николаевич | Заведующий кафедры пульмонологии лечебного факультета ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), главный внештатный специалист терапевт-пульмонолог Минздрава РФ член-корреспондент РАН, профессор, д.м.н. |
| Айсанов Заурбек Рамазанович | Профессор кафедры пульмонологии ФУВ РНИМУ им Н.И.Пирогова, профессор, д.м.н. |
| Белевский Андрей Станиславович | Заведующий кафедрой пульмонологии ФУВ РНИМУ им Н.И.Пирогова, главный внештатный специалист-пульмонолог Департамента здравоохранения Москвы, профессор, д.м.н. |
| Лещенко Игорь Викторович | Профессор кафедры фтизиатрии и пульмонологии ГБОУ ВПО УГМУ, главный внештатный специалист-пульмонолог МЗ Свердловской области и Управления здравоохранения г. Екатеринбурга, научный руководитель клиники «Медицинское объединение «Новая больница», профессор, д.м.н., заслуженный врач РФ |
| Овчаренко Светлана Ивановна | Профессор кафедры факультетской терапии № 1 лечебного факультета ГБОУ ВПО Первый МГМУ им. И.М. Сеченова, профессор, д.м.н., заслуженный врач РФ |
| Шмелев Евгений Иванович | Заведующий отделом дифференциальной диагностики туберкулеза легких и экстракорпоральных методов лечения в ФГБНУ «ЦНИИТ», профессор, д.м.н., заслуженный деятель науки РФ |
Конфликт интересов:
Члены рабочей группы заявляют об отсутствии конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
- врач общей практики (семейный врач);
- врач-пульмонолог;
- врач-терапевт;
- врач-терапевт участковый
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай- контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
| УУР | Расшифровка |
| A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| C | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Актуальные инструкции к лекарственным препаратам, упоминаемым в данных клинических рекомендациях, можно найти на сайте http://grls.rosminzdrav.ru.
Приложение Б. Алгоритмы действий врача
Приложение Б1. Алгоритм ведения пациента с установленным диагнозом ХОБЛ.
1 На фоне проводимой терапии ≥2 обострений в год или 1 обострение, потребовавшее госпитализации
2 Переоценка количества обострений и выраженности симптомов проводится при каждом обращении пациента к врачу, оценка обострений проводится на фоне назначенной терапии, а не исходно.
3 Если обострения или выраженные симптомы сохраняются на фоне терапии ДДБА/ИГКС, на данном этапе следует назначить ДДАХ/ДДБА/ИГКС
ОАК – общий анализ крови.
Приложение Б2. Алгоритм длительной кислородотерапии.
Приложение Б3. Алгоритм отмены ингаляционных глюкокортикостероидов у пациентов с хронической обструктивной болезнью легких
Примечание: иГКС – ингаляционные глюкокортикостероиды; БА – бронхиальная астма; ДДБА – длительно действующие β2-агонисты (АТХ селективные бета2- адреномиметики); ДДАХП – длительно действующие антихолинергические препараты (АТХ Антихолинергические средства); НЯ – нежелательные явления [125].
Приложение В. Информация для пациента
Хроническая обструктивная болезнь легких (ХОБЛ) – это заболевание, при котором нарушается прохождение воздуха по бронхам и попадание кислорода и легкого в кровь. Вследствие этого развивается дыхательная недостаточность, которая проявляется одышкой. Разная тяжесть заболевания приводит к различной интенсивности одышки. Как правило, она начинает беспокоить при подъеме по лестнице или при ходьбе в гору, затем проявляться при интенсивной ходьбе по ровной поверхности, потом заставляет ходить медленно и останавливаться. При очень тяжелой форме одышке беспокоит в покое.
Основной причиной развития ХОБЛ является курение. Табачный дым содержит вещества, которые вызывают воспаление, разрушающее ткани легких и бронхов. Реже ХОБЛ вызывают профессиональные вредности или загрязнения атмосферного воздуха или жилых помещений. Болезнь прогрессирует медленно, поэтому одышка – основной симптом болезни – становится заметной, то есть мешающей жить, после 40 лет.
ХОБЛ выявляют на основании симптомов болезни (в первую очередь, одышка, а также кашель и отхождение мокроты), исследования функции легких (спирометрия, которая фиксирует снижение скорости прохождения воздуха по бронхам), а также некоторых других исследований. Например, компьютерная томография легких может выявлять эмфизему легких – одно из проявлений ХОБЛ, а исследование газообмена помогает определить наличие и степень дыхательной недостаточности. Кроме того, исследование сердца может выявить осложнения со стороны этого органа. Данные обследование помогают уточнить диагноз, выявить осложнения и выбрать правильное лечение.
Лечение ХОБЛ начинается с отказа от курения (или прекращения воздействия других веществ, попадающих в легкие). Прекращение курения облегчает симптомы болезни и продлевает жизнь. Если человек не в состоянии бросить курить самостоятельно, то ему, возможно, потребуется лекарственная поддержка, помогающая справиться с никотиновой зависимостью. Основой такой поддержки является никотинзамещающая терапия, когда с помощью пластырей, жевательной резинки или никотинового мундштука никотин вводят в организм, тем самым избавляя пациента от воздействия вредных компонентов табачного дыма. В дальнейшем дозу никотина уменьшают вплоть до отмены. Такое лечение требует медицинской консультации и наблюдения. Существуют другие методы лекарственной поддержки, которые назначает специалист.
Основой лекарственного лечения ХОБЛ являются бронхорасширяющие препараты. Обычно пациенту рекомендуют ингалятор, содержащий препарат, быстро расширяющий бронхи и применяющийся как средство скорой помощи. Основой регулярного лечения являются бронхорасширяющие препараты длительного (12- или 24-часового действия). Все они используются в виде ингаляторов, порошковых или аэрозольных. Обычно назначают один или два бронхорасширяющих препарата, в зависимости от того, насколько выражены симптомы болезни.
Врач может также назначить ингаляционные гормоны, поскольку при некоторых формах ХОБЛ они дают дополнительный эффект. Некоторые виды ХОБЛ требуют добавления особых препаратов – специальных противовоспалительных средств, воздействующих на мокроту и антиоксидантов, антибиотиков в специальном режиме и т.д.
Некоторые пациенты, испытывающие тяжелую одышку из-за дыхательной недостаточности, могут нуждаться в кислороде или применении специальных портативных машин, помогающих легким дышать. В домашних условиях кислород используют с помощью специальных концентраторов, которые из воздуха выделают кислород, а специальные машины бывают разных типов, в зависимости от особенностей пациента. Пульмонолог при необходимости даст консультации по применению таких устройств.
При ХОБЛ иногда делают операции, которые способны уменьшить одышку при тяжелой эмфиземе. В некоторых случаях возможна пересадка легких. Отбор для этих операций очень сложный и требует консультаций многих специалистов.
Человек, болеющий ХОБЛ, должен обязательно двигаться и давать себе доступную ему нагрузку. Рекомендуется дважды в неделю тренироваться на бегущей дорожке или велоэргометре, а также упражняться с помощью легких гантелей. Кроме того, следует ежедневно совершать пешие прогулки, стараясь пройти, сколько позволяет одышка и общее состояние, однако в целом рекомендуют проходить около 3–4 километров. Такие занятия повышают физический тонус и снижают степень одышки.
Человек, болеющий ХОБЛ, должен регулярно проходить диспансерный осмотр, так как ХОБЛ нередко сопутствуют и другие заболевания, в первую очередь, сердечно- сосудистой системы.
Лечебно-профилактические мероприятия при их правильном и регулярном применении уменьшают проявления болезни, снижают риск обострений и осложнений, а также продлевают жизнь.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Оценка одышки по шкале mMRC
- Название на русском языке: модифицированный опросник Британского медицинского исследовательского совета для оценки тяжести одышки
- Оригинальное название: mMRC (The Modified Medical Research Council Dyspnea Scale)
- Источник (публикация с валидацией):
- Nena Milačić, Bojan Milačić, Olivera Dunjic et al. Validity of CAT and mMRC – dyspnea score in evaluation of COPD severity. Acta Medica Medianae 2015, Vol.54(1)
- Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить)
- Назначение: оценка степени выраженности одышки, которую испытывает пациент с ХОБЛ (хроническая обструктивная болезнь легких)
- Содержание (шаблон):
| Степень | Тяжесть | Описание |
| 0 | нет | Я чувствую одышку только при сильной физической нагрузке |
| 1 | легкая | Я задыхаюсь, когда быстро иду по ровной местности или поднимаюсь по пологому холму |
| 2 | средняя | Из-за одышки я хожу по ровной местности медленнее, чем люди того же возраста, или у меня останавливается дыхание, когда я иду по ровной местности в привычном для меня темпе |
| 3 | тяжелая | Я задыхаюсь после того, как пройду примерно 100 м, или после нескольких минут ходьбы по ровной местности |
| 4 | очень тяжелая | У меня слишком сильная одышка, чтобы выходить из дому, или я задыхаюсь, когда одеваюсь или раздеваюсь |
- Ключ (интерпретация): пациенту предлагают выбрать одно из пяти утверждений, которое наиболее близко описывает его степень тяжести одышки: от 0 («я чувствую одышку только при сильной физической нагрузке») до 4 («у меня слишком сильная одышка, чтобы выходить из дому, или я задыхаюсь, когда одеваюсь или раздеваюсь»)
- Пояснения: шкала mMRC позволяет более точно оценить состояние пациента c ХОБЛ.
Приложение Г2. Оценочный тест по ХОБЛ − CAT (COPD Assessment Test).
0 – 10 баллов – Незначительное влияние ХОБЛ на жизнь пациента
- – 20 баллов – Умеренное влияние ХОБЛ на жизнь пациента
21 – 30 баллов – Сильное влияние ХОБЛ на жизнь пациента
31 – 40 баллов – Чрезвычайно сильное влияние ХОБЛ на жизнь пациента
- Ключ (интерпретация): Оценочный тест по ХОБЛ (CAT) имеет 8 пунктов, каждый из которых оценивается по 5-балльной шкале и суммируется. Направлен на оценку одышки; кашля; мокроты; стеснения в груди; ограничения активности у себя дома; уверенности, выходя из дома; сна и энергии.
0-10 баллов – незначительное влияние ХОБЛ на жизнь пациента
11-20 баллов – умеренное влияние ХОБЛ на жизнь пациента
21-30 баллов – сильное влияние ХОБЛ на жизнь пациента
31-40 баллов – чрезвычайно сильное влияние ХОБЛ на жизнь пациента
- Пояснения: оценочный тест по ХОБЛ (CAT) имеет широкий охват влияния на повседневную жизнь и самочувствие пациента.
Приложение Г3. Вопросник для диагностики ХОБЛ
- Название на русском языке: вопросник для диагностики ХОБЛ
- Оригинальное название: COPD diagnostic questionnaire
- Источник (публикация с валидацией):
- S. DeWeerdt, L. Grouse. Chronic Airways Diseases: A Guide for Primary Care Physicians. 2005 — 28 pages.
- Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник другое (уточнить)
- Назначение: дифференциальная диагностика заболевания
- Содержание (шаблон):

- Ключ (интерпретация):
17 и более баллов: диагноз ХОБЛ вероятен
16 или менее баллов: рассмотрите другие заболевания, включая бронхиальную астму, или направьте к специалисту.
-
Пояснения: —
Приложение Г4. Методология проведения исследования неспровоцированных дыхательных объемов и потоков (спирометрии)
При проведении исследования неспровоцированных дыхательных объемов и потоков (спирометрии) рекомендуется выполнять не менее трех технически правильных дыхательных маневра форсированной жизненной емкости легких (ФЖЕЛ) до получения воспроизводимых результатов: максимальные и следующие за ними по величине показатели ФЖЕЛ и ОФВ1 должны различаться не более чем на 150 мл. В случаях, когда величина ФЖЕЛ не превышает 1000 мл, максимально допустимая разница как по ФЖЕЛ, так и по ОФВ1 не должна превышать 100 мл.
Если воспроизводимые результаты не получены после 3 попыток, выполнение дыхательных маневров необходимо продолжить до 8 попыток. Большее количество дыхательных маневров может привести к утомлению пациента и, в редких случаях, к снижению ОФВ1 или ФЖЕЛ. При падении показателей более чем на 20% от исходной величины, дальнейшее тестирование следует прекратить в интересах безопасности пациента, а динамику показателей отразить в отчете. В отчете должны быть представлены графические результаты и цифровые значения как минимум трех лучших попыток. Результаты технически приемлемых, но не удовлетворяющих критерию воспроизводимости попыток могут использоваться при написании заключения с указанием на то, что они не являются воспроизводимыми.
Бронходилатационный тест проводится с КДБА (сальбутамолом) в разовой дозе 400 мкг через ДАИ со спейсером. Повторное исследование неспровоцированных дыхательных объемов и потоков (спирометрию) следует проводить через 15–30 мин после ингаляции селективного бета2-адреномиметика.
Рекомендуется считать бронходилатационный тест положительным, если после ингаляции бронходилататора (сальбутамола) коэффициент бронходилатации (КБД) по ОФВ1 составляет не менее 12%, а абсолютный прирост – 200 мл и более.
Формула для расчета КБД:
где ОФВ1исх — значение спирометрического показателя до ингаляции бронходилататора (сальбутамола), ОФВ1 после — значение показателя после ингаляции бронходилататора (сальбутамола).
При оценке бронходилатационного теста рекомендуется учитывать нежелательные реакции со стороны сердечно-сосудистой системы (тахикардию, аритмию, повышение артериального давления), а также появление таких симптомов, как возбуждение или тремор.
Приложение Г5. Индекс BODE
- Название на русском языке: Индекс BODE
- Оригинальное название: — BODE index
- Источник (публикация с валидацией):
- Celli B.R. Change in the BODE index reflects disease modification in COPD: lessons from lung volume reduction surgery. // Chest. 2006. -Vol.129, №4. -P.873-878.
- Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить)
- Назначение: прогнозирования уровня смертности (смертности) от хронической обструктивной болезни легких (ХОБЛ).
- Содержание:
- 4 фактора в индексе BODE
- B — Индекс массы тела
- O — Обструкция дыхательных путей
- D — Одышка
- E — толерантность к упражнениям
- Значения и диапазоны
- Прогнозирование смертности
- Выживаемость
- Ожидаемая продолжительность жизни

Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Дата публикации 29 марта 2018Обновлено 23 июля 2021
Определение болезни. Причины заболевания
Хроническая обструктивная болезнь лёгких (ХОБЛ) — заболевание, которое набирает обороты, продвигаясь в рейтинге причин смерти людей старше 45 лет. По данным за 2020 год, эта болезнь входит в тройку лидеров смертности населения. Она находится на третьем месте после ишемической болезни сердца и инсульта [6].
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов.[1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
- воздействие вредных факторов окружающей среды;
- табакокурение.
К другим причинам относятся:
- факторы профессиональной вредности (пыль содержащая кадмий, кремний);
- общее загрязнение окружающей среды (выхлопные газы автомобилей, SO2, NO2);
- частые инфекции дыхательных путей;
- наследственность.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам).[2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ:[1]
- Кашляете ли Вы каждый день по нескольку раз? Беспокоит ли это Вас?
- Возникает ли при откашливании мокрота или слизь (часто/ежедневно)?
- У Вас быстрее/чаще появляется одышка, в сравнении со сверстниками?
- Вы старше 40 лет?
- Курите ли Вы и приходилось ли курить раньше?
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
- гиперплазию слизистых желёз (избыточное новообразование клеток)[4];
- слизистое воспаление и отёк;
- бронхоспазм и закупорку дыхательных путей секретом, что приводит к сужению дыхательных путей и увеличению их сопротивления.
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов.[4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.
Классификация и стадии развития хронической обструктивной болезни легких
| Стадия течения ХОБЛ | Характеристика | Наименование и частота надлежащих исследований |
|---|---|---|
| I. легкая | Хронический кашель и продукция мокроты обычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 70% ОФВ1 ≥ 80% должных величин |
Клинический осмотр, спирометрия с бронходилятационным тестом 1 раз в год. В период ХОБЛ — общий анализ крови и рентгенография органов грудной клетки. |
| II. среднетяжёлая | Хронический кашель и продукция мокроты обычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 50% ОФВ1 < 80% должных величин |
Объём и частота исследований те же |
| III.тяжёлая | Хронический кашель и продукция мокроты обычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 30% ≤ОФВ1 < 50% должных величин |
Клинический осмотр 2 раза в год, спирометрия с бронходилятационным тестом и ЭКГ 1 раз в год. В период обострения ХОБЛ — общий анализ крови и рентгенография органов грудной клетки. |
| IV. крайне тяжёлая | ОФВ1/ФЖЕЛ ≤ 70 ОФВ1 < 30% должных величин ОФВ1 < 50% должных величин в сочетании с хронической дыхательной недостаточностью или правожелудочковой недостаточностью |
Объём и частота исследований те же. Сатурация кислородом (SatO2) – 1-2 раза в год |
Осложнения хронической обструктивной болезни легких
Осложнениями ХОБЛ являются инфекции, дыхательная недостаточность и хроническое лёгочное сердце. Также у пациентов с ХОБЛ с большей частотой встречается бронхогенная карцинома (рак лёгкого), хотя она не является непосредственным осложнением болезни.
Дыхательная недостаточность — состояние аппарата внешнего дыхания, при котором либо не обеспечивается поддержание напряжения О2 и СО2 в артериальной крови на нормальном уровне, либо оно достигается за счёт повышенной работы системы внешнего дыхания. Проявляется, главным образом, одышкой.
Хроническое лёгочное сердце — увеличение и расширение правых отделов сердца, которое происходит при повышении артериального давления в малом круге кровообращения, развившееся, в свою очередь, в результате лёгочных заболеваний. Основной жалобой пациентов также является одышка.
Диагностика хронической обструктивной болезни легких
Если у пациентов кашель, выделение мокроты, одышки, а также были выявлены факторы риска развития хронической обструктивной болезни лёгких, то у них у всех должен предполагаться диагноз ХОБЛ.
Для того, чтобы установить диагноз, учитываются данные клинического обследования (жалобы, анамнез, физикальное обследование).
При физикальном обследовании могут выявляться симптомы, характерные для длительно протекающего бронхита: «часовых стекол» и/или «барабанных палочек» (деформация пальцев), тахипноэ (учащённое дыхание) и одышка, изменение формы грудной клетки (для эмфиземы характерна бочкообразная форма), малая подвижность её во время дыхания, западение межреберных промежутков при развитии дыхательной недостаточности, опущение границ лёгких, изменение перкуторного звука на коробочный, ослабленное везикулярное дыхание или сухие свистящие хрипы, которые усиливаются при форсированном выдохе (то есть быстром выдохе после глубокого вдоха). Тоны сердца могут прослушиваться с трудом. На поздних стадиях может иметь место диффузный цианоз, выраженная одышка, появляются периферические отёки. Для удобства заболевание подразделяют на две клинические формы: эмфизематозную и бронхитическую. Хотя в практической медицине чаще встречаются случаи смешанной формы заболевания.
Самый важный этап диагностики ХОБЛ — анализ функции внешнего дыхания (ФВД). Он необходим не только для определения диагноза, но и для установления степени тяжести заболевания, составления индивидуального плана лечения, определения эффективности терапии, уточнения прогноза протекания болезни и оценки трудоспособности. Установление процентного соотношения ОФВ1/ФЖЕЛ чаще всего применяется в лечебной практике. Уменьшение объема форсированного выдоха в первую секунду к форсированной жизненной ёмкости лёгких ОФВ1/ФЖЕЛ до 70 % — начальный признак ограничения воздушного потока даже при сохранённой ОФВ1>80% должной величины. Низкая пиковая скорость потока воздуха на выдохе, незначительно меняющаяся при применении бронходилятаторов также говорит в пользу ХОБЛ. При впервые диагностируемых жалобах и изменениях показателей ФВД спирометрия повторяется на протяжении года. Обструкция определяется как хроническая, если она фиксируется не менее 3-х раз за год (невзирая на проводимое лечение), и диагностируется ХОБЛ.
Мониторирование ОФВ1 — важный метод подтверждения диагноза. Спиреометрическое измерение показателя ОФВ1 осуществляется многократно на протяжении нескольких лет. Норма ежегодного падения ОФВ1 для людей зрелого возраста находится в пределах 30 мл в год. Для пациентов с ХОБЛ характерным показателем такого падения является 50 мл в год и более.
Бронхолитический тест — первичное обследование, при котором определяется максимальный показатель ОФВ1, устанавливаются стадия и степень тяжести ХОБЛ, а также исключается бронхиальная астма (при положительном результате), избирается тактика и объём лечения, оценивается эффективность терапии и прогнозируется течение заболевания. Очень важно отличить ХОБЛ от бронхиальной астмы, так как у этих часто встречаемых заболеваний одинаковое клиническое проявление — бронхообструктивный синдром. Однако подход к лечению одного заболевания отличается от другого. Главный отличительный признак при диагностике — обратимость бронхиальной обструкции, которая является характерной особенностью бронхиальной астмы. Установлено, что у людей с диагнозом ХОБЛ после приёма бронхолитика процент увеличения ОФВ1 — менее 12% от исходного (или ≤200 мл), а у пациентов с бронхиальной астмой он, как правило, превышает 15%.
Рентгенография грудной клетки имеет вспомогательное значение, так как изменения появляются лишь на поздних стадиях заболевания.
ЭКГ может выявлять изменения, которые характерны для лёгочного сердца.
ЭхоКГ необходима для выявления симптомов лёгочной гипертензии и изменений правых отделов сердца.
Общий анализ крови — с его помощью можно оценить показатели гемоглобина и гематокрита (могут быть повышены из-за эритроцитоза).
Определение уровня кислорода в крови (SpO2) – пульсоксиметрия, неинвазивное исследование для уточнения выраженности дыхательной недостаточности, как правило, у больных с тяжёлой бронхиальной обструкцией. Кислородная насыщенность крови менее 88%, определяемая в покое, указывает на выраженную гипоксемию и необходимость назначения оксигенотерапии.
Лечение хронической обструктивной болезни легких
Лечение ХОБЛ способствует:
- уменьшению клинических проявлений;
- повышению толерантности к физической нагрузке;
- профилактике прогрессирования болезни;
- профилактике и лечению осложнений и обострений;
- повышению качества жизни;
- снижению смертности.
К основным направлениям лечения относятся:
- ослабление степени влияния факторов риска;
- образовательные программы;
- медикаментозное лечение.
Ослабление степени влияния факторов риска
Отказ от курения обязателен [7]. Именно это является наиболее эффективным способом, который снижает риск развития ХОБЛ.
Производственные вредности также следует контролировать и снижать их влияние, применяя адекватную вентиляцию и воздухоочистители.
Образовательные программы
Образовательные программы при ХОБЛ включают в себя:
- базовые знания о заболевании и общих подходах к лечению с побуждением пациентов к прекращению курения;
- обучение тому, как правильно использовать индивидуальные ингаляторы, спейсеры, небулайзеры;
- практику самоконтроля с применением пикфлоуметров, изучение мер неотложной самопомощи.
Обучение пациентов занимает значимое место в лечении пациентов и влияет на последующий прогноз (уровень доказательности А).
Метод пикфлоуметрии даёт возможность пациенту ежедневно самостоятельно контролировать пиковый объём форсированного выдоха — показатель, тесно коррелирующий с величиной ОФВ1.
Пациентам с ХОБЛ на каждой стадии показаны физические тренирующие программы с целью увеличения переносимости физических нагрузок.
Медикаментозное лечение
Фармакотерапия при ХОБЛ зависит от стадии заболевания, тяжести симптомов, выраженности бронхиальной обструкции, наличия дыхательной или правожелудочковой недостаточности, сопутствующих заболеваний. Препараты, которые борются с ХОБЛ, делятся на средства для снятия приступа и для профилактики развития приступа. Предпочтение отдают ингаляционным формам препаратов.
Для купирования редких приступов бронхоспазма назначают ингаляции β-адреностимуляторов короткого действия: сальбутамол, фенотерол.
Препараты для профилактики приступов:
- формотерол;
- тиотропия бромид;
- комбинированные препараты (беротек, беровент).
Если применение ингаляции невозможно или их эффективность недостаточна, то возможно необходимо применение теофиллина.
При бактериальном обострении ХОБЛ требуется подключение антибиотиков. Могут быть применены: амоксициллин 0,5-1 г 3 раза в сутки, азитромицин по 500 мг трое суток, кларитромицин СР 1000 мг 1 раз сутки, кларитромицин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 625 мг 2 раза в сутки, цефуроксим 750 мг 2 раза в сутки.
Снятию симптомов ХОБЛ также помогают глюкокортикостероиды, которые также вводят ингаляционно (беклометазона дипропионат, флутиказона пропионат). Если ХОБЛ протекает стабильно, то назначение системных глюкокортикостероидов не показано.
Традиционные отхаркивающие и муколитические средства дают слабый положительный эффект у пациентов с ХОБЛ.
У тяжёлых пациентов с парциальным давлением кислорода (рО2) 55 мм рт. ст. и менее в покое показана кислородотерапия.
Прогноз. Профилактика
На прогноз заболевания влияет стадия ХОБЛ и число повторных обострений. При этом любое обострение негативно сказывается на общем течении процесса, поэтому крайне желательна как можно более ранняя диагностика ХОБЛ. Лечение любого обострения ХОБЛ следует начинать максимально рано. Важно также полноценная терапия обострения, ни в коем случае не допустимо переносить его «на ногах».
Зачастую люди решаются обратиться к врачу за медицинской помощью, начиная со II среднетяжелой стадии. При III стадии болезнь начинает оказывать довольно сильное влияние на пациента, симптомы становятся более выраженным (нарастание одышки и частые обострения). На IV стадии происходит заметное ухудшение качества жизни, каждое обострение становится угрозой для жизни. Течение болезни становится инвалидизирующим. Эта стадия сопровождается дыхательной недостаточностью, не исключено развитие лёгочного сердца.
На прогноз заболевания влияет соблюдение больным медицинских рекомендаций, приверженность лечению и здоровому образу жизни. Продолжение курения способствует прогрессированию заболевания. Отказ от курения приводит к замедлению прогрессирования заболевания и замедлению снижения ОФВ1. В связи с тем, что заболевание имеет прогрессирующее течение, многие пациенты вынуждены принимать лекарственные средства пожизненно, многим требуются постепенно возрастающие дозы и дополнительные средства в период обострений.
Наилучшими средствами профилактики ХОБЛ являются: здоровый образ жизни, включающий полноценное питание, закаливание организма, разумную физическую активность, и исключение воздействия вредных факторов. Отказ от курения – абсолютное условие профилактики обострения ХОБЛ. Имеющиеся производственные вредности, при постановке диагноза ХОБЛ — достаточный повод для смены места работы. Профилактическими мерами также являются избегание переохлаждений и ограничение контактов с заболевшими ОРВИ.
С целью профилактики обострений пациентам с ХОБЛ показана ежегодная противогриппозная вакцинация. Людям с ХОБЛ в возрасте 65 лет и старше и пациентам при ОФВ1 < 40% показана вакцинация поливалентной пневмококковой вакциной.
Хроническая обструктивная болезнь лёгких (ХОБЛ) – это заболевание, которое связано с усиленным хроническим воспалительным ответом дыхательных путей и лёгких на воздействие газов и патогенных частиц. Оно характеризуется стойким ограничением скорости воздушного потока и прогрессирующим течением. Для лечения пациентов, страдающих хронической обструктивной болезнью лёгких, все условия созданы в Юсуповской больнице:
-
Комфортные палаты, оснащённые кондиционерами и увлажнителями воздуха, что позволяет в любую погоду поддерживать оптимальную температуру и влажность;
-
Комплексное обследование пациентов с помощью современной диагностической аппаратуры ведущих мировых производителей;
-
Инновационные методы лечения новейшими препаратами, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов;
-
Использование эффективных методик немедикаментозной терапии.
Тяжёлые случаи ХОБЛ обсуждаются на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук и врачей высшей категории. Ведущие специалисты в области пульмонологии коллегиально вырабатывают тактику ведения пациентов, которые не отвечают на проводимую терапию. Рациональный подход к выбору лекарственных препаратов и физиотерапевтических процедур позволяет добиться устойчивой ремиссии у самых тяжёлых пациентов.
Хроническая обструктивная болезнь лёгких – это самостоятельная нозологическая форма, которая имеет разные степени тяжести. Каждая стадия заболевания характеризуется соответствующей динамикой клинических, функциональных и морфологических характеристик со своей причиной, механизмом развития, классификацией, клинической картиной и подходами к лечению.
ХОБЛ имеет код по МКБ 10 у взрослых J44.0 – J44.9.9. Хроническая обструктивная болезнь лёгких представляет собой заболевание с чертами деструктивного процесса, в результате которого развивается поражение всей респираторной системы, включая бронхи вплоть до терминальных бронхиол, паренхиму и соединительную ткань лёгких. Важная особенность патологического процесса при ХОБЛ – малообратимый характер болезни.
Причины и механизмы развития ХОБЛ
Хроническая обструктивная болезнь лёгких развивается под воздействием следующих провоцирующих факторов:
-
Курения;
-
Воздействия профессиональных вредностей (пыли, химических поллютантов, паров кислот и щелочей);
-
Промышленных поллютантов (оксида серы, диоксида азота, чёрного дыма);
-
Атмосферного и домашнего (дыма от приготовления пищи и органического топлива) загрязнения воздуха;
-
Наследственной предрасположенности.
Чаще всего хроническая обструктивная болезнь легких развивается у заядлых курильщиков. В результате многолетнего вдыхания табачного дыма возникает раздражение дыхательных путей и разрушение эластичных волокон в альвеолах легких. Не меньший вред приносит и пассивное курение. Кроме того, возникновение ХОБЛ может быть обусловлено длительным вдыханием пыли, химических испарений, а также загрязненным воздухом.
Ткань легких постепенно разрушается в течение многих лет, долгое время не проявляя себя никакими симптомами. Поэтому хроническая обструктивная болезнь легких обычно диагностируется у пожилых людей старше 60-65 лет. В группу риска развития ХОБЛ входят лица, имеющие в анамнезе серьезные инфекционные заболевания легких, особенно перенесшие их в детском возрасте. У пациентов в возрасте 30-40 лет, страдающих эмфиземой легких, иногда диагностируют наследственную аномалию белка альфа-1-антитрипсина.
Обострения ХОБЛ способствуют прогрессированию патологического процесса. Чаще всего обострение хронической обструктивной болезни лёгких вызывают следующие инфекционные агенты: гемофильная палочка, пневмококк, грамотрицательные энтеробактерии. Ключевую роль в развитии ХОБЛ играет хроническое воспаление. Воспалительный процесс дыхательных путей имеется уже на ранних стадиях развития хронической обструктивной болезни лёгких.
Воспаление увеличивается по мере нарастания степени тяжести заболевания, носит системный характер, приводит к следующим морфологическим изменениям: нарушению проходимости бронхиального дерева, отёку слизистой оболочки бронхов, избыточной секреции слизи, эмфиземе. Такие изменения в совокупности приводят к ограничению проходимости дыхательных путей. В воспалительном процессе принимают участие нейтрофилы, Т-лимфоциты и макрофаги. Эти клетки накапливаются в лёгких и запускают каскад воспалительных реакций, которые приводят к ограничению воздушного потока, бронхиальной проводимости и системному воспалению вне лёгких. Под воздействием высвобождающихся воспалительных медиаторов (фактора некроза опухоли, матриксной металлопротеиназы, интерлейкинов) возникают поражения других органов и систем:
-
Сердечно-сосудистой;
-
Мышечной;
-
Кроветворной;
-
Костной;
-
Нервной
-
Пищеварительной.
Неуклонное прогрессирование заболевания является причиной нарастания главного признака заболевания – хронической дыхательной недостаточности.
Симптомы
Хроническая обструктивная болезнь лёгких – медленно прогрессирующее заболевание. ХОБЛ имеет классическую клиническую картину, для которой характерно наличие следующих симптомов:
-
Длительного (хронического) кашля;
-
Мокроты, отделяемой в процессе кашля;
-
Одышки, усиление которой вызвано физическими нагрузками.
Первый признак ХОБЛ у взрослых – хронический кашель – часто недооценивают как пациенты, так и врачи общей практики. Обычно у пациентов, страдающих хронической обструктивной болезнью лёгких, во время кашля вначале выделяется небольшое количество вязкой мокроты. В зимние месяцы, во время инфекционных обострений, происходит нарастание кашля и продукции мокроты.
Наиболее важный симптом ХОБЛ, по поводу которого пациенты чаще всего обращаются к врачам, – одышка, ограничивающая их трудовую деятельность. Вначале она появляется при относительно высоком уровне физической нагрузки, затем ограничивает ежедневную активность больного, а в дальнейшем возникает в покое. По мере прогрессирования ХОБЛ появление одышки могут провоцировать даже самые незначительные физические нагрузки. У больного затрудняется самостоятельный прием пищи или выполнение простых физических упражнений. При этом для дыхания требуется значительная затрата энергии. У больных ХОБЛ снижается масса тела, появляется физическая слабость.
В определенный момент происходит внезапное усиление симптомов ХОБЛ, в результате чего резко ухудшается физическое состояние пациента. Это явление называется обострением, которое может быть как незначительным, так и угрожающим жизни. Чем дольше человек болеет ХОБЛ, тем более тяжелыми бывают подобные эпизоды обострений.
Клиническая картина хронической болезни лёгких также зависит от фенотипа болезни и наоборот – фенотип определяет особенности клинических проявлений ХОБЛ. Пульмонологи в течение многих лет выделяют эмфизематозный и бронхитический фенотипы ХОБЛ. Бронхитический тип характеризуется преобладанием признаков бронхита (кашля, выделения мокроты). При эмфизематозном типе ведущее патологическое проявление – эмфизема. Одышка преобладает над кашлем.
В настоящее время пульмонологи также выделяют overlap-фенотип хронической обструктивной болезни лёгких (сочетание ХОБЛ и бронхиальной астмы). Этот фенотип может развиться у курящих больных, которые страдают бронхиальной астмой. Около 20–30% больных ХОБЛ имеют обратимую бронхиальную обструкцию, а в клеточном составе при воспалении появляются эозинофилы. Такие пациенты хорошо отвечают на терапию кортикостероидами.
Пульмонологи выделяют фенотип ХОБЛ, при котором у пациентов возникают частые обострения (2 или более в год, или одно и более обострений, которые приводят к госпитализации). Из обострения пациент с этим фенотипом выходит с уменьшенными функциональными показателями лёгких, а частота обострений оказывает прямое влияние на продолжительность жизни больных. В этих случаях пульмонологи Юсуповской больницы проводят индивидуально подобранную терапию.
У больных ХОБЛ врачи выявляют многочисленные внелегочные проявления заболевания, которые обусловлены системным эффектом хронического воспаления:
-
Дисфункцию периферических скелетных мышц, снижающую переносимость физических нагрузок;
-
Поражение эндотелия сосудов и развитие атеросклероза;
-
Снижение питательного статуса;
-
Остеопороз;
-
Полицитемию и анемию.
На клиническую картину ХОБЛ оказывают существенное влияние нервно-психические расстройства, которые проявляются нарушением сна, снижением памяти, появлением фобий (страхов), депрессией.
Диагностика ХОБЛ
Пульмонологи Юсуповской больницы проводят комплексную диагностику ХОБЛ, которая включает следующие направления:
- Выявление факторов риска;
- Объективизацию симптомов обструкции;
- Мониторирование респираторной функции легких.
Диагностика хронической обструктивной болезни лёгких складывается на основе анализа ряда этапов. Вначале пульмонологи создают словесный портрет пациента на основании сведений, почерпнутых из беседы с ним. Затем проводят объективное (физическое) обследование и проводят анализ результатов лабораторно-инструментальных исследований. Диагноз ХОБЛ пульмонологи Юсуповской больницы всегда подтверждают данными спирометрии. По результатам спирометрии можно определить нормальную либо нарушенную работу легких.
Обязательный признак ХОБЛ, который существует на всех стадиях заболевания, – постбронходилатационные значения соотношения объёма форсированного выдоха за первую секунду манёвра к форсированной жизненной ёмкости лёгких менее 70%.
Больным ХОБЛ пульмонологи Юсуповской больницы проводят рентгенографию грудной клетки и другие исследования для исключения иных заболеваний, имеющих схожую симптоматику. Ранняя диагностика ХОБЛ позволяет врачам отделения пульмонологии своевременно приступить к лечению пациента, благодаря чему предотвращается дальнейшее повреждение легких
Большие и малые критерии ХОБЛ
К большим критериям обострения ХОБЛ относят появление или усиление одышки, увеличение объёма отделяемой мокроты, усиление «гнойности» мокроты. Пульмонологи выделяют малые критерии обострения ХОБЛ: боль в горле, кашель, свистящее дыхание, симптомы простуды. Различают следующие критерии неосложнённого обострения:
- Возраст менее 65 лет;
- Объём форсированного выдоха более 50 %;
- Нечастые, реже четырёх раз в год, обострения;
- Отсутствие сопутствующих заболеваний.
Об осложнённом обострении пульмонологи говорят при наличии следующих признаков:
- Возраст более 65 лет;
- Обострения возникают чаще четырёх раз в год;
- Объём форсированного выдоха менее 50 %;
- Имеются сопутствующие заболевания (сахарный диабет, сердечная недостаточность, хронические заболевания печени или почек с их функциональной недостаточностью);
- Госпитализация из-за обострения ХОБЛ в течение последних 12 месяцев;
- Применение антибактериальных препаратов или системных глюкокортикостероидов в течение последних трёх месяцев.
Лечение ХОБЛ у взрослых
Пульмонологи Юсуповской больницы проводят лечение хронической обструктивной болезни лёгких исходя из позиций доказательной медицины:
- Пациентам рекомендуют отказаться от лечения или снизить его интенсивность;
- При доказанном обострении ХОБЛ проводят антибиотикотерапию;
- Для бронхолитической терапии применяют антихолинергические препараты и симпатомиметики (в том числе новые пролонгированные формы), комбинированные средства, метилксантины;
- С целью разжижжения мокроты назначают муколитики;
- Используют ингаляционные или системные глюкокортикостероиды;
- При лёгочной гипертензии и хроническом легочном сердце назначают альмитрин, ингибиторы АПФ, антагонисты кальция, пролонгированные нитраты, диуретики.
Для лечения ХОБЛ врачи используют современные средства доставки ингаляционных препаратов: небулайзер, спейсер. Пульмонологи применяют следующие виды немедикаментозного лечения:
- Газовую терапию – гипоксические газовые смеси, гипоксически-гиперкапнические газовые смеси, гипероксические газовые смеси (длительную нормобарическую кислородотерапию), кислородно-гелиевые газовые смеси, аэроионотерапию;
- Чрескожную электростимуляцию диафрагмы;
- Экстракорпоральное лечение при вторичном плеторическом синдроме (эритроцитоферез).
В случае неосложнённого обострения ХОБЛ препаратом выбора для антибактериальной терапии является амоксициллин или макролиды (кларитромицин, азитромицин), альтернативными препаратами – амоксициллина клавуланат. При наличии аллергии на β-лактамные антибиотики пульмонологи назначают респираторные фторхинолоны (моксифлоксацин, левофлоксацин). При осложнённом обострении ХОБЛ пульмонологи отдают предпочтение с фторхинолонам. Терапия тяжёлого обострения ХОБЛ включает, кроме антибиотиков, следующие методы лечения:
- Оксигенотерапию;
- Бронхолитики;
- По показаниям, системные или ингаляционные глюкокортикостероиды;
- Неинвазивную респираторную поддержку;
- Неинвазивную и инвазивную вентиляцию лёгких.
При стабильном течении ХОБЛ пульмонологи придерживаются следующих принципов ведения пациентов:
- Применение бронходилататоров;
- Назначение глюкокортикоидов преимущественно в ингаляционной форме или в течение непродолжительного времени системных кортикостероидов;
- Ступенчатое увеличение объема терапии в зависимости от стадии ХОБЛ;
- Вакцинопрофилактика для предотвращения инфекционных обострений в весенне-осенний период;
- Длительная нормобарическая кислородотерапия при II-III ст. хронической дыхательной недостаточности (по показаниям);
- Респираторная и физическая реабилитация.
При стабильном течении ХОБЛ применяют бронхорасширяющие средства:
- Антихолинергический препарат короткого действия (ипратропиум бромид);
- Антихолинергический препарат длительного действия (тиотропиум бромид);
- β2 агонисты короткого действия (фенотерол, сальбутамол, тербуталин);
- β2 агонисты длительного действия (формотерол, сальметерол);
- Метилксантины (аминофиллин, теофиллин, теопэк, теотард).
Антихолинергические препараты пульмонологи назначают всем пациентам, страдающим ХОБЛ. Ингаляционные глюкокортикостероиды добавляют к плановой бронхолитической терапии больных ХОБЛ со значимой клинической симптоматикой и при повторяющихся обострениях заболевания в анамнезе.
Основные методы лечения ХОБЛ:
| Отказ от курения | Назначение бронхорасширяющих лекарственных средств |
| Назначение отхаркивающих или наоборот противокашлевых медикаментов | Проведение противоотёчной и противовоспалительной терапии (часто с назначением антибактериальных препаратов) |
| В тяжёлых случаях проведение кислородотерапии | Дыхательная гимнастика |
Препараты с дозировкой для лечения ХОБЛ
Консервативная терапия ХОБЛ предполагает применение следующих препаратов, дозировку которых определяет лечащий врач:
- Бронхолитиков – препаратов, расслабляющих гладкую мускулатуру стенок бронхов, за счет чего они расширяются (фенотерола, атровента, сальбутамола);
- Муколитических препаратов – для разжижения слизи и облегчения её эвакуации из бронхов (бромгексина, амброксола);
- Антибактериальных препаратов – лекарственных средств, которые назначаются при обострениях ХОБЛ (пенициллинов, цефалоспоринов);
- Ингибиторов медиаторов воспаления и рецепторов к ним – применяются для торможения активации веществ, которые принимают участие в воспалительном процессе (эреспала);
- Глюкокортикостероидов (преднизолона) – прием гормональных препаратов эффективен при обострении ХОБЛ. Препараты данной группы помогают купировать выраженную дыхательную недостаточность.
Большая часть бронхолитиков назначается в ингаляционной форме, благодаря чему лекарственное вещество попадает непосредственно в легкие. Использование ингалятора должен назначать строго лечащий врач.
Специалисты клиники реабилитации Юсуповской больницы разрабатывают специальную программу реабилитации при ХОБЛ, благодаря чему больной может управлять приступами. Реабилитологи клиники проводят консультации и обучение пациентов технике правильного дыхания при хронической обструктивной болезни легких, а также подбирают индивидуальную программу физических упражнений и правильного питания каждому пациенту, имеющему болезнь ХОБЛ. Лечение при прогрессировании хронической обструктивной болезни легких дополняется курсами оксигенотерапии (кислородотерапии), значительно улучшающих состояние больных.
Препараты для лечения пожилых людей с ХОБЛ
Особенность хронической обструктивной болезни легких в пожилом возрасте заключается в более тяжелом, чем у молодых пациентов, течении патологии. Клинические проявления ХОБЛ у пожилых пациентов выражены более ярко. У больных этой возрастной группы часто развиваются обострения, которые длятся дольше, вследствие чего удлиняются сроки госпитализации.
Лечение ХОБЛ у пожилых людей затрудняется ввиду многих причин, к которым относятся, например, нарушения в иммунной системе организма и антибиотикорезистентность, которые являются следствием возрастных изменений. Препараты для лечения ХОБЛ пожилым пациентам врачи-пульмонологи Юсуповской больницы подбирают в индивидуальном порядке, учитывая степень выраженности симптомов и ответ организма на терапию.
Лечение пневмонии при ХОБЛ
Применение ингаляционных кортикостероидов при ХОБЛ в сочетании с бета-2-агонистами длительного действия способствует уменьшению числа обострений и улучшению качества жизни больных. Однако в медицинской практике известны случаи возникновения пневмонии на фоне использования данных препаратов. Ввиду наличия вероятности развития воспаления лёгких, применение ингаляционных стероидов в Юсуповской больнице проводится под контролем врача-пульмонолога. Он своевременно выявляет симптомы пневмонии и назначает адекватную терапию, тем самым предотвращая серьезные осложнения заболевания.
Для того чтобы пройти адекватную терапию хронической обструктивной болезни лёгких, записывайтесь на приём к пульмонологу Юсуповской больницы онлайн или по телефону. Госпитализация пациентов с тяжёлым обострением ХОБЛ в клинику терапии проводится круглосуточно каждый день. При выраженной дыхательной недостаточности пациентов помещают в отделение реанимации и интенсивной терапии.
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов.
В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7].
Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1].
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9].
Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения.
Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2].
Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения.
Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара.
Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
- Объем лечения увеличивается по мере нарастания тяжести болезни. Его уменьшение при ХОБЛ, в отличие от бронхиальной астмы, как правило, невозможно.
- Медикаментозная терапия используется для предупреждения осложнений и уменьшения выраженности симптомов, частоты и тяжести обострений, повышения толерантности к физической нагрузке и качества жизни больных.
- Следует иметь в виду, что ни одно из имеющихся лекарственных средств не влияет на темпы снижения бронхиальной проходимости, которое является отличительной чертой ХОБЛ.
- Бронхолитики занимают центральное место в лечении ХОБЛ. Они уменьшают выраженность обратимого компонента обструкции бронхов. Эти средства используются в режиме «по требованию» или регулярно.
- Ингаляционные глюкокортикоиды показаны при тяжелом и крайне тяжелом течении ХОБЛ (при объеме форсированного выдоха за 1 с (ОФВ1) менее 50% от должного и частыми обострениями, как правило, более трех за последние три года или один-два за один год, для лечения которых используются пероральные стероиды и антибиотики.
- Комбинированная терапия ингаляционными глюкокортикоидами и β2-адреномиметиками длительного действия оказывает существенный дополнительный эффект на функцию легких и клинические симптомы ХОБЛ по сравнению с монотерапией каждым из препаратов. Наибольшее влияние на частоту обострений и качество жизни наблюдается у больных ХОБЛ с ОФВ1<50% от должного. Эти препараты предпочтительно назначать в ингаляционной форме, содержащей их фиксированные комбинации (салметерол/флутиказон пропионат, формотерол/будесонид).
- Длительное использование таблетированных глюкокортикоидов не рекомендуется в связи с риском развития системных побочных эффектов.
- На всех стадиях ХОБЛ высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие выраженность одышки и утомления.
- Длительное назначение кислорода (более 15 ч в сутки) больным с дыхательной недостаточностью повышает их выживаемость.
Медикаментозное лечение ХОБЛ стабильного течения
Бронхолитики. К их числу относятся β2-адреномиметики, холинолитики, а также теофиллин. Формы выпуска этих препаратов и их влияние на течение ХОБЛ приведены в таблицах 1 и 2.
Принципы бронхолитической терапии ХОБЛ [6–8] следующие.
- Предпочтительным путем введения бронхолитиков является ингаляционный.
- Изменение легочной функции после кратковременного назначения бронхорасширяющих препаратов не является показателем их длительной эффективности. Относительно небольшой прирост ОФВ1 может сочетаться со значительными изменениями легочных объемов, в том числе с уменьшением остаточного объема легких, что способствует уменьшению выраженности у больных одышки.
- Выбор между β2-адреномиметиками, холинолитиками, теофиллином зависит от их доступности, индивидуальной чувствительности больных к их действию и отсутствия побочных эффектов. У пожилых пациентов, имеющих сопутствующие заболевания сердечно-сосудистой системы (ИБС, нарушения сердечного ритма, артериальная гипертензия и др.), в качестве препаратов первого ряда предпочтительны холинолитики.
- Ксантины эффективны при ХОБЛ, но в связи с возможностью развития побочных эффектов они относятся к препаратам «второго ряда». При их назначении рекомендуется измерять концентрацию теофиллина в крови. Следует подчеркнуть, что положительным влиянием на течение ХОБЛ обладают только теофиллины длительного действия (но не эуфиллин и теофедрин!).
- Ингаляционные бронхолитики длительного действия более удобны, но и стоят дороже, чем короткодействующие средства.
- Регулярное лечение бронхорасширяющими средствами длительного действия (тиотропия бромидом, сальметеролом и формотеролом) показано при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения.
- Комбинация нескольких бронхорасширяющих средств (например, холинолитиков и β2-адреномиметиков, холинолитиков и теофиллинов, β2-адреномиметиков и теофиллинов) может повысить эффективность и снизить вероятность развития побочных эффектов по сравнению с монотерапией одним препаратом.
Для доставки β2-адреномиметиков и холинолитиков используются дозированные аэрозоли, порошковые ингаляторы и небулайзеры. Последние рекомендуются при лечении обострений ХОБЛ, а также у пациентов с тяжелым течением болезни, которые испытывают трудности при применении других систем доставки. При стабильном течении ХОБЛ предпочтительны дозированные и порошковые ингаляторы.
Глюкокортикоиды. Данные лекарственные средства обладают выраженной противовоспалительной активностью, хотя у больных ХОБЛ она выражена существенно меньше, чем у пациентов с астмой. Короткие (10–14 дней) курсы системных стероидов используются для лечения обострений ХОБЛ. Длительное применение этих препаратов не рекомендуется из-за опасности развития побочных эффектов (миопатия, остеопороз и др.).
Данные о влиянии ингаляционных глюкокортикоидов на течение ХОБЛ суммированы в таблице 2. Показано, что они не оказывают влияния на прогрессирующее снижение бронхиальной проходимости у больных ХОБЛ. Их высокие дозы (например, флутиказона пропионат 1000 мкг/сут) могут повышать качество жизни пациентов и снижать частоту обострений ХОБЛ тяжелого и крайне тяжелого течения.
Причины относительной стероидной резистентности воспаления дыхательных путей при ХОБЛ являются предметом интенсивных исследований. Возможно, она обусловлена тем, что кортикостероиды увеличивают продолжительность жизни нейтрофилов за счет торможения их апоптоза. Молекулярные механизмы, лежащие в основе устойчивости к действию глюкокортикоидов, изучены недостаточно. Появились сообщения о снижении под влиянием курения и свободных радикалов активности деацетилазы гистонов, являющейся мишенью для действия стероидов, что может уменьшать тормозящее влияние глюкокортикоидов на транскрипцию «воспалительных» генов и ослаблять их противовоспалительное действие.
В последнее время получены новые данные об эффективности комбинированных препаратов (флутиказона пропионат/сальметерол 500/50 мкг, 1 ингаляция 2 раза в день и будесонид/формотерол 160/4,5 мкг, 2 ингаляции 2 раза в день, будесонид/сальбутамол 100/200 мгк 2 ингаляции 2 раза в день) у больных ХОБЛ тяжелого и крайне тяжелого течения. Показано, что их длительное (12 мес) назначение улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту средней тяжести и тяжелых обострений, а также улучшает качество жизни пациентов по сравнению с монотерапией ингаляционными глюкокортикоидами, β2-адреномиметиками длительного действия и плацебо [5, 14].
Вакцины. Вакцинация против гриппа снижает тяжесть обострений и смертность больных ХОБЛ примерно на 50%. Вакцины, содержащие убитые или инактивированные живые вирусы гриппа, обычно назначаются однократно в октябре — первой половине ноября.
Данных об эффективности пневмокококковой вакцины, содержащей 23 вирулентных серотипа этого микроорганизма, у больных ХОБЛ недостаточно [8, 9]. Вместе с тем некоторые эксперты рекомендуют ее применение при этом заболевании для профилактики пневмонии [6].
Антибиотики. В настоящее время не получено убедительных данных об эффективности антибактериальных средств для уменьшения частоты и тяжести неинфекционных обострений ХОБЛ.
Антибиотики показаны для лечения инфекционных обострений болезни, непосредственно влияют на длительность ликвидации симптомов ХОБЛ, а некоторые способствуют удлинению межрецидивного интервала.
Муколитики (мукокинетики, мукорегуляторы). Муколитики (амброксол, карбоцистеин, препараты йода и др.) могут применяться у небольшой части больных, имеющих вязкую мокроту. Широкое использование этих средств у пациентов с ХОБЛ не рекомендуется.
Антиоксиданты. N-ацетилцистеин, обладающий антиоксидантной и муколитической активностью, способен снижать продолжительность и частоту обострений ХОБЛ. Этот препарат может использоваться у больных в течение длительного времени (3–6 мес) в дозе 600 мг/сут.
Иммунорегуляторы (иммуностимуляторы, иммуномодуляторы). Регулярное использование этих препаратов не рекомендуется из-за отсутствия убедительных доказательств эффективности.
Больные с генетически детерминированным дефицитом α1-антитрипсина, у которых ХОБЛ развивается в молодом (до 40 лет) возрасте, являются возможными кандидатами для заместительной терапии. Вместе с тем стоимость такого лечения очень высока, и оно доступно не во всех странах.
Немедикаментозное лечение ХОБЛ стабильного течения
Оксигенотерапия
Известно, что дыхательная недостаточность — это основная причина смерти больных ХОБЛ. Коррекция гипоксемии с помощью подачи кислорода является патогенетически обоснованным методом лечения. Различают кратковременную и длительную оксигенотерапию [4, 15]. Первая используется при обострениях ХОБЛ. Вторая применяется при крайне тяжелом течении ХОБЛ (при ОФВ1<30% от должного) постоянно или ситуационно (при физической нагрузке и во время сна). Целью оксигенотерапии является увеличение парциального напряжения кислорода (РаO2) в артериальной крови не ниже 60 мм рт. ст. или сатурации (SaO2) не менее чем до 90% в покое, при физической нагрузке и во время сна.
При стабильном течении ХОБЛ предпочтительна постоянная длительная оксигенотерапия [9]. Доказано, что она увеличивает выживаемость больных ХОБЛ, уменьшает выраженность одышки, прогрессирование легочной гипертензии, снижает вторичный эритроцитоз, частоту эпизодов гипоксемии во время сна, повышает толерантность к физической нагрузке, качество жизни и нейропсихический статус пациентов [3, 4].
Показания для длительной оксигенотерапии у больных ХОБЛ крайне тяжелого течения (при ОФВ1< 30% от должного или менее 1,5 л):
- РаО2 менее 55% от должного, SaО2 ниже 88% при наличии или отсутствии гиперкапнии;
- РаО2 — 55–60% от должного, SaО2 — 89% при наличии легочной гипертензии, периферических отеков, связанных с декомпенсацией легочного сердца или полицитемии (гематокрит более 55%).
Параметры газообмена должны оцениваться только на фоне стабильного течения ХОБЛ и не ранее чем через 3–4 нед после обострения при оптимально подобранной терапии. Решение о назначении оксигенотерапии должно основываться на показателях, полученных в покое и при выполнении физической нагрузки (например, на фоне 6-минутной ходьбы). Повторная оценка газов артериальной крови должна проводится через 30–90 дней от начала оксигенотерапии.
Длительное лечение кислородом следует проводить не менее 15 ч в день. Скорость потока газа обычно составляет 1–2 л/мин, при необходимости она может быть увеличена до 4 л/мин. Оксигенотерапия никогда не должна назначаться больным, которые продолжают курить или страдают алкоголизмом.
В качестве источников кислорода используются баллоны со сжатым газом, концентраторы кислорода и цилиндры с жидким кислородом. Наиболее экономичны и удобны для домашнего использования концентраторы кислорода.
Доставка кислорода больному осуществляется с помощью масок, назальных канюль, транстрахеальных катеторов. Наиболее удобны и широко используются назальные канюли, которые позволяют осуществлять поступление больному кислородо-воздушной смеси с 30–40% О2. Доставка кислорода в альвеолы осуществляется только в раннюю фазу вдоха (первые 0,5 с). Газ, поступающий позднее, используется лишь для заполнения мертвого пространства и не участвует в газообмене. Для повышения эффективности доставки имеется несколько типов кислородсберегающих устройств (резервуарные канюли, устройства, осуществляющие подачу газа только во время вдоха, транстрахеальные катетеры и др.). У больных ХОБЛ крайне тяжелого течения, имеющих дневную гиперкапнию, возможно комбинированное использование длительной оксигенотерапии и неинвазивной вентиляции легких с положительным давлением на вдохе [9]. Следует отметить, что оксигенотерапия является одним из наиболее дорогостоящих методов лечения больных ХОБЛ. Внедрение ее в повседневную клиническую практику представляет собой одну из самых актуальных медико-социальных задач в России.
Реабилитация
Реабилитация — это мультидисциплинарная программа индивидуальной помощи больным ХОБЛ, разработанная для улучшения их физической, социальной адаптации и автономии. Ее компонентами являются физические тренировки, обучение больных, психотерапия и рациональное питание [7].
В нашей стране к ней традиционно относят санаторно-курортное лечение. Легочная реабилитация должна назначаться при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения. Показано, что она улучшает работоспособность, качество жизни и выживаемость больных, уменьшает одышку, частоту госпитализаций и их продолжительность, подавляет тревогу и депрессию. Эффект реабилитации сохраняется после ее завершения. Оптимальны занятия с больными в небольших (6–8 человек) группах с участием специалистов различного профиля в течение 6–8 нед.
В последние годы большое внимание уделяется рациональному питанию, так как снижение массы тела (> 10% в течение 6 мес или > 5% в течение последнего месяца) и особенно потеря мышечной массы у больных ХОБЛ ассоциировано с высокой летальностью. Таким пациентам должна рекомендоваться высококалорийная диета с повышенным содержанием белка и дозированные физические нагрузки, обладающие анаболическим действием.
Хирургическое лечение
Роль хирургического лечения у больных ХОБЛ в настоящее время является предметом исследований. Сейчас обсуждаются возможности использования буллэктомии, операции по уменьшению легочного объема и трансплантации легких.
Показанием для буллэктомии при ХОБЛ является наличие у пациентов буллезной эмфиземы легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных инфекций и боли в грудной клетке. Эта операция приводит к уменьшению одышки и улучшению функции легких.
Значение операции по уменьшению легочного объема при лечении ХОБЛ изучено пока недостаточно. Результаты завершившегося недавно исследования (National Emphysema Therapy Trial) свидетельствуют о положительном влиянии этого хирургического вмешательства по сравнению с медикаментозной терапией на способность выполнять физическую нагрузку, качество жизни и летальность больных ХОБЛ, имеющих преимущественно тяжелую верхнедолевую эмфизему легких и исходно низкий уровень работоспособности [12]. Тем не менее эта операция остается пока экспериментальной паллиативной процедурой, не рекомендуемой для широкого применения [9].
Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность больных. Показаниями для ее выполнения являются ОФВ1 ё25% от должного, РаСО2>55 мм рт. ст. и прогрессирующая легочная гипертензия. К числу факторов, лимитирующих выполнение этой операции, относятся проблема подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, 1-3-летняя выживаемость, соответственно, 70–75 и 60%.
Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке.
Лечение легочного сердца
Легочная гипертензия и хроническое легочное сердце являются осложнениями ХОБЛ тяжелого и крайне тяжелого течения. Их лечение предусматривает оптимальную терапию ХОБЛ, длительную (>15 ч) оксигенотерапию, использование диуретиков (при наличии отеков), дигоксина (только при мерцательной терапии и сопутствующей левожелудочковой сердечной недостаточности, так как сердечные гликозиды не оказывают влияния на сократимость и фракцию выброса правого желудочка). Спорным представляяется назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента). Их прием в ряде случаев приводит к ухудшению оксигенации крови и артериальной гипотензии. Тем не менее антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/cут), вероятно, могут применяться у больных с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии [16].
Лечение обострений ХОБЛ
Обострение ХОБЛ характеризуется нарастанием у больного одышки, кашля, изменением объема и характера мокроты и требует изменений лечебной тактики. [7]. Различают легкие, средней тяжести и тяжелые обострения болезни (см. табл. 3).
Лечение обострений предусматривает использование лекарственных препаратов (бронхолитиков, системных глюкокортикоидов, по показаниям–антибиотиков), оксигенотерапии, респираторной поддержки.
Использование бронхолитиков предполагает увеличение их доз и кратности назначения. Режимы дозирования этих препаратов приведены в таблицах 4 и 5. Введение $beta;2-адреномиметиков и холинолитиков короткого действия осуществляется с помощью компрессорных небулайзеров и дозированных ингаляторов со спейсером большого объема. В некоторых исследованиях показана эквивалентная эффективность этих систем доставки. Однако при средней тяжести и тяжелых обострениях ХОБЛ, особенно у больных пожилого возраста, вероятно, следует отдавать предпочтение небулайзерной терапии.
В связи с трудностью дозирования и большим числом потенциальных побочных эффектов применение теофиллинов короткого действия при лечении обострений ХОБЛ является предметом дискуссии. Некоторые авторы допускают возможность их использования в качестве препаратов «второго ряда» при недостаточной эффективности ингаляционных бронхолитиков [6, 9], другие не разделяют эту точку зрения [7]. Вероятно, назначение препаратов этой группы возможно при соблюдении правил введения и определении концентрации теофиллина в сыворотке крови. Наиболее известный из них препарат эуфиллин, представляющий собой теофиллин (80%), растворенный в этилендиамине (20%). Схема его дозирования приведена в таблице 5. Следует подчеркнуть, что препарат должен вводиться только внутривенно капельно. Это уменьшает вероятность развития побочных эффектов. Его нельзя назначать внутримышечно и ингаляционно. Введение эуфиллина противопоказано у больных, получающих теофиллины длительного действия, из-за опасности его передозировки.
Системные глюкокортикоиды эффективны при лечении обострений ХОБЛ. Они сокращают время выздоровления и обеспечивают более быстрое восстановление функции легких. Их назначают одновременно с бронхолитиками при ОФВ1<50% от должного уровня. Обычно рекомендуется 30–40 мг преднизолона per os или эквивалентная доза внутривенно в течение 10–14 дней. Более длительное его применение не приводит к повышению эффективности, но увеличивает риск развития побочных эффектов. В последние годы появились данные о возможности использования ингаляционных глюкокортикоидов (будесонида), вводимых с помощью небулайзера, при лечении обострений ХОБЛ в качестве альтернативы системным стероидам [11].
Антибактериальная терапия показана больным, имеющим признаки инфекционного процесса (увеличение количества отделяемой мокроты, изменение характера мокроты, наличие повышенной температуры тела и др.). Ее варианты при различных клинических ситуациях приведены в таблице 6.
Преимущества антибактериальной терапии [13] следующие.
- Сокращение продолжительности обострений заболевания.
- Предупреждение необходимости госпитализации больных.
- Уменьшение сроков временной нетрудоспособности.
- Профилактика пневмонии.
- Предупреждение прогрессирования повреждения дыхательных путей.
- Увеличение продолжительности ремиссии.
В большинстве случаев антибиотики назначаются внутрь, как правило, в течение 7–14 дней (за исключением азитромицина).
Оксигенотерапия, как правило, назначается при средней тяжести и тяжелых обострениях ХОБЛ (при РаО2 < 55 мм рт. ст., SaO2<88%). Применяются в этих случаях носовые катетеры или маска Вентури. Для оценки адекватности оксигенации и уровня РаСО2 контроль газового состава крови должен осуществляться каждые 1–2 ч [7]. При сохранении у больного ацидоза или гиперкапнии показана искусственная вентиляция легких. Продолжительность оксигенотерапии после купирования обострения при наличии гипоксемии обычно составляет от 1 до 3 мес.
При тяжелом состоянии пациента должна проводиться неинвазивная или инвазивная искусственная вентиляция легких (ИВЛ). Они различаются по способу связи пациента и респиратора.
Неинвазивная ИВЛ заключается в оказании больному вентиляционной поддержки без интубации трахеи. Она предусматривает доставку обогащенного кислородом газа от респиратора через специальную маску (носовую или ротоносовую) или загубник. Этот метод лечения отличается от инвазивной ИВЛ тем, что снижает вероятность механического повреждения полости рта и дыхательных путей (кровотечение, стриктуры и т. д.), риск развития инфекционных осложнений (синуситов, внутрибольничной пневмонии, cепсиса), и не требует введения седативных препаратов, миорелаксантов и анальгетиков, которые могут оказывать неблагоприятное влияние на течение обострения.
Наиболее часто использующимся режимом неинвазивной вентиляции является респираторная поддержка с положительным давлением.
Установлено, что неинвазивная ИВЛ снижает летальность, сокращает время пребывания пациентов в стационаре и стоимость лечения. Она улучшает легочный газообмен, уменьшает выраженность одышки и тахикардии.
Показания для неинвазивной искусственной вентиляции легких [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 25 в 1 мин;
- ацидоз (рН 7,3–7,35) и гиперкапния (РаСО2 — 45–60 мм рт. ст.).
Инвазивная ИВЛ предусматривает интубацию дыхательных путей или наложение трахеостомы. Соответственно связь больного и респиратора осуществляется через интубационные или трахеостомические трубки. Это создает риск развития механических повреждений и инфекционных осложнений. Поэтому инвазивная ИВЛ должна использоваться при тяжелом состоянии больного и только при неэффективности других методов лечения.
Показания для инвазивной ИВЛ [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 35 в 1 мин;
- тяжелая гипоксемия (рО2< <40 мм рт. ст.);
- тяжелый ацидоз (рН<7,25) и гиперкапния (РаСО2> 60 мм рт. ст.);
- остановка дыхания, нарушение сознания;
- гипотония, нарушения сердечного ритма;
- наличие осложнений (пневмония, пневмоторакс, тромбоэмболия легочной артерии и др.).
Больные с легкими обострениями могут лечиться амбулаторно.
Амбулаторное лечение легких обострений ХОБЛ [7–9] включает следующие этапы.
- Оценка уровня обучения больных. Проверка техники ингаляций.
- Назначение бронхолитиков: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или через небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина. Обсуждение возможности назначения длительно действующих бронхолитиков, если больной не получал эти препараты ранее.
- Назначение глюкокортикоидов (дозы могут варьировать). Преднизолон 30–40 мг per os в течение 10–14 дней. Обсуждение возможности назначения ингаляционных глюкокортикоидов (после завершения курса лечения системными стероидами).
- Назначение антибиотиков (по показаниям).
Пациенты с обострениями средней тяжести, как правило, должны госпитализироваться. Их лечение осуществляется по следующей схеме [7–9].
- Бронхолитики: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина.
- Оксигенотерапия (при Sa< <90%).
- Глюкокортикоиды. Преднизолон 30–40 мг per os в течение 10–14 дней. При невозможности перорального приема эквивалентная доза внутривенно (до 14 дней). Обсуждение возможности назначения ингаляционных глюкокортикоидов через дозированный ингалятор или небулайзер (после завершения курса лечения системными стероидами).
- Антибиотики (по показаниям).
Показаниями для направления больных в специализированные отделения являются [7–9]:
- значительное нарастание выраженности симптомов (например, возникновение одышки в покое);
- отсутствие эффекта от проводимого лечения;
- появление новых симптомов (например, цианоза, периферических отеков);
- тяжелые сопутствующие заболевания (пневмония, нарушения сердечного ритма, застойная сердечная недостаточность, сахарный диабет, почечная и печеночная недостаточность);
- впервые возникшие нарушения сердечного ритма;
- пожилой и старческий возраст;
- невозможность оказания квалифицированной медицинской помощи в амбулаторных условиях;
- трудности диагностики.
Риск летального исхода в стационаре выше при развитии у больных респираторного ацидоза, наличии тяжелых сопутствующих заболеваний и потребности в вентиляционной поддержке [9].
При тяжелых обострениях ХОБЛ больные нередко подлежат госпитализации в отделение интенсивной терапии; показаниями для этого служат:
- тяжелая одышка, не купируемая бронхолитиками;
- нарушение сознания, кома;
- прогрессирующая гипоксемия (РаО2<50 мм рт. ст.), гиперкапния (РаСО2>60 мм рт. ст.) и/или респираторный ацидоз (pH<7,25), несмотря на использование оксигенотерапии и неинвазивной вентиляции легких.
Лечение тяжелых обострений ХОБЛ в отделении неотложной терапии [7–9] предусматривает следующие ступени.
- Оксигенотерапия.
- Вентиляционная поддержка (неинвазивная, реже — инвазивная).
- Бронхолитики. β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема, два вдоха каждые 2–4 ч или через небулайзер. При неэффективности возможно внутривенное введение эуфиллина.
- Глюкокортикоиды. Преднизолон 30–40 мг per os в течение 10–14 дней. При невозможности перорального приема — эквивалентная доза внутривенно (до 14 дней). Обсуждение возможности назначения ингаляционных глюкокортикоидов через дозированный ингалятор или небулайзер (после завершения курса лечения системными стероидами).
- Антибиотики (по показаниям).
В последующие 4–6 нед больной должен быть повторно осмотрен врачом, при этом оценивается его адаптация к повседневной жизни, ОФВ1, правильность техники ингаляций, понимание необходимости дальнейшего лечения, измеряются газы крови или ее сатурация кислородом для изучения потребности в длительной оксигенотерапии. Если она назначалась только во время обострения при лечении в стационаре, то, как правило, ее следует продолжать в течение 1–3 мес после выписки.
Для профилактики обострений ХОБЛ необходимы: уменьшение воздействия факторов риска; оптимальная бронхолитическая терапия; ингаляционные глюкокортикоиды в комбинации с β2-адреномиметиками длительного действия (при ХОБЛ тяжелого и крайне тяжелого течения); ежегодная вакцинация от гриппа. n
Литература
- Хроническая обструктивная болезнь легких. Федеральная программа/ Под ред. акад. РАМН, профессора А. Г. Чучалина. — 2-е изд., перераб. и доп. — М., 2004. — 61 с.
- Чучалин А. Г., Сахарова Г. М., Новиков Ю. К. Практическое руководство по лечению табач- ной зависимости. — М., 2001. — 14 с.
- Barnes P. Chronic obstructive pulmonary disease//New Engl J Med. — 2000 — Vol. 343. — N 4. — P. 269–280.
- Barnes P. Management of chronic obstructive pulmonary disease. — Science Press Ltd, 1999. — 80 p.
- Сalverley P., Pauwels R., Vestbo J. et al. Combined salmeterol and fluticason in the treatment of chronic obstructive pulmonary disease: a randomized controlled trial// Lancet. — 2003. — Vol 361. —N 9356. — P. 449–456.
- Сhronic obstructive pulmonary disease. National clinical guideline on management of chronic obstructive pulmonary disease in adults in primary and secondary care// Thorax. — 2004. — Vol. 59, suppl 1. — P. 1–232.
- Сеlli B.R. MacNee W and committee members. Standards for diagnosis and treatment of patients with COPD: a summary of ATS/ERS position paper// Eur Respir J. — 2004. — Vol. 23. — N 6. — P. 932–946.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute. Publication number 2701, 2001. — 100 p.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute, update 2004// www.goldcopd.com.
- Loddenkemper R., Gibson G.J., Sibille et al. European Lung White Book. The first comprehensive survey on respiratory health in Europe, 2003. — P. 34–43.
- Maltais F., Ostineli J., Bourbeau J. et al. Comparison of nebulized budesonide and oral prednisolone with placebo in the treatment of acute exacerbations of chronic obstructive pulmonary diseases: a randomized controlled trial// Am J Respir Crit Care Med. — 2002. — Vol. 165. — P. 698–703.
- National Emphysema Treatment Trial Research Group. A randomized trial comparing lung volume reduction surgery with medical therapy for severe emphysema// N Engl J Med. — 2003. — Vol. 348. — N 21. — P. 2059–2073.
- Niederman M. S. Antibiotic therapy of exacerbation of chronic bronchitis// Seminars Respir Infections. — 2000. — Vol. 15. — N 1. — P. 59–70.
- Szafranski W., Cukier A., Ramiez A. et al. Efficacy and safety of budesonide/formoterol in the management of chronic obstructive pulmonary disease// Eur Respir J. — 2003. — Vol 21. — N 1. — P. 74–81.
- Tierp B., Carter R. Long term oxygen therapy//UpToDate, 2004.
- Widemann H.P. Cor pulmonale //UрToDate, 2004.
А. В. Емельянов, доктор медицинских наук, профессор
СПБ ГМУ, Санкт-Петербург
8.5.Хроническая обструктивная болезнь легких
И.В. Лещенко, С.И. Овчаренко
Эпидемиология и определение хронической обструктивной болезни легких
ХОБЛ — заболевание, которое ложится тяжелым бременем на общество и приобретает все большую социальную значимость.
В настоящее время ХОБЛ относится к наиболее распространенным заболеваниям человека, что обусловлено непрекращающимся загрязнением окружающей среды, усиливающимся табакокурением и повторяющимися респираторными инфекционными заболеваниями. По данным ВОЗ, в мире более 210 млн человек страдают ХОБЛ. В РФ в 2012 г. было зарегистрировано 2,7 млн больных с ХОБЛ, но, согласно оценке экспертов, реальное количество может быть в несколько раз больше и достигать 16 млн человек.
Одно из глобальных исследований, посвященных ХОБЛ (проект BOLD), обеспечило уникальную возможность оценить распространенность ХОБЛ с помощью стандартизированных вопросников и легочных функциональных тестов в популяциях взрослых людей старше 40 лет как в развитых, так и в развивающихся странах [1]. Распространенность ХОБЛ II стадии и выше (GOLD 2008), по данным исследования BOLD, среди лиц старше 40 лет составила 10,1±4,8%; в том числе среди мужчин — 11,8±7,9% и женщин — 8,5±5,8% [1]. Распространенность ХОБЛ увеличивалась с возрастом: в возрастной группе от 50 до 69 лет заболеванием страдали 10,1% мужчин в городе и 22,6% — в сельской местности. Причинами такой вариабельности служат различия в образе жизни людей, их поведении и контакте с разнообразными повреждающими агентами.
В большом двухгодичном исследовании (2010–2011), охватившем 12 регионов России и включавшим 7164 жителя старше 18 лет (3067 мужчин и 4093 женщины), изучалась распространенность хронических респираторных заболеваний и факторов риска их возникновения [2]. Курение установлено у 45,7% жителей (69,5% мужчин и 28,1% женщин). В 34% (30,3% мужчин и 36,1% женщин) случаев причина заболевания связана с воздействием биоорганического топлива. Распространенность ХОБЛ в этом исследовании у пациентов с факторами риска, респираторными жалобами составляла 21,8%. При экстраполяции на всю исследуемую популяцию распространенность ХОБЛ составила 15,3%.
В России, по официальным данным докладов МЗ РФ, ХОБЛ занимает 4-е место среди всех причин смертности от хронических неинфекционных заболеваний после ССЗ, сахарного диабета (СД) и травм.
Для российской популяции больных с ХОБЛ характерен высокий процент выхода на инвалидность, достигающий в некоторых регионах половины всех заболевших. Согласно прогнозам, ХОБЛ станет 5-й причиной потерь по показателю DALY в 2020 г. повсеместно, пропуская вперед ИБС, большие депрессии, несчастные случаи на дороге и цереброваскулярные заболевания. Одновременно к 2020 г. ХОБЛ войдет в первую тройку заболеваний по показателям смертности, достигнув 4,7 млн смертей в год [3, 4].
Бремя экономических затрат, связанных с ХОБЛ, которые несут государства, огромны. Так, например, только в США в 2002 г. затраты, обусловленные этим заболеванием, составили 32,1 млрд долларов [5]. В развитых странах общие экономические расходы, связанные с ХОБЛ, в структуре легочных заболеваний занимают 2-е место после рака легких и 1-е место по прямым затратам, превышая прямые расходы на БА в 1,9 раза. Экономические расходы на одного больного, связанные с ХОБЛ, в 3 раза выше, чем на больного БА. Немногочисленные сообщения о прямых медицинских расходах при ХОБЛ свидетельствуют о том, что более 80% материальных средств приходится на стационарную помощь больным и менее 20% на амбулаторную. Установлено, что 73% средств расходуются на 10% больных с тяжелым течением заболевания. Наибольший экономический ущерб приносит лечение обострений ХОБЛ. В России экономическое бремя ХОБЛ с учетом непрямых затрат, в том числе абсентеизма (невыхода на работу) и презентеизма (менее эффективной работы в связи с плохим самочувствием), составляет 24,1 млрд руб.
Подсчитано, что в странах Европейского сообщества только прямые расходы на респираторные заболевания составляют около 6% всего бюджета здравоохранения, при этом на долю затрат, связанных с ХОБЛ, приходится 56%, а в денежном выражении 38,6 млрд евро [6]. Имеется выраженная прямая взаимосвязь степени тяжести ХОБЛ с затратами на ее лечение, и по мере прогрессирования заболевания происходит перераспределение затрат. Так, увеличение степени тяжести ХОБЛ приводит к многократному росту затрат, связанных с госпитализациями и амбулаторной кислородотерапией.
Другая важная проблема ХОБЛ — ее поздняя диагностика. Даже в экономически развитых странах ранняя диагностика заболевания осуществляется не более чем в 25% случаев [7]. С этими же трудностями сталкивается и российская медицина. Гиподиагностика не исчерпывается только клиническими аспектами проблемы. Неполная медицинская статистика чревата сильной недооценкой социально-экономического ущерба, наносимого заболеванием обществу. Знание достоверных показателей распространенности, заболеваемости и смертности служит необходимой предпосылкой для оценки социального бремени ХОБЛ, без чего невозможно планирование и внедрение экономически эффективных стратегий профилактики и лечения данного заболевания [8].
Отвечая на вопрос, почему так широко распространена ХОБЛ в современном человеческом обществе, следует обратить внимание на то, что она относится к группе экологически опосредованных болезней органов дыхания. Тем самым подчеркивается роль поллютантов окружающей среды, как в развитии самой болезни, так и ее обострений.
Признавая возрастающую значимость ХОБЛ как проблемы национального здоровья во всех странах мира, Национальный институт «Сердце, легкие и кровь» США и ВОЗ совместно работали над созданием программы GOLD. Программа была создана и вышла в свет в 2001 г. и до сих пор представляет собой методику управления ХОБЛ — глобальную стратегию диагностики, лечения и профилактики ХОБЛ. Этот документ с учетом появления новых данных, накапливающихся от года к году, пересматривался в 2006, 2008, 2011 гг. (с небольшими изменениями выходил в 2013–2015 гг.).
Определение ХОБЛ: заболевание, которое можно предупредить и лечить, характеризуемое персистирующей обструкцией дыхательных путей, которая прогрессирует и ассоциируется с усиленной воспалительной реакцией дыхательных путей и легких на вредные частицы или газы. У ряда пациентов обострения и сопутствующие заболевания могут влиять на общую тяжесть ХОБЛ (GOLD, 2015).
Этиология и механизмы развития (патогенез) хронической обструктивной болезни легких
Факторы риска ХОБЛ представлены в табл. 8.17. Механизм развития ХОБЛ представлен на рис. 8.23, см. .
| Вероятность значимости факторов | Внешние факторы | Внутренние факторы |
|---|---|---|
|
Установленная |
Курение. |
Дефицит ААТ |
|
Высокая |
Загрязнение окружающего воздуха (SO2, NO2, O3). |
Недоношенность. |
|
Возможная |
Аденовирусная инфекция. |
Генетическая предрасположенность. |
Основными механизмами развития ХОБЛ служат: хронический воспалительный процесс, окислительный (оксидативный) стресс, дисбаланс в системе протеиназ–антипротеиназ.
Ведущая роль в становлении и развитии ХОБЛ, начиная с ранних стадий, принадлежит воспалению, которое усиливается по мере прогрессирования заболевания.
Хронический воспалительный процесс в дыхательных путях затрагивает все отделы дыхательных путей, паренхиму и сосуды легких и характеризуется увеличением числа нейтрофилов, макрофагов и Т-лимфоцитов, преимущественно CD8+, выделением большого числа медиаторов воспаления (рис. 8.24, см. ).
Окислительный (оксидативный) стресс выражается в нарушении баланса между оксидантами и антиоксидантами в пользу первых, что проявляется ослаблением антиоксидантной защиты, избыточной продукцией активных форм кислорода и азота с закономерным повреждением структуры белков, нуклеиновых кислот, ферментов, биомембран, повреждением фибробластов, снижением активности сурфактанта, повышением проницаемости эпителия и эндотелия, усилением секреции слизи и др. [9].
Дисбаланс в системе протеиназ и антипротеиназ проявляется в первую очередь дефицитом ААТ, активацией сывороточных протеиназ (нейтрофильный катепсин G, нейтрофильная протеиназа-3, катепсины макрофагов, матриксные металлопротеиназы), приводящих к разрушению альвеолярных стенок, поддержанию местного воспаления и развитию эмфиземы легких.
Взаимодействие основных параметров становления ХОБЛ представлено на рис. 8.25.
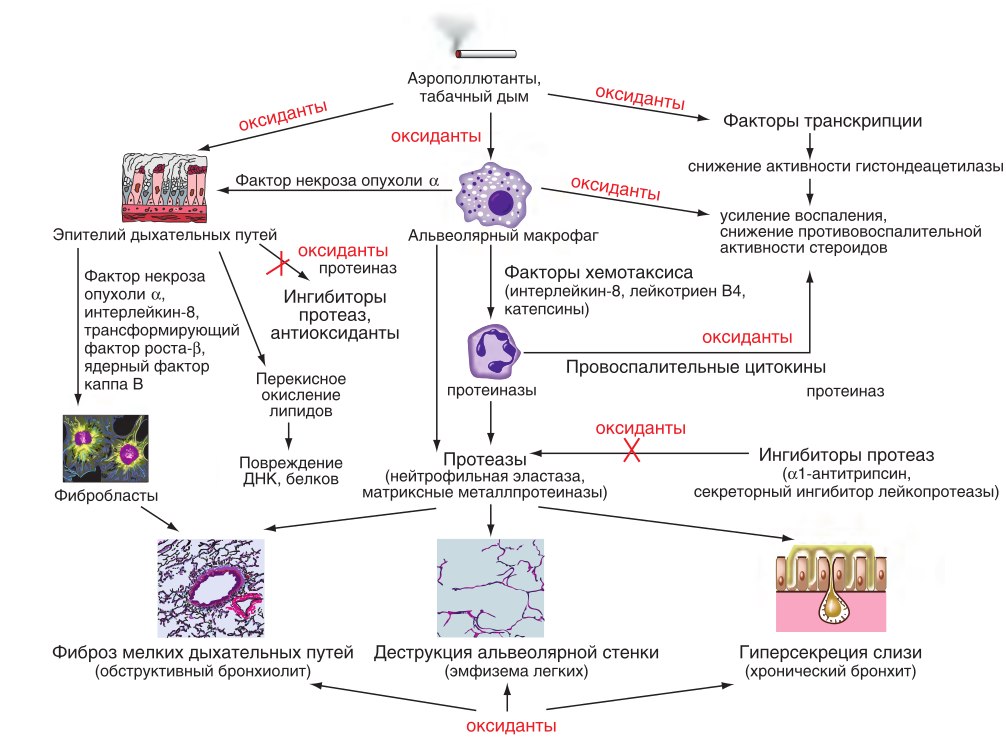
Рис. 8.25. Оксиданты и протеиназы в патогенезе хронической обструктивной болезни легких [10]
Патофизиологические изменения при ХОБЛ, начинаясь, как правило, с гиперсекреции слизи, изменений ее состава, дисфункции ресничек мерцательного эпителия и нарушения мукоцилиарного клиренса, сопровождаются в дальнейшем потерей эластической тяги легких в результате разрушения альвеол, исчезновения альвеолярной поддержки мелких дыхательных путей, что приводит к ограничению воздушного потока и как результат — к формированию бронхиальной обструкции в дебюте болезни, частично обратимой, а по мере прогрессирования заболевания — необратимой. Все перечисленное выше приводит к нарушению газообмена (вначале гипоксемия, при прогрессировании — гиперкапния), легочной гипертензии, в дальнейшем с формированием легочного сердца и развитием правожелудочковой недостаточности. С увеличением тяжести болезни воспалительный процесс приобретает системный характер с вовлечением эндотелия сосудов и развитием системных эффектов [11]. Точные механизмы системного воспаления при ХОБЛ изучены недостаточно. Предполагается, что взаимосвязь местного (т.е. бронхолегочного) с системным воспалением осуществляется несколькими путями:
-
Выходом стресс-индуцированных цитокинов и свободных радикалов из бронхолегочной системы в системную циркуляцию.
-
Активацией лейкоцитов периферической крови или клеток-предшественников в костном мозге.
-
Стимуляцией костного мозга и печени провоспалительными медиаторами, высвобождаемыми воспалительными и структурными клетками [12]. Стимуляция этих органов приводит к еще большей продукции лейкоцитов, тромбоцитов, СРБ и фибриногена.
Параллельно формируются системные эффекты: со стороны скелетных мышц — дисфункция и слабость, костной ткани — остеопороз, органов кроветворения — анемия или эритроцитоз, сердечно-сосудистой системы — АГ, поражение сосудов сердца, нижних конечностей; изменения психоэмоциональной сферы и др.
Клиническая картина хронической обструктивной болезни легких (стабильное течение)
В условиях воздействия факторов риска (курение, как активное, так и пассивное, экзогенные поллютанты, биоорганическое топливо и т.п.) ХОБЛ развивается обычно медленно и прогрессирует постепенно. Особенность клинической картины ХОБЛ состоит в том, что долгое время болезнь протекает без выраженных клинических проявлений. Возникновению первых клинических симптомов у больных с ХОБЛ, как правило, предшествует курение, по крайней мере 20 сигарет в день на протяжении более 20 лет [13].
При описании клинической картины ХОБЛ необходимо учитывать черты, характерные именно для этой болезни: субклиническое ее начало, отсутствие специфических симптомов, неуклонное прогрессирование заболевания.
Первыми признаками, с которыми пациенты обращаются к врачу, является кашель, часто с выделением мокроты и/или одышка. Эти симптомы бывают наиболее выражены по утрам. В холодные сезоны возникают «частые простуды». Такова клиническая картина дебюта заболевания, которая врачом расценивается как проявление бронхита курильщика, и диагноз «ХОБЛ» на этой стадии практически не ставится.
Хронический кашель — обычно первый симптом ХОБЛ, часто недооценивается и пациентами, так как считается ожидаемым следствием курения и/или воздействия неблагоприятных факторов окружающей среды. Обычно у больных выделяется небольшое количество вязкой мокроты. Нарастание кашля и продукции мокроты происходит чаще всего в зимние месяцы, во время инфекционных обострений.
Одышка — наиболее важный симптом ХОБЛ, нередко служит причиной обращения за медицинской помощью и основной причиной, ограничивающей трудовую деятельность больного. Вначале одышка отмечается при относительно высоком уровне физической нагрузки, например при беге по ровной местности или ходьбе по ступенькам. По мере прогрессирования заболевания одышка усиливается и может ограничивать даже ежедневную активность, а в дальнейшем возникает и в покое, заставляя больного оставаться дома.
Очень важным показателем оценки состояния здоровья является объективизация тяжести одышки. Существует несколько специальных шкал для оценки одышки. Чаще всего в практической деятельности используется 4-балльная шкала MRC — модификация шкалы Флетчера, которая используется для градации одышки соразмерно уровню нагрузки, необходимой для ее возникновения [14].
Имеется также визуальная шкала BORG [15], которая позволяет качественному признаку одышки дать количественную характеристику в баллах (рис. 8.26). Шкала BORG в основном используется при проведении 6-МТ.
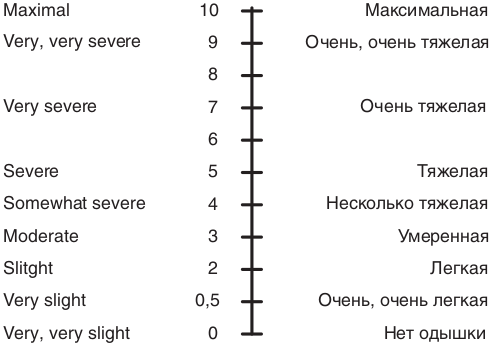
Рис. 8.26. Оценка выраженности одышки по шкале Borg
Основным механизмом появления на ранних стадиях заболевания одышки при физической нагрузке можно считать гиперинфляцию [16]. Легочная гиперинфляция (или повышение воздушности легких) развивается из-за неполного опорожнения альвеол во время выдоха вследствие потери эластической тяги легких и недостаточного времени выдоха. Уже в начале болезни при физической нагрузке и учащении дыхания происходит сокращение времени выдоха, задержка воздуха в альвеолах, что и способствует развитию легочной гиперинфляции, характерной для ХОБЛ, и ее клиническому проявлению — одышке. В дальнейшем происходит нарушение газообмена, что приводит к гипоксии и гиперкапнии, а со временем на поздних стадиях ХОБЛ — к развитию легочной гипертензии [17].
Прогрессирующая легочная гипертензия может приводить к гипертрофии ПЖ и в итоге — к легочному сердцу и правожелудочковой недостаточности. Подъем давления в яремных венах и наличие небольших отеков на голеностопных суставах являются наиболее частыми признаками, по которым судят в клинической практике о наличии легочного сердца. Однако у больных с ХОБЛ давление в яремных венах трудно измерить из-за значительных перепадов внутригрудного давления, а отеки могут быть результатом сопутствующей сердечно-сосудистой патологии. Отсюда следует, что для диагностики легочного сердца необходимо выполнение ряда диагностических процедур, включая рентгенографию органов грудной клетки, ЭКГ, ЭхоКГ, а иногда требуется проведение радионуклидной сцинтиграфии и МРТ [18].
Когда выраженность одышки не соответствует значениям ОФВ1, необходимо провести пробу с физической нагрузкой. Предпочтение отдается выполнению 6-МТ. Этот метод является наиболее простым средством для индивидуального наблюдения и мониторирования течения заболевания и может быть выполнен в условиях амбулаторной практики.
Тест проводится в соответствии со стандартным протоколом [19]. Пациентов инструктируют о целях теста. Им предлагают ходить по измеренному коридору в собственном темпе и стараться пройти максимальное расстояние в течение 6 мин. При этом пациентам разрешено останавливаться и отдыхать во время теста, но они должны возобновлять ходьбу, когда сочтут это возможным. Во время ходьбы разрешается подбадривать пациента. Перед началом и в конце теста оцениваются одышка по шкале Борга (0–10 баллов), наличие и тяжесть ДН по величине SpO2, определяемая по пульсоксиметрии [11–20]. Расстояние, пройденное в течение 6 мин в метрах (6-МТ), сравнивается с должным показателем. Пациентам следует прекратить ходьбу при возникновении следующих симптомов: боль в грудной клетке, головокружение, боль в ногах, резкое нарастание одышки и снижение SpO2 до 88%.
Скорость прогрессирования и выраженность симптомов ХОБЛ зависят от интенсивности воздействия этиологических факторов и их суммации. Помимо этого, выраженность симптомов характеризуется фазой течения заболевания. Выделяют стабильное течение заболевания и обострение. Стабильным следует считать то состояние, при котором выраженность симптомов существенно не меняется в течение недель или даже месяцев, а прогрессирование заболевания можно обнаружить лишь при длительном (6–12 мес) динамическом наблюдении за больным [12–21].
Клиническая картина хронической обструктивной болезни легких (обострение)
Обострения ХОБЛ — периодически возникающие ухудшения состояния (длительностью не менее 2–3 дней), сопровождаемые нарастанием интенсивности симптоматики и функциональными расстройствами. Во время обострения отмечается усиление выраженности гиперинфляции и так называемых воздушных ловушек в сочетании со сниженным экспираторным потоком, что приводит к усилению одышки [22], которая обычно сопровождается появлением или усилением дистанционных хрипов, чувством сдавления в груди, снижением толерантности к физической нагрузке. Помимо этого, происходит нарастание интенсивности кашля, изменяются (увеличиваются или резко уменьшаются) количество мокроты, характер ее отделения, цвет и вязкость. Одновременно ухудшаются показатели ФВД и газов крови: снижаются скоростные показатели (ОФВ1 и др.), может возникнуть гипоксемия и даже гиперкапния.
Обострения могут начинаться постепенно, исподволь, а могут характеризоваться и стремительным ухудшением состояния больного с развитием острой дыхательной и правожелудочковой недостаточности.
Выделяют два типа обострения [18]: I тип обострения характеризуется нарастанием проявлений воспалительного синдрома и сопровождается повышением температуры тела, увеличением количества, вязкости и «гнойности» мокроты, ростом острофазовых показателей крови (лейкоцитоз, повышение скорости оседания эритроцитов, α2-глобулинов, СРБ) — инфекционный фенотип обострения; II тип обострения проявляется нарастанием одышки, усилением внелегочных проявлений ХОБЛ (слабость, усталость, головная боль, плохой сон, депрессия), может появиться удушье — неинфекционный фенотип обострения.
Классическими (кардинальными) признаками, характеризующими обострение заболевания, являются критерии, предложенные N. Anthonisen и соавт. [23]:
-
появление или усиление одышки;
-
увеличение объема отделяемой мокроты;
-
усиление гнойности мокроты.
Наличие двух и более из трех указанных выше критериев описывается как I тип обострения заболевания.
Помимо кардинальных признаков обострения ХОБЛ, рекомендуется учитывать дополнительные признаки:
-
симптомы инфекции верхних дыхательных путей, сохраняющиеся в течение последних 5 дней;
-
лихорадка без других видимых причин;
-
нарастание свистящих хрипов над легочными полями;
-
усиление кашля, повышение ЧД или ЧСС.
Чем более выражена тяжесть ХОБЛ, тем более тяжело протекает обострение. Обострения ХОБЛ разделяются по тяжести проявлений на легкое, среднетяжелое или умеренное и тяжелое. В свою очередь, легкое и среднетяжелое обострение характеризуется как неосложненные, а тяжелое — как осложненное. Однако и среднетяжелое обострение ХОБЛ может протекать с осложнениями, если развивается у лиц с тяжелыми сопутствующими заболеваниями.
Для оценки тяжести обострения особое внимание уделяется установлению таких клинических, функциональных и лабораторных признаков, как участие в акте дыхания вспомогательной мускулатуры, парадоксальное движение грудной клетки, появление или усугубление центрального цианоза, появление периферических отеков, гемодинамическая нестабильность. Большое значение придается оценке внелегочной симптоматики — вегетативным расстройствам, слабости, апатии. Классификация тяжести обострения ХОБЛ представлена в табл. 8.18.
| Тяжесть обострения | Клинические симптомы обострения ХОБЛ и уровень оказания медицинской помощи | Характеристика обострения |
|---|---|---|
|
Легкое |
Усиление симптомов, возможно, с потребностью в увеличении дозы принимаемых «скоропомощных» препаратов |
Неосложненное |
|
Среднетяжелое |
Стойкое усиление симптомов (2–3 дня), например:
Требуется назначение антибиотиков и/или глюкокортикоидов |
Неосложненное/осложненное |
|
Тяжелое |
Пациент/врач отмечают явное и/или быстрое ухудшение состояния больного, требуется госпитализация |
Осложненное |
Неосложненное обострение ХОБЛ — относительно редкое обострение, проявляется с частотой менее 2 раз в год, не требует госпитализации, возникает у больных в возрасте до 65 лет с нетяжелым течением заболевания (при постбронходилатационном значении ОФВ1 ≥50% должной величины) без тяжелых сопутствующих заболеваний.
Отличительными чертами тяжелого обострения ХОБЛ являются цианоз, тахипноэ, тахикардия, тремор, повышение работы дыхательной мускулатуры (втяжение нади подключичных промежутков, втяжение межреберных промежутков), сопровождаемые падением PaO2 до 35–60 мм рт.ст., десатурацией (снижение SpO2) до 75–90% с признаками декомпенсированного респираторного ацидоза.
Тяжелое, как правило, осложненное обострение ХОБЛ характеризуется частыми обострениями в течение года (2 и более обострений в течение года и/или госпитализация по поводу обострения в предшествующие 12 мес), возникающее у больных в возрасте 65 лет и старше с тяжелым течением заболевания (при постбронходилатационном значении ОФВ1 <50% должной величины) или на фоне тяжелых сопутствующих заболеваний (СД, хронические заболевания печени, почек с функциональными нарушениями, СН).
Обострения могут осложняться развитием ОДН, ТЭЛА, пневмотораксом, СН. В течение обострения может развиваться пневмония, происходить декомпенсация ССЗ (АГ, ИБС и др.) Развившиеся осложнения могут существенно ухудшать течение ХОБЛ и требуют изменения тактики лечения.
В процессе обследования больного необходимо уточнить длительность текущего обострения, частоту предшествовавших обострений (в том числе потребовавших госпитализации), а также характер лечения в период стабильного течения ХОБЛ.
Клинические особенности хронической обструктивной болезни легких
Течение ХОБЛ представляет собой чередование стабильной фазы и обострения заболевания, но у разных людей оно протекает неодинаково. Вместе с тем общим является прогрессирование ХОБЛ, особенно если продолжается воздействие на пациента ингалируемых патогенных частиц или газов. Поскольку прогрессирование ХОБЛ, проявляемое неуклонным нарастанием бронхиальной обструкции, служит основополагающей чертой, которая усугубляет ДН, оно в целом определяет тяжесть течения заболевания и его прогноз.
В зависимости от индивидуальных особенностей больных уже давно выделяют
2 основные клинические формы заболевания — эмфизематозную и бронхитическую, имеющие четкие разграничительные признаки, определяемые как фенотипы.
Эмфизематозный фенотип ХОБЛ связывают преимущественно с панацинарной эмфиземой. Таких больных образно называют «розовыми пыхтельщиками» (рис. 8.27, см. ), поскольку для преодоления преждевременно наступающего экспираторного коллапса бронхов выдох производится через сложенные в трубочку губы и сопровождается своеобразным пыхтением. В клинической картине превалирует одышка в покое вследствие уменьшения диффузионной поверхности легких. Такие больные обычно худые, кашель у них чаще сухой или с небольшим количеством густой и вязкой мокроты. Цвет лица розовый, так как достаточная оксигенация крови поддерживается максимально возможным увеличением вентиляции. Предел вентиляции достигается в состоянии покоя, и больные очень плохо переносят физическую нагрузку. Легочная гипертензия умеренно выражена, так как редукция артериального русла, вызванная атрофией межальвеолярных перегородок, не достигает значительных величин. Легочное сердце длительное время компенсировано. Таким образом, эмфизематозный тип ХОБЛ характеризуется преимущественным развитием ДН, и такие больные «пыхтят» очень долго и уходят из жизни в пожилом возрасте.
Бронхитический фенотип (рис. 8.28, см. ) наблюдается, как правило, при центриацинарной эмфиземе и в основе своей имеет картину хронического бронхита. Постоянная гиперсекреция вызывает увеличение сопротивления на вдохе и выдохе, что способствует существенному нарушению вентиляции. В свою очередь, резкое уменьшение вентиляции приводит к значительному уменьшению содержания кислорода в альвеолах, последующему нарушению перфузионно-диффузионных соотношений и шунтированию крови. Это и обусловливает характерный синий оттенок диффузного цианоза у больных данной категории. Такие больные тучные («синие одутловатики»), в клинической картине преобладает кашель с обильным выделением мокроты. Прогрессирующие фиброзные изменения легочной ткани и облитерация просвета кровеносных сосудов ведут к развитию легочного сердца и его декомпенсации. Этому способствуют стойкая легочная гипертензия, значительная гипоксемия, эритроцитоз и постоянная интоксикация вследствие выраженного воспалительного процесса в бронхах.
Более подробно особенности фенотипов представлены в табл. 8.19.
| Признаки | Преимущественно эмфизематозный тип («розовый пыхтельщик») | Преимущественно бронхитический тип («синий одутловатик») |
|---|---|---|
|
Возраст (лет) на момент диагностики ХОБЛ |
Около 60 |
Около 50 |
|
Особенности внешнего вида |
|
|
|
Преобладающий симптом |
Одышка |
Кашель |
|
Мокрота |
Скудная — чаще слизистая |
Обильная — чаще слизисто-гнойная |
|
Бронхиальная инфекция |
Нечасто |
Часто |
|
Легочное сердце |
Редко, лишь в терминальной стадии |
Часто |
|
Рентгенография органов грудной клетки |
Гиперинфляция, буллезные изменения, «вертикальное» сердце |
Усиление легочного рисунка, увеличение размеров сердца |
|
Гематокрит, % |
35–45 |
50–55 |
|
PaO2 |
65–75 |
45–60 |
|
PaCO2 |
35–40 |
50–60 |
|
Диффузионная способность |
Снижена |
Норма, небольшое снижение |
Однако в клинической практике очень редко можно выделить эмфизематозный или бронхитический фенотип ХОБЛ в так называемом чистом виде (правильнее было бы говорить о преимущественно бронхитическом или о преимущественно эмфизематозном фенотипе заболевания). Наряду с этим может быть сочетание этих двух фенотипов у одного больного. Можно сказать, что в клинических условиях чаще встречаются больные со смешанным (сочетанным) фенотипом заболевания.
Кроме перечисленных выше, в настоящее время выделяют и иные фенотипы заболевания.
В первую очередь это относится к так называемому фенотипу «ХОБЛ + БА». Несмотря на то что необходимо тщательно дифференцировать больных с ХОБЛ и БА (см. Дифференциальная диагностика ХОБЛ) и значительным различием хронического воспаления при этих заболеваниях, у некоторых пациентов ХОБЛ и астма могут присутствовать одновременно. Частота сочетания ХОБЛ и БА у одного пациента составляет от 13 до 22% с нарастанием частоты встречаемости в пожилом возрасте — около 50% в возрасте ≥70 годам. В первую очередь этот фенотип может развиться у курящих больных, страдающих БА.
Наряду с этим в результате широкомасштабных исследований было показано, что около 20–30% больных с ХОБЛ могут иметь обратимую бронхиальную обструкцию, а в клеточном составе при воспалении появляются эозинофилы. Часть из этих больных также можно отнести к фенотипу «ХОБЛ + БА». Такие пациенты хорошо отвечают на терапию глюкокортикоидами. Они описываются с помощью ряда диагностических терминов, большинство из которых включают в себя термин «перекрестный синдром» (overlap syndrome) [24].
Научными комитетами GINA и GOLD был разработан и опубликован в 2014 г. документ, в котором дается обоснование для диагностики этого «перекрестного синдрома» и тактики ведения таких больных [25].
Перекрестный синдром БА–ХОБЛ характеризуется персистирующим ограничением воздушного потока и рядом симптомов, которые обычно связаны с БА, а также рядом симптомов, которые обычно свойственны ХОБЛ. В соответствии с этим перекрестный синдром БА–ХОБЛ определяется симптомами, которые характерны как для БА, так и для ХОБЛ.
Чаще всего ХОБЛ развивается на фоне БА, чем наоборот. У таких больных прослеживается длительное воздействие факторов риска ХОБЛ (курение, профессиональные или бытовые вредности).
Клинические особенности смешанного фенотипа ХОБЛ–БА (overlap phenotype) представлены ниже [26]:
-
обычно это больные старше 40 лет с клинико-функциональными параметрами ХОБЛ, у которых ранее (чаще до 40 лет) диагностировалась БА;
-
ХОБЛ при смешанном фенотипе развивается в более молодом возрасте, при меньшей продолжительности и интенсивности курения;
-
смешанный фенотип протекает более тяжело и с большей частотой обострений, чем изолированные БА и ХОБЛ;
-
выделяется 2 смешанных фенотипа — эозинофильный и нейтрофильный, различаемые ответом на терапию ИГК.
Убедительно говорить о таких ситуациях можно тогда, когда больной находится в стабильном состоянии по БА, т.е. имеет:
-
контролируемые симптомы;
-
малую вариабельность значений ПСВ, при сохраняющейся сниженной величине ОФВ1, даже если есть прирост в пробе с короткодействующими бронходилататорами (КДБД).
При этом:
-
уменьшается эффективность глюкокортикоидов, ранее обеспечивающих хороший эффект;
-
снижаются переносимость физической нагрузки и качество жизни;
-
при длительном наблюдении за больными отмечается прогрессирование ДН, носящее неуклонный характер.
Присоединение БА к ХОБЛ встречается значительно реже. В этом случае появляется ранее отсутствовавшая волнообразность клинических симптомов, связанных с бронхиальной обструкцией, возникают эпизоды приступов малопродуктивного кашля в ночные и/или в ранние утренние часы, удушья, сопровождаемые ощущением «свистящего» дыхания и потребностью применения КДБД.
Диагностические критерии смешанного фенотипа БА + ХОБЛ
А. Большие критерии.
-
Бронходилатационный ответ >400 мл и >15% ОФВ1.
-
Эозинофилия мокроты (>3%, специфичность и чувствительность 82 и 85%).
-
Верифицированный ранее диагноз БА.
Б. Малые критерии.
-
Повышенный уровень общего IgE.
-
Предсуществующий анамнез атопии.
-
Бронходилатационный ответ >200 мл и >12% ОФВ1.
Диагноз сочетания БА и ХОБЛ ставится:
-
при наличии двух больших или
-
одного большого и двух малых критериев.
Дополнительные методы обследования, используемые при диагностике сочетания БА и ХОБЛ, см. в табл. 8.20 [27].
| Показатель | Астма | ХОБЛ |
|---|---|---|
|
Диффузия газов |
Нормальная или незначительно снижена |
Часто снижена |
|
Газы артериальной крови |
Между обострениями в норме |
При тяжелой ХОБЛ между обострениями могут быть нарушены |
|
Тест на гиперреактивность |
Не имеет значительной пользы для дифференциальной диагностики. Высокая гиперреактивность характерна больше для БА |
|
|
КТ высокого разрешения |
Обычно в норме, может выявить воздушные ловушки и увеличение толщины стенок дыхательных путей |
Воздушные ловушки или эмфизема, возможно выявление увеличения толщины стенок дыхательных путей и признаки легочной гипертензии |
|
Определение IgE и/или кожные пробы |
Необязательные для верификации диагноза, (+) более характерны для БА |
Соответствуют фоновой распространенности аллергии, не исключают ХОБЛ |
|
NO в выдыхаемом воздухе |
Если высокий (>50 ppb), характерно для эозинофильного воспаления |
Обычно нормальный, низкий у активных курильщиков |
|
Эозинофилия крови |
Встречается при БА |
Может быть во время обострений |
|
Воспалительные элементы в мокроте |
Их роль в дифференциальной диагностике не установлена на большой популяции пациентов |
У пациентов с признаками как БА, так и ХОБЛ симптомы со стороны органов дыхания, включая одышку при физической нагрузке, персистируют, но их вариабельность может быть выраженной. Ограничение воздушного потока не является полностью обратимым, но часто отмечается его вариабельность. В мокроте — эозинофилы и нейтрофилы. Отмечаются более частые обострения. Такие пациенты характеризуются более низким качеством жизни, более быстрым ухудшением ФВД и более высокой смертностью. Кроме того, эти пациенты нуждаются в более интенсивном использовании ресурсов здравоохранения, чем пациенты только с БА или с ХОБЛ [27].
Еще один фенотип, о котором говорят в последнее время, это пациенты с частыми обострениями (2 или более обострений в год или 1 и более обострений, приведших к госпитализации) и определяют его как устойчивый во времени фенотип «пациент с частыми обострениями» [28].
Вместе с тем следует помнить и о том, что встречается и рецидив обострения. Рецидивом обострения ХОБЛ считается сохранение или усугубление ее симптомов в течение 14 дней после возникновения, несмотря на проводимую терапию или сохранение симптомов обострения ХОБЛ на фоне антибактериальной терапии, продолжающейся более 7 дней. Рецидивы обострения ХОБЛ возникают в 21–40% случаев. Весьма важным является оценка факторов риска рецидивирующих обострений ХОБЛ, к которым относятся [29]:
-
низкие показатели ОФВ1;
-
увеличение потребности в бронхолитиках и системных ГК;
-
предыдущие обострения ХОБЛ (более 3 в течение последних 2 лет);
-
ранее проводимая антибактериальная терапия (преимущественно ампициллином);
-
наличие сопутствующих заболеваний (СН, коронарная, почечная или/и печеночная недостаточность).
Важность этого фенотипа определяется тем, что из обострения пациент выходит с уменьшенными функциональными показателями легких, а частота обострений напрямую влияет на продолжительность жизни больных и требует индивидуального подхода к лечению.
Выделение других многочисленных фенотипов требует дальнейшего уточнения. В нескольких недавних исследованиях привлекло внимание различие в клинических проявлениях ХОБЛ между мужчинами и женщинами. Как оказалось, женщины характеризуются более выраженной ГДП, отмечают более выраженную одышку при тех же самых, что у мужчин, значениях бронхиальной обструкции и т.д. При одних и тех же функциональных показателях у женщин оксигенация происходит лучше, чем у мужчин. Однако у женщин чаще отмечают развитие обострений, они демонстрируют меньший эффект физических тренировок в реабилитационных программах, более низко оценивают качество жизни по данным стандартных вопросников (SF-36, Респираторный вопросник госпиталя Святого Георгия — SGRQ). Вероятнее всего, все описанные выше особенности течения ХОБЛ у женщин укладываются в гендерные особенности и не могут соответствовать понятию фенотипа ХОБЛ.
В целом качественная оценка состояния больных дается, используя показатели, изучающие качество жизни, которые, с одной стороны, объективно оценивают основные аспекты жизнедеятельности человека, а с другой — отражают субъективный уровень его благополучия.
Для того чтобы помочь пациентам самим охарактеризовать состояние здоровья, можно использовать ВАШ (рис. 8.29), где наилучшее состояние оценивается как 100, а наихудшее как 0, и пациент сам выбирает показатель шкалы, оценивающий его состояние на день визита к врачу.

Рис. 8.29. Визуально-аналоговая шкала
Являясь основой ХОБЛ, воспаление проявляется не только в дыхательной системе, но оно носит и системный характер. Это подтверждается повышением уровня СРБ, ФНО-α и других провоспалительных цитокинов (IL-6, -8 и др.).
Циркулирующие в крови воспалительные медиаторы могут способствовать потере мышечной массы и кахексии, а также способны провоцировать развитие или усугублять течение сопутствующих заболеваний, таких как ИБС, СН, остеопороз, нормоцитарная анемия, СД, метаболический синдром и депрессия.
Основные системные эффекты при ХОБЛ могут иметь следующие клинические и лабораторные проявления (рис. 8.30, см. ):
-
потеря массы тела;
-
нарушение питания;
-
дисфункция скелетной мускулатуры (снижение мышечной силы, атрофия верхнего плечевого пояса, атрофия мышц);
-
остеопороз;
-
анемия;
-
сердечно-сосудистые эффекты.
Они оказывают существенное влияние на клиническую картину заболевания и нередко определяют выживаемость пациентов.
Установлено, что системное воспаление усиливается по мере прогрессирования ХОБЛ и его проявления становятся очевидными у тяжелых больных. Механизмы, лежащие в основе системных проявлений ХОБЛ, представлены в табл. 8.21.
| Основные механизмы | Характеристика |
|---|---|
|
Системное воспаление |
Основная локализация воспаления при ХОБЛ — малые дыхательные пути, но активное воспаление присутствует также и в крупных бронхах, и в легочной паренхиме, и в легочных сосудах [30]. Взаимосвязь местного (т.е. бронхолегочного) с системным воспалением осуществляют:
|
|
Снижение питательного статуса (кахексия) |
Увеличение базального метаболического уровня, причиной которого может быть увеличение потребления кислорода дыхательными мышцами вследствие одышки [32] |
|
Дисфункция скелетных мышц |
2 феномена: атрофия мышц (митохондриальные нарушения, потеря сократительных белков); нарушение функции «оставшейся» мускулатуры [33] |
|
Остеопороз |
Причинами развития, кроме приема стероидов, могут быть: низкая физическая активность, курение, снижение уровня половых гормонов, гиперкапния, снижение массы тела [34] |
|
Анемия |
Сывороточные цитокины и хемокины могут нарушать основные этапы гемопоэза, возможными механизмами анемии при ХОБЛ являются укорочение времени жизни эритроцитов, нарушение мобилизации и утилизации железа, нарушение ответа костного мозга на эритропоэтин [35] |
|
Сердечно-сосудистые эффекты |
ССЗ обнаруживают не менее чем у 50% больных с ХОБЛ [36]. Наличие ХОБЛ у больного повышает риск развития ССЗ в 2–3 раза [37] |
Хроническое персистирующее системное воспаление играет важную роль в патогенезе сердечно-сосудистых расстройств у больных с ХОБЛ. Отмечается увеличение риска ССЗ, коррелирующее с повышением уровня СРБ [38], который является мощным независимым фактором — предиктором роста ССЗ и летальности пациентов с ХОБЛ [39]. Основу сердечно-сосудистой патологии следует трактовать как результат дисфункции эндотелия и ее патологических последствий, проявляющихся в усилении вазоконстрикции в ответ на стимулы, усилении сосудистого тонуса, пролиферации и миграции гладкомышечных клеток, экспрессии адгезивных молекул, увеличении агрегации тромбоцитов, адгезией моноцитов и т.п. Все изложенное выше и приводит к прогрессированию АГ, ускоренному развитию атеросклероза, склонности к тромбообразованию и т.д.
Исследования, проведенные в Великобритании, объединяющие более 5 млн историй болезни, показали, что [40]:
-
пациенты с ХОБЛ в 5 раз чаще страдают ССЗ;
-
в группе от 35 до 45 лет в 7,6 раза у пациентов с ХОБЛ выше шансы развития сопутствующей сердечно-сосудистой патологии;
-
у молодых пациентов с ХОБЛ риск ИМ возрастает в 12 раз.
Системное воспаление вносит свой вклад и в развитие остеопороза [41, 42]. У больных с ХОБЛ остеопороз встречается чаще, чем в здоровой популяции (30%), и достигает 69%. Так, известно, что ФНО-α является ингибитором синтеза коллагена и стимулятором остеокластической резорбции кости. Вместе с тем следует подчеркнуть, что важную роль в развитии остеопороза играют другие факторы, включая курение, недостаток витамина D, низкий ИМТ, малоподвижный образ жизни, гипогонадизм, применение глюкокортикоидных гормонов, а также генетический фактор. Пациенты с ХОБЛ имеют более высокий риск снижения плотности костной ткани и развития переломов, причем этот риск в большей степени обусловлен хроническим системным воспалением, чем применением ГК, включая ИГК. Степень выраженности остеопороза можно определить по данным денситометрии и/или сканирования опорно-двигательного аппарата.
Наряду со свойственной больным с ХОБЛ полицитемией, у них отмечается высокая распространенность анемии: по данным М. John и соавт. (2005), у 13% больных выявляется анемия, как правило, нормохромная и нормоцитарная, в то время как полицитемия отмечена у 8,4% больных [43]. Основной причиной развития анемии у больных с ХОБЛ является персистенция системного воспаления, проявляющаяся повышением концентрации воспалительных медиаторов, в том числе ФНО-α, ИЛ-6 и свободных кислородных радикалов. Все это приводит к уменьшению срока жизни эритроцитов (ускоренный их распад), недостаточной выработке эритропоэтина в ответ на физиологические стимулы, нарушению регуляции обмена железа (снижение мобилизации железа из депо, повышение связывания с ферритином), нарушению эритропоэза в костном мозге (резистентность клеток-предшественников к эритропоэтину, апоптоз клеток-предшественников) [44].
Одни из отягчающих проявлений системных эффектов, оказывающих существенное влияние на клиническую картину и прогноз у больных с ХОБЛ, — нервно-психические нарушения, проявляющиеся снижением памяти, депрессией, «страхами» и нарушением сна [45]. Все начинается с развития у больных так называемых страхов, связанных с ограничением повседневной активности из-за одышки, невозможностью справиться с ней, нарастанием тяжести симптомов и частыми простудами.
Увеличение частоты депрессий ассоциируется с высокой частотой обострений и повторными госпитализациями, а также с более высокой ценой медицинского обслуживания.
Помимо таких расстройств, могут встречаться и другие нарушения, которые существенно влияют на поведение в болезни, в том числе встречаемая нередко у больных с ХОБЛ и малоизученная гипонозогнозическая реакция на заболевание, характеризуемая отрицанием воздействия на жизнь даже такого тяжелого заболевания, как ХОБЛ [46].
У ряда больных с ХОБЛ отмечается снижение питательного статуса (кахексия), основной причиной которого служит потеря мышечной массы [47]. Причиной этой потери и слабости мышц, возможно, является активация апоптоза и/или бездействие мышц в связи с практически обездвиженным образом жизни, который вынуждены вести больные с ХОБЛ тяжелого течения [48].
В последние годы все большее внимание обращается на сопутствующие заболевания со стороны органов пищеварения. Отмечается рост эзофагита, гастрита или язвы желудка, а особенно ГЭРБ [49].
Сопутствующие заболевания могут изменять клиническую картину ХОБЛ и оказывать существенное влияние на лечение таких больных. Помимо изложенного выше, клиническую картину ХОБЛ следует рассматривать в рамках комплекса болезней, свойственных людям пожилого возраста. Известно, что пожилые больные часто страдают несколькими хроническими заболеваниями. По данным исследования, проведенного С. van Well (1996) в Нидерландах, во всем мире 25% людей в возрасте старше 65 лет страдают двумя из пяти наиболее распространенных заболеваний (к которым относится и ХОБЛ), а 10% страдают тремя и более из этих заболеваний. В возрасте 75 лет и старше показатели достигают 40 и 25% соответственно [50].
Для ХОБЛ характерно частое развитие сопутствующих заболеваний. Некоторые (например, ИБС, бронхиальная карцинома, остеопороз), как правило, являются косвенным следствием ХОБЛ, возникая у пожилых больных независимо, но при наличии ХОБЛ — с большей вероятностью. Другие сопутствующие патологии (СД, гастроэзофагеальный рефлюкс, артрит, аденома простаты) могут существовать одновременно с ХОБЛ, поскольку они являются частью процесса старения. В целом следует подчеркнуть, поскольку ХОБЛ обычно развивается у длительно курящих, такие люди очень часто страдают другими различными заболеваниями, связанными или с курением, или с возрастом (старше 40–45 лет), которые отягчают клиническую картину ХОБЛ, могут существенно модифицировать ее течение. Это положение постоянно подчеркивается и в программах GOLD (2006, 2011, 2013–2015 гг.). Недоучет влияния сопутствующих болезней на основные симптомы ХОБЛ нередко может стать причиной диагностических и лечебных ошибок у этой категории больных.
Подводя итог описанию клинической картины, следует подчеркнуть, что выраженность клинических проявлений у больных с ХОБЛ зависит от многочисленных факторов, включающих:
-
фазу процесса (стабильное течение или обострение);
-
тяжесть течения;
-
фенотип болезни (бронхитический, эмфизематозный, смешанный, ХОБЛ + астма и др.);
-
выраженность внелегочных проявлений или/и сопутствующих заболеваний;
-
наличие осложнений и их характер.
Все описанное выше наряду с интенсивностью воздействия факторов риска, скоростью прогрессирования болезни и создает облик больного с ХОБЛ в разные периоды его жизни.
Диагностика хронической обструктивной болезни легких
Диагноз «хроническая обструктивная болезнь легких» должен предполагаться у всех пациентов при наличии кашля, выделении мокроты или одышке и выявлении факторов риска развития ХОБЛ.
Особенность клинической картины ХОБЛ состоит в том, что болезнь долгое время протекает без выраженных клинических проявлений и это может затруднять своевременную постановку диагноза. Проблема гиподиагностики связана также с тем, что многие люди, страдающие ХОБЛ, не ощущают себя больными. В реальной жизни на ранних стадиях заболевания курильщик не считает себя больным ХОБЛ, так как оценивает кашель как нормальное состояние, если трудовая деятельность его еще не нарушена. Из-за отсутствия одышки на определенном этапе развития заболевания больные не попадают в поле зрения врача. Отсюда следует, что в подавляющем большинстве случаев диагностика ХОБЛ осуществляется на инвалидизирующих стадиях болезни, а наличие кашля с мокротой курильщики не считают проявлением заболевания, объясняя это тем, что все курильщики кашляют. Даже появление одышки, возникающей при физической нагрузке, расценивается ими как результат пожилого возраста или детренированности.
Будучи уже больным ХОБЛ, курильщик на ранних стадиях болезни и вне обострения обращается к врачам-специалистам по поводу других заболеваний, также являющихся результатом курения. Так, например, если у курильщика «стынут» или «зябнут» ноги — он обращается к хирургу, а если беспокоит одышка и появляется чувство нехватки воздуха — пациент направляется к кардиологу. Из этого нужно сделать вывод, что и специалисты должны знать и помнить о развитии ХОБЛ у курящего и направлять его на исследование ФВД или на консультацию к пульмонологу.
Диагноз ХОБЛ всегда необходимо подтверждать результатами исследования ФВД. Спирометрия должна проводиться всем пациентам, имеющим в анамнезе:
-
курение или контакт с поллютантами окружающей среды либо профессиональными вредностями;
-
респираторные болезни у родственников;
-
наличие длительного кашля, продукции мокроты и/или одышки.
Основные направления диагностики ХОБЛ включают:
-
выявление факторов риска (установление ингаляционного воздействия патогенных агентов, в первую очередь табачного дыма);
-
сведения, полученные из беседы с больным (анализ словесного портрета больного) — кашель, его характер, одышка, ее выраженность, определяемая у больных с ХОБЛ, на основании вопросника mMRC [51] (табл. 8.22);
-
для оценки клинической картины применение оценочного теста COPD Assessment Test (CAT) [18, 25] (табл. 8.23);
-
объективизацию симптомов обструкции (данные объективного обследования);
-
исследование респираторной функции легких (диагноз ХОБЛ должен быть подтвержден данными спирометрии: постбронходилатационные значения ОФВ1/ФЖЕЛ <70% на всех стадиях заболевания). Показатель ОФВ1 отражает степень нарушения бронхиальной проходимости [52].
Рентгенография органов грудной клетки должна быть проведена всем больным с предполагаемым диагнозом ХОБЛ. Этот метод не является чувствительным инструментом для постановки диагноза, но позволяет исключить другие заболевания, сопровождаемые аналогичными с ХОБЛ клиническими симптомами (опухоль, туберкулез, ЗСН и т.п.), а в период обострения — выявить пневмонию, плевральный выпот, спонтанный пневмоторакс и т.д. В типичных случаях обструктивные изменения рентгенографически характеризуются увеличением объема легких за счет гипервоздушности респираторных отделов (на ранних стадиях заболевания эти проявления, как правило, отсутствуют). И.Е. Тюрин [53] приводит следующие рентгенологические признаки бронхиальной обструкции (рис. 8.31, см. ):
-
уплощение купола диафрагмы;
-
ограничение подвижности диафрагмы при дыхательных движениях;
-
изменение переднезаднего размера грудной полости;
-
расширение ретростернального пространства;
-
«саблевидная трахея»;
-
вертикальное расположение сердца.
| Степень | Тяжесть | Описание |
|---|---|---|
|
0 |
Нет |
Я чувствую одышку только при сильной физической нагрузке |
|
1 |
Легкая |
Я задыхаюсь, когда быстро иду по ровной местности или поднимаюсь по пологому холму |
|
2 |
Средняя |
Из-за одышки я хожу по ровной местности медленнее, чем люди того же возраста, или у меня останавливается дыхание, когда я иду по ровной местности в привычном для меня темпе |
|
3 |
Тяжелая |
Я задыхаюсь после того, как пройду примерно 100 м или после нескольких минут ходьбы по ровной местности |
|
4 |
Очень тяжелая |
У меня слишком сильная одышка, чтобы выходить из дому, или я задыхаюсь, когда одеваюсь или раздеваюсь |
|
Я никогда не кашляю |
0 |
1 |
2 |
3 |
4 |
5 |
Я постоянно кашляю |
|
У меня в легких совсем нет мокроты (слизи) |
0 |
1 |
2 |
3 |
4 |
5 |
Мои легкие наполнены мокротой (слизью) |
|
У меня совсем нет ощущения сдавления в грудной клетке |
0 |
1 |
2 |
3 |
4 |
5 |
У меня очень сильное ощущение сдавления в грудной клетке |
|
Когда я иду в гору или поднимаюсь вверх на один лестничный пролет, у меня нет |
0 |
1 |
2 |
3 |
4 |
5 |
Когда я иду в гору или поднимаюсь вверх на один лестничный пролет, возникает сильная одышка |
|
Моя повседневная деятельность в пределах дома не ограничена |
0 |
1 |
2 |
3 |
4 |
5 |
Моя повседневная деятельность в пределах дома очень ограничена |
|
Несмотря на мое заболевание легких, я чувствую себя уверенно, когда выхожу из дома |
0 |
1 |
2 |
3 |
4 |
5 |
Из-за моего заболевания легких я совсем не чувствую себя уверенно, когда выхожу из дома |
|
Я сплю очень хорошо |
0 |
1 |
2 |
3 |
4 |
5 |
Из-за моего заболевания легких я сплю очень плохо |
|
У меня много энергии |
0 |
1 |
2 |
3 |
4 |
5 |
У меня совсем нет энергии |
Примечание: 0–10 баллов — незначительное влияние ХОБЛ на жизнь пациента; 11–20 баллов — умеренное влияние ХОБЛ на жизнь пациента; 21–30 баллов — сильное влияние ХОБЛ на жизнь пациента; 31–40 баллов — чрезвычайно сильное влияние ХОБЛ на жизнь пациента.
Обширные участки легочных полей, лишенные легочного рисунка, обычно в сочетании с оттеснением или обрывом легочных сосудов — так рентгенологически могут выглядеть проявления эмфиземы.
Рентгенография может выявить тонкостенные воздушные полости — результат развития буллезной эмфиземы, однако внутридольковая, парасептальная и другие формы эмфиземы могут быть выявлены с помощью КТ высоких разрешений. КТ помогает не только уточнить природу эмфиземы, но и обнаружить БЭ.
ЭКГ относится к обязательным методам обследования и позволяет у ряда больных обнаружить признаки гипертрофии и/или перегрузки правых отделов сердца, однако эти признаки могут изменяться при развитии эмфиземы и не соответствовать общепринятым критериям. Данные ЭКГ в большинстве случаев помогают исключить (или уточнить) кардиальный генез респираторной симптоматики.
Из числа лабораторных методов диагностики к обязательно выполняемым относятся исследования клинического анализа крови и цитологии мокроты.
При обострении заболевания наиболее часто встречаются нейтрофильный лейкоцитоз с палочкоядерным сдвигом и увеличение скорости оседания эритроцитов. Наличие лейкоцитоза служит дополнительным аргументом в пользу инфекционного фактора как причины обострения ХОБЛ.
При стабильном течении ХОБЛ существенных изменений содержания лейкоцитов в периферической крови не происходит.
При исследовании клинического анализа крови может быть выявлена как анемия (результат общего воспалительного синдрома), так и полицитемия. Полицитемический синдром (повышение числа эритроцитов, высокий уровень гемоглобина — более 16 г/дл у женщин и более 18 г/дл у мужчин, и повышение гематокрита >47% у женщин и >52% у мужчин) может указывать на существование выраженной и длительной гипоксемии. Существование этого синдрома свойственно, как правило, тяжелому течению ХОБЛ, и если болезнь диагностируется на таком этапе, это свидетельствует об очень поздней постановке диагноза.
Цитологическое исследование мокроты дает информацию о характере воспалительного процесса и степени его выраженности. Определение атипичных клеток усиливает онкологическую настороженность и требует проведения дополнительных методов обследования.
Культуральное микробиологическое исследование мокроты целесообразно проводить при неконтролируемом прогрессировании инфекционного процесса и использовать для подбора рациональной антибиотикотерапии [54]. С этой же целью проводится бактериологическое исследование бронхиального содержимого, полученного при бронхоскопии.
Бронхоскопическое исследование служит дополнительным при диагностике ХОБЛ. Оно проводится для оценки состояния слизистой оболочки бронхов и дифференциальной диагностики с другими заболеваниями органов дыхания, которые могут быть причиной хронической бронхиальной обструкции.
Исследование может включать:
-
осмотр слизистой оболочки бронхов;
-
культуральное исследование бронхиального содержимого;
-
бронхиальный лаваж с определением клеточного состава;
-
биопсию стенки бронхов.
α-1-Антитрипсин
У относительно молодых больных (моложе 40 лет) или у больных с явным семейным анамнезом ХОБЛ имеет смысл исследовать уровень ААТ. Если его сывороточная концентрация составляет менее 15–20% нормального уровня, то очень высока вероятность, что у больного гомозиготный тип дефицита ААТ, который может быть причиной развития ХОБЛ.
Газовый состав артериальной крови. У больных при диагностике ХОБЛ на поздних стадиях развития заболевания (ОФВ1 <50% должного или при наличии признаков тяжелой ДН либо правожелудочковой СН) следует провести исследование газового состава артериальной крови. Наиболее важными показателями являются PaO2, PaCO2, рH и уровень бикарбонатов НСО3 артериальной крови (рекомендуется серийное исследование этих показателей).
При отсутствии возможности определить PaO2 артериальной крови ориентировочную информацию о степени гипоксемии позволяет получить исследование SpO2 с помощью пульсоксиметра.
Диффузионная способность. Для дифференциальной диагностики БА и эмфиземы дополнительно изучается DLCO. Так, при эмфиземе этот параметр значительно снижен вследствие редукции капиллярного русла.
ЭхоКГ. Врач дополнительно может направить пациента на УЗИ сердца для выявления и оценки дисфункции правых (а при наличии изменений — и левых) отделов сердца и определения легочной гипертензии и степени ее выраженности.
Проба с физической нагрузкой. Для объективизации степени ограничения физических возможностей рекомендуется провести пробу с физической нагрузкой [55]. Предпочтение отдается тесту 6-МТ, который выполняется по стандартному протоколу. Тест 6-МТ используется в тех случаях, когда выраженность одышки не соответствует снижению ОФВ1, а также применяется для отбора больных на реабилитационные программы.
С учетом того, что постановка диагноза «хроническая обструктивная болезню легких» — прерогатива врача первичного звена, для улучшения диагностики ХОБЛ предлагается следующий алгоритм действий врача-терапевта, который включает следующее.
-
Выявление факторов риска и определение индекса курящего человека (ИКЧ).
-
Анкетирование каждого курящего и/или имеющего контакт с пылью, используя опросник CAT.
-
Определение наличия и степени выраженности одышки по вопроснику mMRС.
-
Выявление объективных признаков бронхиальной обструкции и/или эмфиземы (необходимо знать, что клинические признаки ограничения воздушного потока обычно не выражены до развития существенного нарушения функции легких и имеют относительно невысокую чувствительность).
-
Проведение пикфлоуметрии и теста с бронхолитиками.
-
Постановка вероятного диагноза ХОБЛ и назначение лекарственных препаратов для регулярной терапии.
-
Проведение лабораторно-инструментального обследования (согласно принятым стандартам: клинический анализ крови, мокроты, рентгенологическое исследование органов грудной клетки и ЭКГ).
-
Спирометрия.
-
Направление к специалисту-пульмонологу.
Таким образом, диагностика ХОБЛ базируется на суммировании следующих данных:
-
наличие факторов риска, в том числе табакокурения;
-
клинических признаков, главными из которых являются кашель и экспираторная одышка, сухие свистящие хрипы;
-
по данным ФВД — неуклонно прогрессирующие нарушения бронхиальной проходимости и наличие частично (слабо) обратимой или необратимой обструкции;
-
исключение других заболеваний, которые могут привести к появлению указанных выше симптомов.
Классификация хронической обструктивной болезни легких
Классификация ХОБЛ с учетом рекомендаций программы GOLD (2016) основана на интегральной оценке тяжести больных с ХОБЛ и включает постбронходилатационные значения показателей ОФВ1 и ФЖЕЛ (табл. 8.24).
| Стадия ХОБЛ | Степень тяжести | ОФВ1/ФЖЕЛ | ОФВ1, % должного |
|---|---|---|---|
|
I |
Легкая |
<0,7 (70%) |
ОФВ1 ≥80 |
|
II |
Среднетяжелая |
<0,7 (70%) |
50% ≤ОФВ1 <80 |
|
III |
Тяжелая |
<0,7 (70%) |
30% ≤ОФВ1 <50 |
|
IV |
Крайне тяжелая |
<0,7 (70%) |
ОФВ1 <30 |
Классификация ХОБЛ включает клинические данные о пациенте: количество обострений ХОБЛ за год и выраженность клинических симптомов, используя тест CAT (см. табл. 8.23). Оценку одышки по результатам вопросника mMRC (см. табл. 8.22) следует использовать только у больных с установленным диагнозом ХОБЛ. В табл. 8.25 представлена классификация ХОБЛ.
| Группа больных | Характеристика | Спирометрическая классификация | Число обострений за год | mMRC-шкала одышки | CAT-тест оценки симптомов ХОБЛ |
|---|---|---|---|---|---|
|
A |
Низкий риск обострений. |
GOLD 1–2 |
≤1 |
0–1 |
<10 |
|
B |
Низкий риск обострений. |
GOLD 1–2 |
≤1 |
≥2 |
≥10 |
|
C |
Высокий риск обострений. |
GOLD 3–4 |
≥2 |
0–1 |
<10 |
|
D |
Высокий риск обострений. |
GOLD 3–4 |
≥2 |
≥2 |
≥10 |
При оценке степени риска рекомендуется выбирать наивысшую степень в соответствии с ограничением скорости воздушного потока по классификации GOLD или с частотой обострений в анамнезе.
Дифференциальная диагностика хронической обструктивной болезни легких
Основная задача дифференциальной диагностики ХОБЛ — исключение заболеваний со сходной симптоматикой. Несмотря на вполне определенные различия между БА и ХОБЛ по механизмам развития, в клинических проявлениях и принципах профилактики и лечения эти два заболевания имеют некоторые общие черты.
Дифференциальная диагностика БА и ХОБЛ основана на интеграции основных данных клинической картины, результатов функциональных и лабораторных тестов.
Особенности воспаления при ХОБЛ и БА представлены на рис. 8.32.
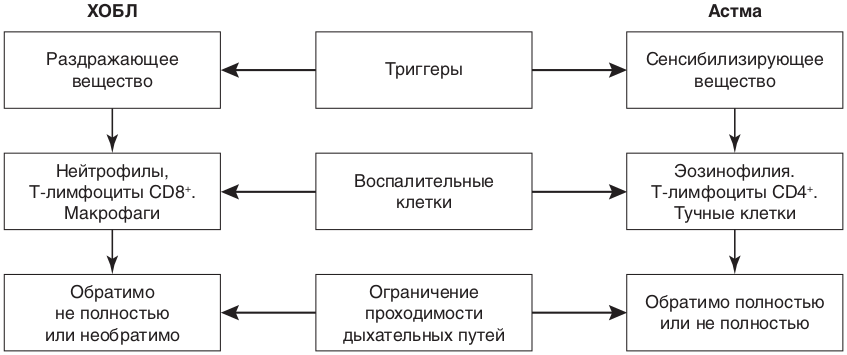
Рис. 8.32. Характеристика воспаления при хронической обструктивной болезни легких и при астме
Ведущие отправные пункты для дифференциальной диагностики этих болезней даны в табл. 8.26.
| Признаки | ХОБЛ | БА |
|---|---|---|
|
Возраст начала болезни |
Как правило, старше 40 лет |
Чаще детский и молодой |
|
Курение в анамнезе |
Характерно |
Нехарактерно |
|
Факторы риска |
Курение (до 90%), продукты сгорания некоторых видов бытового топлива, промышленного загрязнения и некоторые производственные факторы (кремний, кадмий) |
Бытовые аллергены, пыльца растений, некоторые производственные факторы |
|
Отягощенная наследственность по астме |
Нехарактерна |
Характерна |
|
Внелегочные проявления аллергии |
Нехарактерны |
Характерны |
|
Характер воспаления |
Локализуется преимущественно в периферических дыхательных путях, распространяется на интерстициальную ткань и паренхиму легких, приводя к деструкции эластического каркаса стенок альвеол и формированию эмфиземы легких |
Локализуется преимущественно в периферических дыхательных путях без распространения на интерстициальную ткань и паренхиму легких |
|
Тип воспаления |
Преобладают нейтрофилы |
Преобладают эозинофилы |
|
Характер течения заболевания |
Позднее появление и медленное неуклонное нарастание респираторных симптомов. Поздняя диагностика. |
Волнообразность и яркость клинических проявлений, их обратимость (либо спонтанно, либо под влиянием терапии), отсутствие прогрессирования при неосложненных формах БА |
|
Симптомы (кашель и одышка) |
Постоянны, прогрессируют медленно |
Изменчивы, появляются приступообразно, сезонность |
|
Наличие легочного сердца |
Характерно при тяжелом течении |
Нехарактерно |
|
Бронхиальная обструкция |
Малообратима или необратима |
Обратима |
|
Показатели ФВД |
Снижение ОФВ1/ФЖЕЛ <70%. |
Прирост ОФВ1 ≥12% исходной величины и ≥200 мл в ингаляционной пробе с короткодействующими бронходилататорами |
|
Суточная вариабельность ПСВ |
<10% |
>20% |
|
Эффективность глюкокортикоидной терапии |
Низкая |
Высокая |
* Положительный результат теста не исключает ХОБЛ.
Вместе с тем следует помнить о том, что ХОБЛ может сочетаться с БА, создавая так называемый синдром перекреста (overlap syndrome), о чем подробно изложено в разделе «Клиническая картина ХОБЛ».
Помимо бронхиальной астмы, на определенных стадиях развития ХОБЛ (особенно при первой встрече с больным) возникает необходимость дифференцировать ХОБЛ от ряда других заболеваний со сходной симптоматикой. Их основные отличительные признаки приведены в табл. 8.27.
| Диагноз | Основные диагностические критерии |
|---|---|
|
Хроническая обструктивная болезнь легких |
Начало в зрелом возрасте. Симптомы медленно прогрессируют. Длительный анамнез курильщика. Одышка при нагрузке. В основном малообратимое или необратимое ограничение воздушного потока |
|
Сердечная недостаточность |
Хрипы в нижних отделах легких при аускультации. Значительное снижение фракции выброса ЛЖ. Дилатация отделов сердца. На рентгенограмме расширение контуров сердца, застойные явления, вплоть до отека легких. При исследовании функции легких определяются нарушения по рестриктивному типу, без ограничения воздушного потока |
|
Бронхоэктазы |
Большие объемы гнойной мокроты. Частая связь с бактериальной инфекцией. Грубые влажные разнокалиберные хрипы при аускультации. Симптом «барабанных палочек». На рентгенограмме или КТ расширение бронхов, утолщение их стенок |
|
Туберкулез |
Начинается в любом возрасте. Рентгенография демонстрирует инфильтрат в легких или очаговые поражения. Микробиологическое подтверждение. Высокая заболеваемость в данном регионе. При подозрении на туберкулез легких: томография и/или КТ легких, исследования мокроты на МБТ, в том числе методом флотации, посев мокроты на МБТ, исследования плеврального экссудата, диагностическая бронхоскопия с биопсией при подозрении на туберкулез бронха, реакция Манту |
|
Облитерирующий бронхиолит |
Развитие в молодом возрасте. Связи с курением не установлено. Ревматоидный артрит. Контакт с парами, дымом. На КТ определяются очаги пониженной плотности при выдохе |
|
Диффузный панбронхиолит |
Большинство пациентов — некурящие мужчины, почти все больны хроническим пансинуситом. На рентгенограмме или КТ высокого разрешения — диффузные малые центрилобулярные узловые затемнения и гиперинфляция |
Дифференциальная диагностика на разных стадиях развития ХОБЛ имеет свои особенности. При легком течении ХОБЛ главное — выявить отличия от других заболеваний, связанных с факторами экологической агрессии, протекающих субклинически или с малой симптоматикой, в первую очередь — различных вариантов хронических бронхитов. Сложность возникает при проведении дифференциальной диагностики у больных с тяжелым течением ХОБЛ. Она определяется не только тяжестью больных, выраженностью необратимых изменений, а также большим набором сопутствующих заболеваний (ИБС, гипертоническая болезнь, болезни обмена и т.д.).
Сопутствующие заболевания
Наиболее частые сопутствующие заболевания при ХОБЛ показаны в табл. 8.28.
| Нозологическая форма | Частота встречаемости, % |
|---|---|
|
Сердечно-сосудистые заболевания |
42,0 |
|
Остеопороз |
28–34 |
|
Депрессия |
35–42 |
|
Инфекция нижних дыхательных путей |
67–72 |
|
Синдром апноэ сна |
17–26 |
|
Катаракта |
31–32 |
|
ТЭЛА* |
10–20 |
|
Импотенция |
37–43 |
* ТЭЛА — тромбоэмболия легочной артерии.
Прогноз наиболее неблагоприятен при сочетании ХОБЛ с группой ССЗ. Среди лидирующих, но нераспознанных причин смерти у больных с ХОБЛ — ИБС и СН. По данным крупных популяционных исследований, риск смерти от сердечно-сосудистых патологий у больных с ХОБЛ повышен в 2–3 раза и составляет приблизительно 50% общего количества смертельных случаев. Причины смерти пациентов с ХОБЛ отражены в табл. 8.29.
| Причина смерти | % |
|---|---|
|
Легочная |
35 |
|
Сердечно-сосудистая |
27 |
|
Рак |
21 |
|
Другая |
10 |
|
Причина неизвестна |
7 |
Доказано, что ОФВ1 может быть маркером будущего кардиоваскулярного риска, т.е. прогрессирующее снижение ОФВ1 опосредует манифестацию внелегочных заболеваний, негативно отражаясь на величине общей и кардиоваскулярной смертности.
Взаимосвязь сопутствующей патологии при ХОБЛ и риска смерти показана на рис. 8.33.
Рис. 8.33. Сопутствующие заболевания и риск смерти [57]
Хроническая обструктивная болезнь легких и сердечно-сосудистые заболевания
На рис. 8.34 показан риск развития ССЗ у пациентов с ХОБЛ.
Рис. 8.34. Риск развития сердечно-сосудистых заболеваний у пациентов с хронической обструктивной болезнью легких [58]
Больные, страдающие тяжелыми формами ХОБЛ, относятся к группе высокого риска внезапной смерти. Одной из причин, которая может лежать в основе развития внезапной смерти, является нарушение ритма сердечных сокращений. Суправентрикулярные и вентрикулярные формы нарушения ритма сердца являются достаточно частой клинической проблемой у больных.
Несомненно, большую роль в прогнозе для жизни пациента с ХОБЛ играет сопутствующая ИБС и СН. В случаях ХОБЛ другую важную причину возникновения эпизодов аритмии связывают с приемом определенных лекарственных средств: теофиллина, дигоксина, агонистов β2-рецепторов. Весь спектр перечисленных условий возникновения аритмий у больных с ХОБЛ затрудняет получение полной картины данной клинической проблемы. Особое место в изучении аритмий сердца у больных с ХОБЛ занимает мультифокальная предсердная тахикардия. Основными морфологическими признаками этой формы нарушения ритма сердечных сокращений является вариабельность зубца Р, зубцы Р различаются по форме, полярности, амплитуде, что лучше регистрируется в отведениях I, II, III; ЧСС более 100 в минуту, интервалы Р–Р и Р–R, R–R разные. Мультифокальная предсердная тахикардия ассоциируется в значительной степени с ДН, причем с ее возникновением связывают функциональные изменения в работе сердечной мышцы. Прогноз течения ХОБЛ при появлении этого типа сердечной аритмии принято считать неблагоприятным.
Сочетание АГ и ХОБЛ достаточно часто встречается в клинической практике. Нередко пациенты с этими формами сочетанных болезней представляют одну и ту же возрастную группу. Трудности в ведении этой категории больных связаны в первую очередь с тем, что некоторые антигипертензивные лекарственные средства могут оказывать эффект бронхоконстрикции, тем самым усугубляя течение БА и ХОБЛ. Общие рекомендации построены на предельно осторожном назначении β-адреноблокаторов; в меньшей степени эти рекомендации распространяются на группу иАПФ. Необходимо подчеркнуть патогенетическую роль гипоксемии в развитии артериальной гипертензии.
ИБС и ХОБЛ достаточно часто бывают сопутствующими заболеваниями. В клинической практике порой бывает трудно определить, какая из болезней у данного конкретного больного в данной клинической ситуации является ведущей. Большую роль отводят развитию гипоксемии, которая существенно ухудшает течение ИБС. Особенно пагубно сказываются снижение SpO2 до 80% и продолжительность гипоксии более 5 мин. Наиболее опасную группу больных составляют те, у которых гипоксия сочетается с гиперкапнией. В лечебные программы этой категории больных обязательно включается назначение кислорода. Неоднократно было показано, что длительная терапия кислородом (время ингаляции превышает
15 ч/сут) значительно повышает выживаемость больных.
Хроническая обструктивная болезнь легких и сердечная недостаточность
Отдельного внимания заслуживают больные с ХОБЛ и СН. Селективные β-адреноблокаторы, имеющие большое значение при лечении СН, не влияют значимо на краткосрочную функцию легких и не ослабляют β2-индуцированную бронходилатацию. Селективные β1-адреноблокаторы могут безопасно применяться у всех пациентов с СН и заболеваниями легких.
Доказаны положительные эффекты статинов, иАПФ, антагонистов рецепторов ангиотензина на кардиоваскулярную и респираторную заболеваемость и смертность у пациентов с ХОБЛ.
Хроническая обструктивная болезнь легких, метаболический синдром и сахарный диабет
К экстрапульмональным эффектам относят и сахарный диабет, который манифестирует у пациентов старше 40 лет. Среди госпитализированных больных с ХОБЛ у 14% выявлялся сахарный диабет. Среди пациентов с СД 2-го типа и сопутствующей ХОБЛ наблюдаются более высокие концентрации СРБ, фибриногена, ИЛ-6 и TNF-α по сравнению с пациентами без обструктивных заболеваний легких, независимо от их пола и возраста.
Особенности течения ХОБЛ при СД 2-го типа:
-
более выражена ДН;
-
частые обострения ХОБЛ;
-
гиперреактивность бронхов;
-
преобладание смешанного фенотипа ХОБЛ;
-
увеличение частоты развития и более тяжелое течение коронарной болезни сердца, ХСН и АГ (рефрактерность к терапии);
-
гипоксемия, нарастание легочной гипертензии и легочного сосудистого сопротивления;
-
меньшая выраженность гиперинфляция легких.
Хроническая обструктивная болезнь легких и остеопороз
Основными причинами и механизмами развития остеопороза при ХОБЛ могут быть следующие: курение, низкая масса тела, дефицит витамина D, гипогонадизм, гипомобильность, глюкокортикоидная терапия.
Основные клинические проявления остеопороза:
-
болевой синдром;
-
переломы (позвоночник, проксимальная часть бедра);
-
снижение мышечной массы тела.
Диагностика остеопороза: двуэнергетическая рентгеновская абсорбциометрия.
Основные направления терапии больных остеопорозом в сочетании с ХОБЛ:
-
контроль ХОБЛ в фазе обострений и ремиссий (бронхолитики, муколитики, антибиотики, глюкокортикоиды, вакцины, реабилитация, кинезотерапия, образовательные программы и др.);
-
контроль сопутствующей патологии;
-
физическая активность;
-
борьба с алиментарной недостаточностью;
-
антиостеопоротические препараты.
Исследования по применению антиостеопоротических препаратов у больных с ХОБЛ касаются главным образом больных, получающих глюкокортикоиды, являющиеся доказанным фактором риска остеопороза.
Хроническая обструктивная болезнь легких и психические расстройства
Депрессия отмечается как наиболее часто встречаемое эмоциональное расстройство, связанное с ХОБЛ. Такие симптомы, как пессимизм, безнадежность и безысходность, указываются практически всеми исследователями психологических аспектов ХОБЛ.
Причины депрессии у больных с ХОБЛ:
-
социальные проблемы, вызванные заболеванием, — потеря интереса к различным видам деятельности, снижение возможности выполнять привычную для себя работу, адаптационные сложности в коллективе и в семье;
-
материальные проблемы, связанные с частой нетрудоспособностью;
-
физиологические факторы, в частности хроническая гипоксия головного мозга.
Дифференциально-диагностические критерии ХОБЛ и БА изложены в разделе «Клинические особенности ХОБЛ».
Список литературы
См.
Лечение хронической обструктивной болезни легких стабильного течения
Основные направления терапии при стабильном течении ХОБЛ включают:
-
Немедикаментозное лечение.
-
Медикаментозную терапию.
-
Другие методы лечения.
Немедикаментозное лечение
Задачи немедикаментозной терапии:
-
снижение влияния факторов риска развития и прогрессирования ХОБЛ (антиникотиновые программы, снижение и предупреждение влияния производственных вредностей, атмосферных и домашних поллютантов);
-
распространение среди населения профильных образовательных программ;
-
вакцинопрофилактика;
-
поддержание физической активности больного с ХОБЛ;
-
легочная реабилитация.
Медикаментозная терапия
Задачи медикаментозной терапии:
-
контроль симптомов заболевания;
-
улучшение функции легких;
-
сокращение частоты и тяжести обострений;
-
улучшение общего состояния и повышение толерантности к физической нагрузке;
-
предотвращение смертельного исхода от основного заболевания и сопутствующей патологии.
В сравнительном исследовании по оценке выживаемости больных с ХОБЛ между подгруппами 1–4 (по GOLD, 2007) и A–D (по GOLD, 2011) показано, что выживаемость при ХОБЛ хуже в группе B, чем в группе C, т.е. у больных с выраженными симптомами, несмотря на удовлетворительные показатели ОФВ1 (≥50% должной величины) по сравнению с пациентами с невыраженными симптомами, но с низкими показателями ОФВ1 (<50% должной величины) (рис. 8.35) [1]. Следовательно, основная задача, стоящая перед лечащим врачом, — влияние на симптомы заболевания и, следовательно, предотвращение обострений ХОБЛ и снижение риска смертельного исхода.
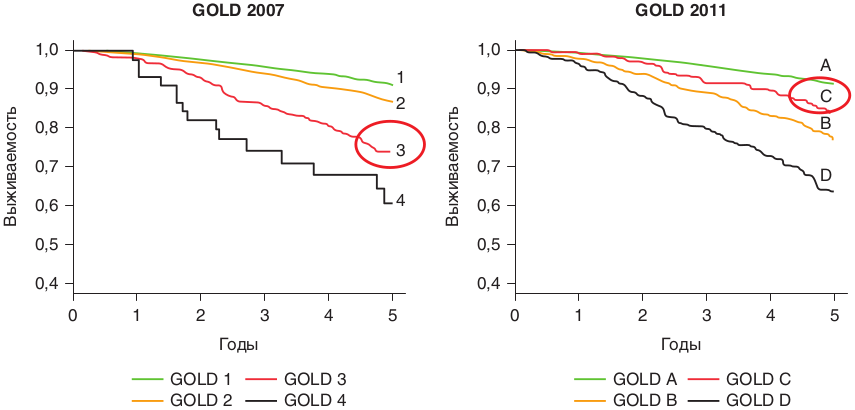
Рис. 8.35. Выживаемость больных в соответствии с подгруппами хронической обструктивной болезни легких 1–4 и A–D [1]
Ни одно из имеющихся средств для лечения ХОБЛ на данный момент не влияет на долгосрочное снижение легочной функции, что служит отличительной чертой этой болезни [2, 3]. В результате лечения возможно снижение темпов прогрессирования ХОБЛ. Выбор лекарственных средств для регулярной терапии и объем препаратов для больных с ХОБЛ зависят от выраженности симптомов, степени ограничения воздушного потока (оценка ФВД), риска обострений, сопутствующих заболеваний [2].
Перечень основных лекарственных препаратов, зарегистрированных в России и применяемых для базисной терапии больных с ХОБЛ, представлен в табл. 8.30 [2, 3].
|
Препараты, международное непатентованное наименование (торговое название) |
Разовые дозы |
Длительность действия, ч |
||
|
ингалятор, мкг |
раствор для небулайзера, мг/мл |
для приема внутрь, мг |
||
|
β2-Агонисты |
||||
|
Короткодействующие |
||||
|
Фенотерол (Беротек Н♠) |
100–200 (ДАИ1) |
1/1 |
– |
4–6 |
|
Сальбутамол (Вентолин♠, Саламол♠, Саламол Эко Легкое дыхание♠, Сальбутамол♠, Сальбувент♠⊗, Сальбутамол-натив♠) |
200 (ДАИ) |
2,5–5,0/2,5–5,0 |
4 |
4–6 |
|
Длительнодействующие |
||||
|
Формотерол (Оксис Турбухалер♠, Атимос♠, Формотерол Изихейлер♠, Форадил♠) |
4,5; 9 (ДПИ2); 12 (ДАИ, ПИ3) |
– |
– |
12 |
|
Индакатерол (Онбрез Бризхалер♠) |
150(ПИ) |
– |
– |
24 |
|
Олодатерол (Стриверди Респимат♠) |
5 (Респимат6) |
– |
– |
24 |
|
Антихолинергические препараты |
||||
|
Кoроткодействующие |
||||
|
Ипратропия бромид (Атровент Н♠) |
20–40 (ДАИ) |
0,5/2,0 |
– |
6–8 |
|
Длительнодействующие |
||||
|
Тиотропия бромид (Спирива Ханди Халер℘, Спирива Респимат♠) |
18 (ПИ); |
– |
– |
24 |
|
Гликопиррония бромид (Сибри Бризхалер♠) |
50 (ПИ) |
– |
– |
24 |
|
Аклидиния бромид (Бретарис Дженуэйр♠) |
322 (ПИ) |
– |
– |
12 |
|
Комбинация короткодействующих β2-агонистов с антихолинергическими препаратами |
||||
|
Ипратропия бромид + фенотерол (Беродуал Н♠, Ипратерол-натив♠) |
100+40; |
1,0+0,5/2,0 |
– |
6–8 |
|
Ипратропия бромид + сальбутамол (Ипрамол Стери-Неб♠) |
– |
2,5+0,5/2,5 |
– |
6–8 |
|
Комбинация ДДБА с антихолинергическими препаратами в одном ингаляторе |
||||
|
Вилантерол + умеклидиния бромид (Аноро Эллипта♠) |
25 + 62,5 (ДПИ) |
– |
– |
24 |
|
Гликопиррония бромид + индакатерол (Ультибро Бризхалер♠) |
110+50 (ПИ) |
– |
– |
24 |
|
Олодатерол + тиотропия бромид (Спиолто Респимат♠)* |
5+5 (Респимат®) |
24 |
||
|
Метилксантины |
||||
|
Теофиллин медленного высвобождения (Теопэк♠, Теотард♠, Ретафил♠⊗ и др.) |
– |
– |
100–600 таблетки |
Различная, до 24 |
|
Комбинация ДДБА + ГК в одном ингаляторе |
||||
|
Будесонид + формотерол (Симбикорт Турбухалер♠) |
4,5+160; |
– |
– |
12 |
|
Мометазон + формотерол (Зенхейл♠) |
10+200; |
– |
– |
12 |
|
Салметерол + флутиказон (Серетид♠, Тевакомб♠) |
50+250;50+500 |
– |
– |
12 |
|
Беклометазон + формотерол (Фостер♠) |
12+200 |
– |
– |
12 |
|
Вилантерол + флутиказона фуроат (Релвар Эллипта♠) |
25+100 |
24 |
||
|
Ингибиторы ФДЭ-4 |
||||
|
Рофлумиласт (Даксас♠) |
– |
– |
500 мкг |
24 |
Примечание:
1 ДАИ — дозированный аэрозольный ингалятор.
2 ДПИ — дозированный порошковый ингалятор.
3 ПИ — порошковый ингалятор.
4 ЭМД ДАИ — экстрамелкодисперсный ДАИ.
Общая характеристика лекарственных препаратов, применяемых для лечения больных с ХОБЛ стабильного течения в соответствии с уровнями доказательств и силой рекомендаций, представлена в табл. 8.31 [3].
| Класс препаратов | Наименование препаратов | Уровень доказательности | Степень рекомендаций |
|---|---|---|---|
|
Бронходилататоры |
Бронхолитические препараты являются основными средствами в лечении больных с ХОБЛ. |
1+ |
А |
|
Ингаляционная терапия предпочтительнее таблетированных форм. |
1+ |
А |
|
|
Бронходилататоры назначаются либо «по потребности», либо систематически. |
1++ |
А |
|
|
Преимущество отдается длительно действующим бронходилататорам (ДДБД). |
1+ |
А |
|
|
Тиотропия бромид — ДДАХ, обладая 24-часовым действием, уменьшает частоту обострений и госпитализаций, улучшает симптомы и качество жизни (группы В, С, D). |
1++ |
А |
|
|
Тиотропия бромид улучшает эффективность легочной реабилитации. |
2++ |
В |
|
|
Аклидиния бромид — ДДАХ 12-часового действия, оказывает выраженное действие на симптомы ХОБЛ, значительно повышает переносимость физической нагрузки, улучшает качество жизни, а также обладает профилем безопасности, сопоставимым с плацебо. |
2++ |
В |
|
|
Гликопиррония бромид — ДДАХ 24-часового действия, оказывает выраженное действие на симптомы ХОБЛ, повышает переносимость физической нагрузки. улучшает качество жизни и обладает профилем безопасности. |
2++ |
В |
|
|
Формотерол достоверно улучшает ОФВ1 и другие легочные объемы, качество жизни, снижает выраженность симптомов и частоту обострений, не влияя на смертность и падение легочной функции (группа В). |
2++ |
В |
|
|
Индакатерол — ультра-ДДБА позволяет значительно увеличить ОФВ1, уменьшить выраженность одышки, частоту обострений и повысить качество жизни (группа В) |
1+ |
А |
|
|
Комбинации бронходилататоров |
Комбинации ДДБД повышают эффективность лечения, снижают риск побочных эффектов и оказывают большее влияние на ОФВ1, чем каждый из препаратов в отдельности (больные группы В, С, D) |
2++ |
В |
|
ИГК |
Положительно влияют на симптоматику заболевания, функцию легких, качество жизни, уменьшают частоту обострений, не оказывая влияния на постепенное снижение ОФВ1, не снижают общую смертность. |
1+ |
А |
|
ИГК назначаются только в сочетании с ДДБА (больные группы C, D) или |
2++ |
B |
|
|
в составе трехкомпонентной терапии с ДДАХ или инг. ФДЭ-47 (больные группы D) |
2++ |
В |
|
|
Комбинации ИГК с ДДБД |
Комбинированная терапия ИГК и ДДБА может снижать смертность у больных с ХОБЛ (больные группы C, D). |
2++ |
В |
|
Комбинированная терапия ИГК и ДДБА повышает риск развития пневмонии, но не имеет других побочных явлений. |
1+ |
А |
|
|
Добавление к комбинации ДДБА с ИГК тиотропия бромида (ДДАХ) улучшает функцию легких, качество жизни и способно предотвратить повторные обострения у больных с высоким риском обострений (больные группы D) |
2++ |
В |
|
|
инг. ФДЭ-4 |
Рофлумиласт применяется в сочетании с ДДБД (группа С) или в составе трехкомпонентной терапии с ИГК и ДДБА (группа D). |
1+ |
A |
|
Рофлумиласт снижает частоту среднетяжелых и тяжелых обострений у пациентов с бронхитическим вариантом ХОБЛ тяжелого и крайне тяжелого течения и обострениями в анамнезе |
2++ |
В |
|
|
Метилксантины |
При ХОБЛ теофиллин оказывает умеренный бронхолитический эффект по сравнению с плацебо. |
1+ |
А |
|
Теофиллин в низких дозах уменьшает количество обострений у больных с ХОБЛ, но не увеличивает пост- бронходилатационную функцию легких |
2++ |
В |
|
|
Антиоксиданты |
Препараты, такие как ацетилцистеин (N-ацетилцистеин♠), способны проявлять антиоксидантные свойства и могут играть роль в лечении больных с повторяющимися обострениями ХОБЛ. |
2++ |
В |
|
У пациентов с ХОБЛ, не получающих ИГК, лечение карбоцистеином и ацетилцистеином (N-ацетилцистеином♠) может уменьшить число обострений |
2++ |
В |
Здесь и в последующих таблицах:
1 ХОБЛ — хроническая обструктивная болезнь легких.
2 ДДБД — длительно действующие бронходилататоры.
3 ДДАХ — длительно действующие антихолинергетики.
4 ДДБА — длительно действующие β2-агонисты.
5 ИГК — ингаляционные глюкокортикоиды.
6 ОФВ1 — объем форсированного выдоха в 1-ю секунду.
7 инг.ФДЭ-4 — ингибитор фосфодиэстеразы-4.
Характеристика лекарственных препаратов для регулярной терапии хронической обструктивной болезни легких
Бронхолитические препараты представляют основной и единственный класс лекарственных средств, рекомендуемый больным с ХОБЛ в качестве монотерапии или в комбинации с ИГК и/или инг.ФДЭ-4 независимо от принадлежности пациента к каким-либо группам больных с ХОБЛ стабильного течения (A-D) (табл. 8.32) [2, 3].
| Показания и режим дозирования | ДДБД1 | КДБД2 |
|---|---|---|
|
Больные ХОБЛ, группы, степень тяжести |
Любая степень тяжести (GOLD II, III, IV; группы В, С, D) |
ХОБЛ легкого течения (GOLD I; группа А) |
|
Режим дозирования |
Постоянная терапия |
Режим по требованию |
Примечание: 1 ДДБД — длительно действующие бронходилататоры; 2 КДБД — короткодействующие бронходилататоры.
Бронхолитические средства оказывают положительное влияние на симптомы, более выраженные в сравнении с минимальной динамикой или отсутствием изменений показателя ОФВ1, особенно у пациентов со среднетяжелым и тяжелым течением ХОБЛ. Расслабление гладких мышц, снижение динамической гиперинфляции, сопровождаемое уменьшением ОО и ОЕЛ, улучшение функции дыхательных мышц, усиление мукоцилиарного клиренса объясняют редукцию симптомов у больных с ХОБЛ. Основные механизмы ДДБД у больных с ХОБЛ отражены на рис. 8.36.
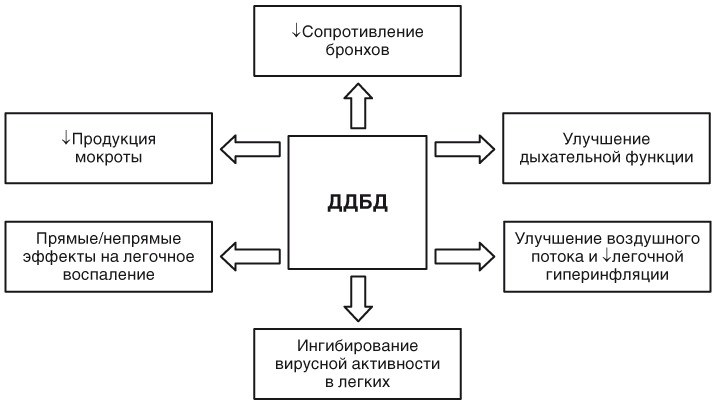
Рис. 8.36. Основные механизмы длительно действующих бронходилататоров [4]
Длительно действующие антихолинергические препараты. Среди ДДБД ведущая роль в лечении больных с ХОБЛ принадлежит ДДАХ. Наиболее важным эффектом ДДАХ у больных с ХОБЛ является блокирование действия ацетилхолина на уровне М3-рецепторов, расположенных на гладких мышцах дыхательных путей, что приводит к их расслаблению.
В терапии больных с ХОБЛ стабильного течения, согласно рекомендациям GOLD, 2015 [2] и Федеральным клиническим рекомендациям по диагностике и лечению ХОБЛ [3], ДДАХ рекомендуются в качестве препаратов 1-го ряда для монотерапии при любой тяжести ХОБЛ и входят в состав практически всех схем лекарственной комбинированной терапии (группы больных А–D по классификации GOLD, 2011).
Длительно действующие β2-агонисты. Принципом действия β2-агонистов является расслабление гладкой мускулатуры бронхов благодаря стимуляции β2-адренергических рецепторов, которые повышают уровень цАМФ и вызывают функциональный антагонизм к бронхоконстрикции. Не рекомендуется применять высокие дозы β2-агонистов короткого действия по потребности у пациентов, использующих ДДБД, так как подобная тактика не поддерживается результатами клинических исследований и может вызывать развитие побочных эффектов.
Показаниями к назначению ДДБА при стабильном течении ХОБЛ в качестве монотерапии являются только пациенты с нетяжелым течением и низким риском обострений (группы больных А, В).
Применение ДДБА для лечения больных ХОБЛ значительно расширяется в следующих случаях:
-
сочетания с ДДАХ и инг.ФДЭ-4 (группы больных В, C, D);
-
в фиксированной комбинации с ИГК (группы больных C, D);
-
в составе трехкомпонентной комбинации с ИГК и ДДАХ (больные группы D).
Комбинированная терапия длительно действующими бронходилататорами
Одновременное назначение ДДБА и ДДАХ повышает эффективность лечения, снижает риск побочных эффектов, оказывает большее влияние на ОФВ1, чем каждый из препаратов в отдельности, и расширяет возможности бронхолитической терапии у больных с ХОБЛ [5]. Доказано преимущество в виде более выраженного влияния на ОФВ1 при одновременном применении двух препаратов с различными механизмами действия и точками приложения, в частности: ДДАХ — тиотропия бромида и ДДБА — формотерола [5]. В соответствии с Федеральными клиническими рекомендациями по диагностике и лечению ХОБЛ комбинация ДДБД повышает эффективность лечения, снижает риск побочных эффектов и оказывает большее влияние на ОФВ1, чем каждый из препаратов в отдельности [3]. Применение ДДБД с различным механизмом действия существенно расширяет возможности лечения больных с ХОБЛ. Принципы выбора ДДБД при ХОБЛ изложены в табл. 8.33.
|
ДДБА |
ДДАХ |
|
|
|
|
|
+ |
|
Двойная терапия ДДАХ + ДДБА показана следующим категориям больных с ХОБЛ:
-
при впервые выявленном заболевании, с выраженными симптомами независимо от тяжести течения (с учетом показаний к назначению ИГК).
Ингаляционные глюкокортикоиды
Роль ИГК в лечении стабильной ХОБЛ ограничена специфическими показаниями, и их роль менее заметна, чем при БА. Назначение ИГК больным с ХОБЛ не приводит к такому значимому быстрому положительному клиническому эффекту, как при БА. При назначении ИГК необходимо учесть, что высокие и средние дозы ИГК у больных с ХОБЛ одинаково эффективны.
Принципиальным является положение о том, что ни один из ИГК не лицензирован для монотерапии ХОБЛ. Результаты большинства рандомизированных клинических исследований, посвященных фармакотерапии ХОБЛ и проведенных в течение последних 10 лет, свидетельствуют об уменьшении выраженности симптомов и числа обострений заболеваний, улучшении качества жизни больных с ХОБЛ при длительном применении фиксированной комбинации ИГК и ДДБА [6]. С высокой степенью доказательности установлено, что включение в схему лечения больным с тяжелым и крайне тяжелым течением и/или высоким риском обострений ХОБЛ ИГК позволяет уменьшить частоту обострений заболевания, увеличить время до развития первого обострения, повышает уровень качества жизни. Заслуживает внимания, что применение ИГК у больных со среднетяжелым и тяжелым течением (GOLD II–III) оказывает позитивное влияние на уровень ОФВ1 только в первые 6 мес, особенно у бывших курильщиков по сравнению с теми, кто продолжает курить, однако после 6 мес терапии ИГК не влияют на падение ОФВ1 [7].
Применение ИГК при тяжелом течении ХОБЛ и ДН, требующей ДКТ, приводит к снижению риска смерти от всех причин в течение 1 года на 54%. В то же время ИГК не оказывают значительного влияния на кардиоваскулярную смертность [8].
Комбинированная терапия ИГК и ДДБА может повышать риск развития пневмонии, но не имеет других побочных явлений [9–12].
Показания к назначению ИГК в сочетании с ДДБА при стабильном течении ХОБЛ зависят от ряда факторов. Так, в отличие от больных БА, когда ИГК являются основным лекарственным средством для базисной терапии, показания к применению ИГК определяются фенотипом ХОБЛ. Анализ литературных данных позволил выделить следующие показания к применению ИГК с ДДБА при ХОБЛ.
Ингаляционные ГК в качестве комбинированной терапии показаны больным с ХОБЛ тяжелого/ крайне тяжелого течения (ХОБЛ III–IV / группы С и D) с учетом следующих клинико-лабораторных и анамнестических показателей:
-
при 2 и более неинфекционных обострений в году, не требующих госпитализации, или при 1-й и более госпитализаций по поводу неинфекционного обострения;
-
больным с эозинофилией мокроты (более 3%) и/или крови (более 300 кл/мл) [13];
-
больным с ХОБЛ в сочетании с БА [2].
При назначении ИГК необходимо учитывать риск побочных эффектов, высокие суточные дозы ИГК не имеют преимуществ по сравнению со средними суточными дозами. Не следует назначать ИГК больным с ХОБЛ с ОФВ1 постдилатационным ≥50% должной величины или низким риском обострений (при I–II степени тяжести — группы А и В по GOLD, 2015).
Показания к отмене ИГК у пациентов с ХОБЛ:
-
ИГК могут быть отменены, если они были назначены не по показаниям;
-
нет общепринятых клинических рекомендаций по режиму отмены;
-
при отмене ИГК пациент должен находиться под активным наблюдением в течение года, регулярно принимая ДДБД (контроль легочной функции и клиническая оценка 1 раз в 3 мес).
Системные глюкокортикоиды
Постоянное применение системных ГК больным с ХОБЛ не показано, в первую очередь в связи с неблагоприятным отношением польза/риск, и количество исследований по оценке долговременного эффекта этого вида лечения невелико [14, 15].
Ингибитор фосфодиэстеразы-4
Основным действием ингибиторов ФДЭ-4 является подавление воспаления путем блокирования распада внутриклеточной цАМФ [16–18].
Инг.ФДЭ-4 используются только в качестве комбинированной терапии при лечении ХОБЛ. Добавление инг.ФДЭ-4 к регулярной терапии ДДБД применяется у больных с ХОБЛ с высоким риском обострений и редкими симптомами (группа больных С) и в составе трехкомпонентной лекарственной терапии с ИГК и ДДБА у больных с высоким риском обострений и частыми симптомами (группа больных D).
Схема начальной терапии ХОБЛ с учетом выраженности симптомов и риска обострений пред- ставлена в табл. 8.34 [1]*.
| Группа больного с ХОБЛ и характеристика | Рекомендуемый выбор препаратов 1-го ряда | Альтернативные препараты | Другие возможные группы препараты** |
|---|---|---|---|
|
Группа А |
1-я схема: |
1-я схема: |
|
|
Группа В |
1-я схема: |
1-я схема: |
|
|
Группа С |
1-я схема: |
1-я схема: |
|
|
Группа D |
1-я схема: |
1-я схема: |
|
* Выбор препаратов 1-го и 2-го столбца основывается на фенотипе ХОБЛ, право выбора принадлежит лечащему врачу.
** Данные препараты могут быть использованы самостоятельно или в комбинации с другими препаратами из первого или второго столбца.
В табл. 8.35 представлены схемы регулярной стартовой медикаментозной терапии в зависимости от фенотипа ХОБЛ, которая послужит ориентиром в выборе лекарственных средств в качестве регулярной терапии ХОБЛ.
| Фенотипы ХОБЛ и их характеристика | Лекарственные препараты, группы | |
|---|---|---|
|
I |
Фенотип ХОБЛ, нетяжелое течение (GOLD 1, 2 или GOLD А, В) с невыраженными симптомами |
ДДАХ; |
|
II |
Фенотип ХОБЛ, нетяжелое течение (GOLD 1, 2 или GOLD А, В) с выраженными симптомами |
ДДАХ и ДДБА; |
|
III |
Фенотип ХОБЛ, эмфизематозный, тяжелое/крайне тяжелое течение (GOLD 3, 4 или GOLD C, D) |
ДДАХ; |
|
IV |
Фенотип ХОБЛ, бронхитический, тяжелое/крайне тяжелое течение (GOLD 3, 4 или GOLD C, D) без эозинофилии мокроты (≤3%) и/или крови (≤300 кл/мл) |
ДДАХ; |
|
V |
Фенотип ХОБЛ, бронхитический, тяжелое/крайне тяжелое течение (GOLD 3, 4 или GOLD C, D) с эозинофилией мокроты (>3%) и/или крови (>300 кл/мл) |
ИГК + ДДБА; |
|
VI |
Фенотип ХОБЛ, бронхитический, тяжелое/крайне тяжелое течение (GOLD 3, 4 или GOLD C, D) с инфицированной бронхоэктазией и/или инфекционными обострениями |
ДДАХ и инг.ФДЭ-4; |
|
VII |
Фенотип сочетания БА и ХОБЛ (нетяжелое течение) |
ИГК и ДДАХ; |
|
VIII |
Фенотип сочетания БА и ХОБЛ (тяжелое/крайне тяжелое течение) |
ИГК + ДДБА и ДДАХ |
В помощь практическому врачу в табл. 8.36 представлены схемы регулярной фармакологической терапии при стабильном течении ХОБЛ.
| Группа больного с ХОБЛ | Препараты 1-го ряда* | Альтернативные препараты* | Другие возможные препараты** |
|---|---|---|---|
|
Группа А |
1-я схема |
1-я схема |
Теофиллин 300 мг 2 раза в сутки внутрь |
|
Группа В |
1-я схема |
1-я схема |
1-я схема |
|
Группа С |
1-я схема |
1-я схема |
1-я схема |
|
Группа D |
1-я схема |
1-я схема |
1-я схема |
* Каждая схема лечения имеет равнозначное значение; ** медикаменты из этой колонки могут применяться в качестве монотерапии либо в сочетании с препаратами 1-го ряда или альтернативными препаратами; # в настоящее время препараты в РФ не зарегистрированы.
Подавляющее большинство лекарственных средств, назначаемых больным с ХОБЛ независимо от тяжести течения и риска обострения болезни, — ингаляционные препараты. Считается доказанным, что ингаляционная терапия — наиболее предпочтительный метод лекарственной терапии для больных с ХОБЛ. Существенное значение для достижения эффекта имеют форма доставки и техника ингаляций у каждого индивидуума.
Ингаляционные устройства, применяемые больными с ХОБЛ в качестве способа доставки лекарственных средств, представлены ДАИ, ПИ, небулайзерами и инновационной формой доставки Респимат®.
Среди ДАИ наиболее эффективным является обеспечивающий создание экстрамелкодисперсных форм аэрозолей. Доля частиц оптимального диаметра в процентах отмеренной дозы, создаваемая экстрамелкодисперсным ДАИ, составляет 37–55%, а ингаляция обычным ДАИ — до 27% [19].
Ингаляторы, содержащие препарат в виде сухой пудры, — ПИ, активируются вдохом больного: Тубухалер®, Дискхалер®, Аэролайзер®, Мультидиск®, Хандихалер®, Изихейлер® и более современные Бризхалер®, Эллипта®, Дженуэйр®. Эффективность ПИ зависит от скорости инспираторного потока, при которой они используются. Чем меньше разница между минимальной и оптимальной пиковой скоростью вдоха, тем меньше вариабельность доставленной дозы. Минимальные скорости инспираторного воздушного потока для различных ПИ представлены в табл. 8.37 [20].
| Наименование ПИ (представлены в алфавитном порядке) | Минимальные скорости инспираторного воздушного потока, л/мин |
|---|---|
|
Аэролайзер |
Минимальная — более 60 |
|
Дженуэйр |
Минимальная — 30 |
|
Дискус |
Минимальная — 30 |
|
Изихейлер |
Минимальная — 28 |
|
Турбухалер |
Минимальная — 30 |
|
Хандихалер |
Минимальная — 30 |
Кроме того, эффективность ингаляционных препаратов, помимо скорости инспираторного потока, зависит от внутреннего сопротивления ингалятора. Современные ПИ имеют низкое внутреннее сопротивление, что позволяет при пользовании ими выполнить ингаляцию даже пациентам со значительно сниженной функцией легких.
Многие препараты доступны в виде растворов для небулайзера, и у пациентов со значительной гиперинфляцией и соответственно с очень низкой скоростью потока на вдохе небулайзерная терапия теоретически может иметь преимущества. Если отдается предпочтение небулайзеру, то больной должен быть обеспечен необходимыми инструкциями по его использованию. Небулайзерная терапия лекарственными средствами проводится больным с тяжелым и крайне тяжелым течением заболевания. В 2012 г. в России зарегистрировано ингаляционное устройство Респимат®, представляющее инновационную форму доставки лекарственных средств. Особенностью ингалятора Респимат является способность образовывать медленное скоростное облако аэрозоля, что обеспечивает высокую респирабельную фракцию тиотропиума в нижние дыхательные пути (до 55%) и минимальную ротоглоточную депозицию [21].
Другие методы лечения
Так называемые другие, но не менее важные, а в ряде случаев жизнеспасающие методы лечения включают:
-
длительную кислородотерапию;
-
вентиляционную поддержку;
-
хирургическое лечение.
ДКТ. Одним из наиболее тяжелых осложнений ХОБЛ является ХДН. Главным признаком ХДН служит развитие гипоксемии, т.е. снижение содержания кислорода в артериальной крови. Коррекция гипоксемии с помощью кислорода — наиболее патофизиологически обоснованный метод терапии тяжелой ДН. Использование кислорода у больных с хронической гипоксемией должно быть постоянным, длительным и, как правило, проводиться в домашних условиях, поэтому такая форма терапии называется «длительная кислородотерапия». ДКТ — единственный метод лечения, способный снизить летальность больных с ХОБЛ и предотвратить развитие ОДН, являющейся основной причиной смерти больных с ХОБЛ.
Показания к ДКТ при ХОБЛ представлены в табл. 8.38.
| Показания | PaO2, мм рт.ст. | SpO2, % | Показания |
|---|---|---|---|
|
Абсолютные |
≤55 |
≤88 |
Нет |
|
Относительные (при наличии особых условий) |
55–59 |
89 |
Легочное сердце, отеки, полицитемия (гематокрит >55%) |
|
Нет показаний (за исключением особых условий) |
≥60 |
≥90 |
Десатурация при нагрузке. |
Целью оксигенотерапии является повышение PaO2 не менее чем до 60 мм рт.ст. в покое и SpO2 выше 90%. У больных с ХОБЛ с ХДН рекомендуется поддержание PaO2 в пределах 60–65 мм рт.ст. и SpO2 в пределах 90–92%. ДКТ не показана больным с умеренной гипоксемией (PaO2 >60 мм рт.ст. и/или SpO2 выше 90%) [22].
Параметры газообмена, на которых основываются показания к ДКТ, должны оцениваться только во время стабильного состояния больных, т.е. через 3–4 нед после обострения ХОБЛ, так как именно такое время требуется для восстановления газообмена и кислородного транспорта после периода ОДН. При проведении ДКТ необходимо проведение пульсоксиметрии, а также двукратное исследование КОС в течение 3 нед [23].
Что касается режимов назначения кислородотерапии, то большинству больных с ХОБЛ достаточно потока O2 1–2 л/мин, хотя, конечно, у наиболее тяжелых больных поток может быть увеличен и до 4–5 л/мин. Оптимальным режимом считается ДКТ от 15 до 20 ч/сут. ДКТ увеличивает выживаемость больных с ХДН. Максимальные перерывы между сеансами O2-терапии не должны превышать 2 ч подряд.
Благоприятные эффекты ДКТ не были получены у больных, продолжающих курить и имеющих повышенный уровень карбоксигемоглобина. В ночное время, при физической нагрузке и при воздушных перелетах пациенты должны увеличивать поток кислорода в среднем на 1 л/мин по сравнению с оптимальным дневным потоком. Алгоритм ДКТ у больных с ХОБЛ представлен на рис. 8.37.
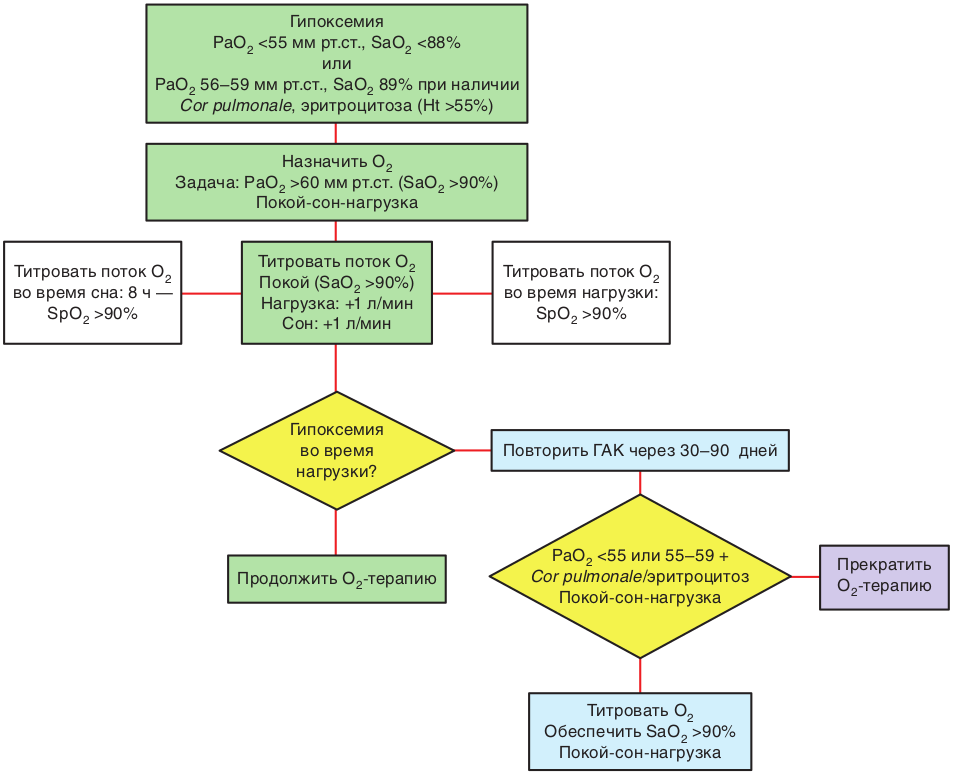
Рис. 8.37. Алгоритм длительной кислородотерапии
Длительная вентиляционная поддержка — метод долговременной респираторной поддержки больных со стабильным течением ХДН и не нуждающихся в интенсивной терапии.
Клиническими показаниями к длительной домашней вентиляции легких являются [24]:
-
инвалидизирующая одышка, слабость, утренние головные боли;
-
расстройства сна и изменения личности;
-
легочная гипертензия и легочное сердце, не поддающееся консервативной терапии.
Функциональные показания к длительной домашней вентиляции легких:
-
PaCO2 >55 мм рт.ст.,
или -
PaCO2 в пределах 50–54 мм рт.ст. в сочетании с ночной десатурацией (SpO2 <88% продолжительностью более 5 мин во время проведения кислородотерапии с потоком более 2 л/мин),
или -
PaCO2 50–54 мм рт.ст. в сочетании с частыми эпизодами госпитализации больного по поводу гиперкапнической ДН (более 2 эпизодов в течение 12 мес).
Параметры вентиляции подбираются в условиях стационара. Масочная НВЛ является основным методом длительной домашней вентиляции легких и обеспечивает снижение числа инфекционных и механических осложнений респираторной поддержки.
Применение масочной НВЛ у больных с ХОБЛ и тяжелой ДН снижает пребывание больных в стационаре, приводит к повышению толерантности к физическим нагрузкам, улучшает качество сна, субъективное улучшение самочувствия больных, снижение PaCO2. Длительная домашняя вентиляция легких считается более предпочтительной для лечения больных с ХОБЛ с гиперкапнической ДН.
Хирургическое лечение. Буллэктомия приводит к снижению одышки и улучшению легочной функции легких у больных с ХОБЛ. Оперативная коррекция легочного объема остается паллиативной хирургической процедурой с неподтвержденной эффективностью. Трансплантация легкого улучшает качество жизни и функциональные показатели у тщательно отобранных больных с очень тяжелым течением ХОБЛ. Критериями отбора к хирургическому лечению считаются ОФВ1 <25% должной величины, PaO2 <55 мм рт.ст., PaCO2 >50 мм рт.ст. при дыхании комнатным воздухом и легочная гипертензия (Рра >40 мм рт.ст).
Прогноз ХОБЛ во многом зависит от отношения пациента к своей болезни. Для облегчения состояния многие больные вынуждены до конца жизни пользоваться кислородным концентратором и принимать лекарственные средства в постепенно возрастающих дозах, а также использовать дополнительные средства в период обострений.
Терапия обострения хронической обструктивной болезни легких
Терапия обострения ХОБЛ во многом определяется его тяжестью. Обычно тяжесть обострения соответствует выраженности клинических проявлений заболевания. Так, у пациентов с легким или среднетяжелым течением ХОБЛ (GOLD I–II стадии) обострение, как правило, характеризуется усилением одышки, кашля и увеличением объема мокроты, что позволяет вести больных в амбулаторных условиях. Напротив, у пациентов с тяжелым течением ХОБЛ (GOLD III–IV стадии) обострение сопровождается прогрессированием ХДН, вплоть до развития ОДН.
Факторами риска развития обострений являются возраст пациента старше 65 лет, сопутствующие ССЗ, а также частота и тяжесть обострений в предшествующий год.
Наиболее частыми причинами обострения оказываются респираторные инфекции верхних и нижних дыхательных путей (вирусные или бактериальные). В возникновении обострений ХОБЛ играет роль и воздействие неинфекционных факторов. В первую очередь — вредные факторы окружающей среды (NO2, SO2, озон), ДКТ, неэффективная легочная реанимация, ТЭЛА, развитие пневмоторакса, а также дисфункция ЛЖ (СН). Примерно в 1/3 случаев причина тяжелых обострений ХОБЛ может быть не установлена. Повышение числа обострений ХОБЛ в холодное время года часто связано с повышением распространенности респираторных вирусных инфекций в зимние месяцы и чувствительности к ним эпителия верхних дыхательных путей.
Исходя из положения, что все обострения с клинической точки зрения следует рассматривать как фактор прогрессирования ХОБЛ, основной целью лечения ХОБЛ является предупреждение обострений заболевания. Лечебные мероприятия, которые могут уменьшить количество обострений и госпитализаций:
-
отказ от курения;
-
вакцинация против гриппа и пневмококковой инфекции;
-
осведомленность пациента о проводимой терапии, в том числе о технике выполнения ингаляций;
-
терапия адекватная тяжести течения ХОБЛ с учетом риска последующих обострений.
Цель лечения обострений ХОБЛ — минимизация воздействия текущего обострения и предотвращение развития обострений в будущем.
Медикаментозное и немедикаментозное лечение обострений ХОБЛ
Принципы медикаментозной терапии обострения ХОБЛ
-
КДБД:
-
увеличение дозы и/или частоты приема применяемого бронходилататора (КДБА, фиксированная комбинация КДБА и КДАХ);
-
при монотерапии КДБА добавляются КДАХ до улучшения симптомов;
-
предпочтение отдается комбинированным КДБД.
-
-
ГК:
-
30–40 мг/сут преднизолона внутрь или другого системного ГК в дозе, эквивалентной преднизолону, или небулизированный будесонид 2–4 мг/сут в течение 5 дней.
-
-
Антибиотики (при I и II типе обострения по N. Anthonisen) в течение
5–7 сут: β-лактамы, макролиды, β-лактам/ингибитор β-лактамаз, респираторные фторхинолоны.
Перечень групп лекарственных препаратов и немедикаментозных средств, применяемых у больных с различной тяжестью обострения ХОБЛ, в соответствии с уровнями доказательности представлены в табл. 8.39.
| Степень рекомендаций | Уровень доказательности | Лекарственные препараты и немедикаментозные средства |
|---|---|---|
|
А В В |
1+++ 2++ 2++ |
Бронходилататоры [2, 5]:
|
|
В С В |
2++ 2+ 2++ |
ГК:
|
|
В |
2++ |
Антибиотики (показания и схемы применения представлены в табл. 8.40 и на рис. 8.38) [29–31] |
|
С |
2+ |
Мукоактивные препараты [ацетилцистеин (N-ацетилцистеин♠), карбоцистеин, эрдостеин и другие препараты] [32] |
|
В |
2++ |
Кислородотерапия [33] |
|
А |
1++ |
НВЛ [34, 35] |
|
В |
2++ |
ИВЛ [3] |
КДБД относятся к лекарственным средствам, которые применяются независимо от характеристики обострения, имеющие наивысшую степень доказательности их эффективности. Перечень КДБД и их характеристика представлена в табл. 8.40.
|
Препарат, международное непатентованное наименование |
Разовая лечебная доза, мг |
Пик действия, мин |
Продолжительность действия, ч |
|
|
дозированный ингалятор |
небулайзер |
|||
|
Сальбутамол |
0,1–0,2 |
2,5–5,0 |
30–60 |
4–6 |
|
Фенотерол |
0,1–0,2 |
0,5–1,0 |
30 |
4–6 |
|
Ипратропия бромид |
0,02–0,08 |
0,50 |
45 |
6–8 |
|
Ипратропия бромид + фенотерол |
0,2/0,50–0,4/1,0 |
1,0/0,5 |
30 |
6 |
|
Ипратропия бромид + сальбутамол |
– |
2,5/ 0,5 |
30 |
6 |
Интенсификация бронходилатирующей терапии не всегда дает ощутимый лечебный эффект и улучшает бронхиальную проходимость при обострении ХОБЛ. Синдром фиксированной бронхиальной обструкции и гиперинфляция, характерные для больных с ХОБЛ, являются причиной менее выраженной эффективности бронхолитической терапии при обострении ХОБЛ по сравнению с эффективностью бронходилататоров у больных БА [37]. Во всех случаях обострения ХОБЛ, независимо от тяжести обострения и причин, его вызвавших, назначаются, если не применялись ранее, ингаляционные бронхолитические лекарственные средства или увеличивается их доза и/или кратность приема [3].
В отличие от КДБД, которые применяются всегда при обострении ХОБЛ, антибиотики и ГК назначаются в соответствии с конкретными показаниями [2, 3].
ИГК, в отличие от системных ГК, оказывают более быстрый клинический эффект за счет «прямого» действия на слизистую оболочку бронхов, а именно:
-
сосудосуживающий эффект и снижение бронхиального кровотока;
-
уменьшение экссудации плазмы и продукции мокроты в дыхательных путях.
У некоторых пациентов с ХОБЛ частота обострений очень высока, и эти пациенты нуждаются в высоких и повторных дозах глюкокортикоидов [38]. Установлено, что короткие, но частые курсы терапии системных ГК приводят к развитию тяжелых нежелательных реакций. В отличие от системных ГК, небулизированные ГК проявляют высокую эффективность за счет выраженного местного действия в сочетании с минимальными системными эффектами.
Одной из наиболее частых причин обострений ХОБЛ является бактериальная инфекция. Продолжительность АБТ больных, переносящих обострение ХОБЛ, составляет, как правило, 5–7 дней.
Определенным ориентиром в выборе антибиотиков является тяжесть бронхиальной обструкции, что в значительной мере связано с характером микробной колонизации. Так, при ОФВ1 ≥50% чаще причиной обострения являются: H. influenzae, M. сatarrhalis и S. рneumoniae с возможной резистентностью к β-лактамам. При ОФВ1 <50% к указанным выше микроорганизмам присоединяется грамотрицательная флора (Klebsiella pneumoniae и др.), часто развивается резистентность к β-лактамам. При постоянной продукции гнойной мокроты возрастает вероятность, помимо вышеуказанных агентов, участия в воспалении Enterobacteriaceae и P. аerogenosa.
Показания к АБТ при обострении ХОБЛ в зависимости от типа обострения по N. Anthonisen (табл. 8.41) [34].
| Показание | Степень рекомендаций | Уровень доказательности |
|---|---|---|
|
Обострение 1-го типа: гнойная мокрота, увеличение объема мокроты, нарастание одышки |
В |
2++ |
|
Обострение 2-го типа: гнойная мокрота в сочетании с одним из основных признаков — увеличение объема мокроты или нарастание одышки |
В |
2++ |
|
Тяжелое обострение с потребностью ИВЛ или НВЛ |
D |
3 |
|
Уровень С-реактивного белка ≥10–15 мг/л [20] |
С |
2+ |
|
Антибактериальная терапия (АБТ), как правило, не рекомендуются при обострении 2-го типа при отсутствии гнойной мокроты |
А |
2++ |
Большое влияние на эффективность АБТ оказывает резистентность микроорганизмов к назначаемым антибиотикам. Выделяют так называемые модифицирующие факторы, т.е. факторы риска формирования резистентности микроорганизмов:
-
для пневмококков — возраст старше 65 лет, терапия β-лактамами в течение последних 3 мес, алкоголизм, иммуносупрессия (включая терапию системными ГК), наличие сердечно-сосудистых или нескольких других сопутствующих заболеваний, частые обострения (≥2 в год);
-
для грамотрицательных энтеробактерий — проживание в доме престарелых, сопутствующие сердечно-сосудистые и легочные заболевания, наличие нескольких сопутствующих заболеваний, недавняя антибактериальная терапия;
-
для P. aeruginosa — структурные заболевания легких (бронхоэктазия), терапия ГК (более 10 мг преднизолона в течение последних 2 нед), частые курсы антибиотиков (4 и более в течение последнего года), выделение P. aeruginosa в предыдущие обострения, колонизация P. aeruginosa.
Схемы антибиотикотерапии у больных с инфекционным обострением ХОБЛ представлены в табл. 8.42.
| Вид обострений | Показатель ОФВ1, % должного значения | Наиболее частые патогенные микроорганизмы | Наименование антибиотиков (МНН) |
|---|---|---|---|
|
ХОБЛ легкого, среднетяжелого течения, без факторов риска обострений |
>50 |
H. influenzae, |
Амоксициллин, |
|
ХОБЛ легкого, среднетяжелого течения, с факторами риска обострения |
>50 |
H. influenzae, PRSP |
Амоксициллин + клавулановая кислота; левофлоксацин, моксифлоксацин |
|
ХОБЛ тяжелого течения |
30–50 |
H. nfluenzae, |
|
|
ХОБЛ крайне тяжелого течения |
<30 |
H. influenzae, |
Ципрофлоксацин и другие антибиотики с антисинегнойной активностью |
PRSP — пенициллин-резистентные Streptococcus pneumoniae.
* Предикторы инфекции P. aeruginosa:
-
частые курсы антибиотиков (>4 за последний год);
-
ОФВ1 <30%;
-
выделение P. aeruginosa в предыдущие обострения, колонизация P. aeruginosa;
-
частые курсы системных ГК (>10 мг преднизолона в последние 2 нед);
-
наличие БЭ.
Представляем алгоритм лечебно-диагностических мероприятий, в зависимости от тяжести обострения ХОБЛ (рис. 8.38).
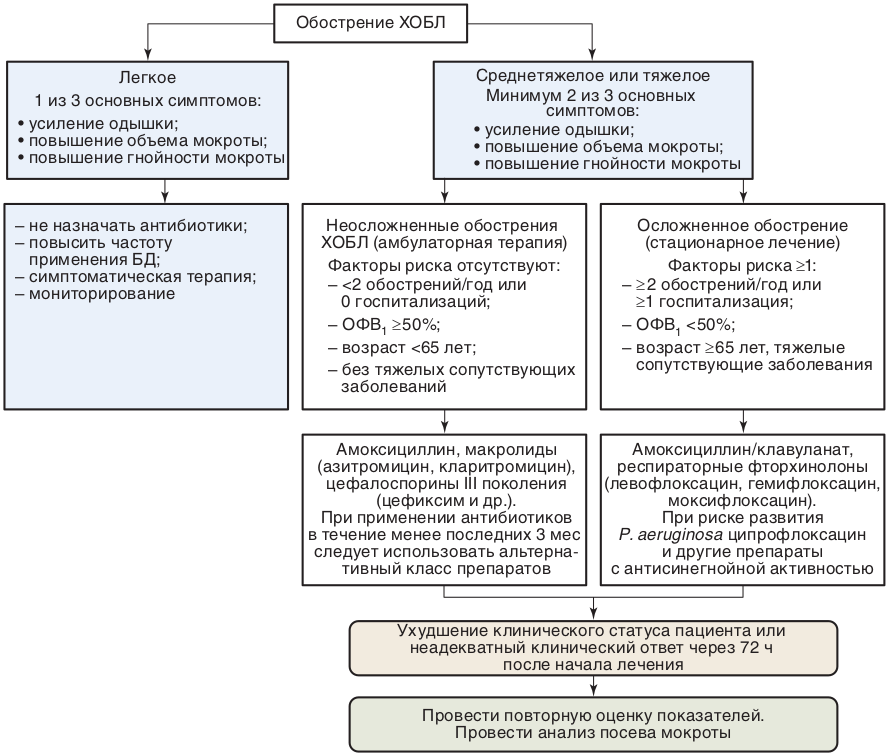
Рис. 8.38. Алгоритм лечебно-диагностических мероприятий в зависимости от тяжести обострения хронической обструктивной болезни легких
Кислородотерапия
Целью кислородотерапии является достижение PaO2 в пределах 60–65 мм рт.ст. и/или SpO2 >90– 93% (в норме PaO2 80–100 мм рт.ст., SpO2 ≥95%) [39]. При ОДН у больных с ХОБЛ для доставки O2 используются носовые канюли или маска Вентури. При назначении O2 через канюли большинству больных достаточно потока O2 1–2 л/мин, причем в ночные часы поток кислорода увеличивается на 1 л/мин. После назначения кислородотерапии в течение ближайших 30–60 мин рекомендовано проведение газового анализа артериальной крови для контроля показателей PaCO2 и рН или, по крайней мере, определение SpO2.
Показания проведения респираторной поддержки (НВЛ и ИВЛ) по поводу ОДН при обострении ХОБЛ осуществляются врачом-реаниматологом в отделении реанимации и интенсивной терапии или специализированной палате интенсивного наблюдения, желательно совместно с пульмонологом.
Неинвазивная вентиляция легких
Показания и противопоказания для проведения НВЛ представлены в табл. 8.43 [40, 41].
| Показатели | Характеристика |
|---|---|
|
Симптомы и признаки ОДН |
|
|
Признаки нарушения газообмена |
|
|
Критерии исключения для НВЛ при ОДН |
|
НВЛ является единственно доказанным методом терапии, способным снизить летальность у больных с ХОБЛ с ОДН.
Инвазивная респираторная поддержка
ИВЛ показана пациентам ХОБЛ с ОДН, у которых медикаментозная или другая консервативная терапия, в том числе НВЛ, не приводит к дальнейшему улучшению состояния. Показания к проведению вентиляции должны учитывать не только отсутствие эффекта от консервативных методов терапии, степень тяжести функциональных показателей, но и быстроту их развития и потенциальную обратимость процесса, вызвавшего ОДН (табл. 8.44) [42].
| Показатели | Характеристика |
|---|---|
|
Абсолютные показания |
|
|
Относительные показания |
|
Как правило, при назначении респираторной поддержки проводится комплексная клиническая и функциональная оценка статуса больного. Отлучение от ИВЛ должно начинаться как можно раньше у больных с ХОБЛ, так как каждый дополнительный день инвазивной респираторной поддержки значительно повышает риск развития осложнений ИВЛ, особенно таких как вентилятор-ассоциированная пневмония.
В помощь практическому врачу ниже приводим схемы лечения и показания к госпитализации больных с обострением ХОБЛ.
Лечение больных с обострением ХОБЛ в амбулаторных условиях
-
Образование больных. Проверить технику применения ингаляторов.
-
Применение КДБА и/или КДАХ или их комбинации с помощью спейсера 2–4 дозы либо небулайзера 2 мл «по требованию» 3–4 раза в сутки в течение 5–7 дней.
-
Глюкокортикоиды:
-
преднизолон 30–40 мг/сут внутрь или небулизированный будесонид 2–4 мг/сут в течение 5 дней.
-
-
Антибиотики в соответствии с критериями обострения ХОБЛ по N. Anthonisen для больных с легким или среднетяжелым неосложненным обострением и ОФВ1 ≥50% назначаются внутрь (один из ниже перечисленных):
-
амоксициллин 500 мг 3 раза в сутки — до 7 дней;
-
азитромицин 500 мг 1 раз в сутки 3 дня, кларитромицин 500 мг 2 раза в сутки или кларитромицин СР 1000 мг 1 раз в сутки — 7–10 дней;
-
цефиксим 400 мг 1 раз в сутки — до 7 дней.
-
При отсутствии эффекта от первоначально назначенной АБТ (гнойная мокрота, одышка, фебрильная температура тела) в течение 3 сут:
-
амоксициллин/клавулановая кислота 1000 мг 2 раза в сутки — 7 дней
или -
левофлоксацин 500 мг 1 раз в день — 7 дней;
-
моксифлоксацин 400 мг 1 раз в день — 5 дней.
Показания для госпитализации больных с обострением ХОБЛ:
-
с высоким риском и тяжелыми сопутствующими заболеваниями (пневмония, аритмия, СН, СД, почечная и/или печеночная недостаточность);
-
резистентность к ранее проводимой амбулаторной терапии:
-
усиление одышки;
-
нарушение сна из-за усиления симптомов;
-
гипоксемия (SpO2 <90%);
-
гиперкапния (PaCO2 >45 мм рт.ст.);
-
нарушение сознания;
-
невозможность пациентом обслуживать себя;
-
неуточненный диагноз.
Лечение госпитализированных больных с обострением ХОБЛ
-
Применение КДБА и/или КДАХ либо их комбинации с помощью спейсера 2–4 дозы либо небулайзера 2 мл «по требованию» 3–4 раза в сутки в течение 7–10 дней.
-
Малопоточная кислородотерапия 1–2 л/мин, если SpO2 <90%, и/или PaO2 <60 мм рт.ст., и/или PaCO2 >45 мм рт.ст.
-
Глюкокортикоиды:
-
преднизолон 30–40 мг/сут внутрь или небулизированный будесонид 2–4 мг/сут в течение 5 дней;
-
при невозможности приема ГК внутрь назначается эквивалентная доза ГК внутривенно.
-
-
Антибиотики в соответствии с рекомендациями по N. Anthonisen для больных с осложненным обострением ХОБЛ и ОФВ1 <50%, назначаемые по принципу ступенчатой терапии, один из перечисленных ниже:
-
амоксициллин/клавуланат 1,2 г 3 раза в сутки внутривенно и 1000 мг 2 раза в сутки внутрь;
-
левофлоксацин 500 мг 1 раз в сутки или моксифлоксацин 400 мг 1 раз в сутки.
-
При подозрении на Pseudomonas spp. и/или другие Enterobactereaces spp. рассматривается вопрос о назначении комбинированной АБТ с активностью против Pseudomonas spp.:
-
ципрофлоксацин 400 мг 2 раза в сутки внутривенно и 500–750 мг 2 раза в сутки внутрь
или -
цефтазидим 2,0 г 3 раза в сутки внутривенно и другие антибиотики с активностью против Pseudomonas spp.
Показания для лечения больных в отделении реанимации и интенсивной терапии:
-
угроза развития ОДН или ее наличие;
-
полиорганная дисфункция (шок, почечная, печеночная недостаточность, нарушение сознания);
-
гемодинамические нарушения;
-
прогрессирующее снижение PaO2 <55 мм рт.ст., SpO2 <88% и/или повышение PaCO2 >45 мм рт. ст., несмотря на оксигенотерапию.
Критерии возможной выписки из стационара при обострении ХОБЛ:
-
потребность в КДБА не более чем через 4–6 ч;
-
стабильное состояние больного в течение последних 24 ч;
-
стабильные показатели газов крови или SpO2 в последние 24 ч;
-
пациент способен передвигаться в пределах палаты, самостоятельно принимать пищу и спать без частых приступов одышки;
-
пациент и члены семьи полностью понимают необходимые режимы терапии;
-
наличие кислородного концентратора;
-
при выписке больного из отделения реанимации и интенсивной терапии домой больному обеспечены необходимые условия домашнего наблюдения и ухода.
Список литературы
См.