Time to Read:
About 4 minutes
This information explains how to use lidocaine (LY-doh-kane) in your nebulizer machine to help relieve your cough. Lidocaine is a local anesthetic (medication that numbs an area of your body).
Nebulized 2% preservative-free lidocaine HCl solution may help manage your cough when other medications don’t help. Follow your healthcare provider’s instructions closely when using nebulized lidocaine.
Your healthcare provider will tell you to use nebulized albuterol (al-BYOO-ter-ahl) before using nebulized lidocaine. Don’t use any other medications before or with nebulized lidocaine unless your healthcare provider tells you to.
Back to top
Getting Your Supplies
Your healthcare provider will give you a prescription for 2% preservative-free lidocaine HCl solution, sterile syringes, and blunt needles. Pick up these supplies from the pharmacy at Memorial Sloan Kettering (MSK).
Store the lidocaine solution at room temperature away from sunlight. Room temperature is 68 °F to 77 °F (20 °C to 25 °C).
Back to top
Instructions
-
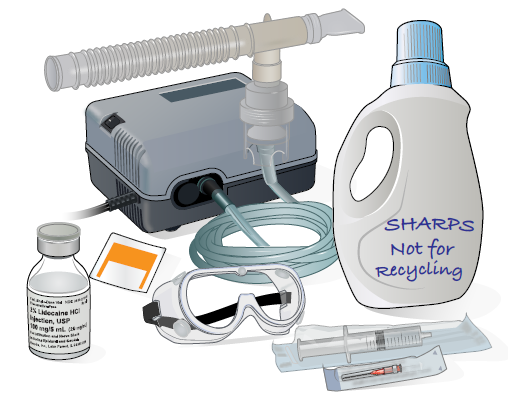
Gather your supplies (see Figure 1). Put them on a clean, flat surface, such as your kitchen table. You’ll need:
- A 5 milliliter (mL) vial of 2% preservative-free lidocaine HCl solution.
- An alcohol wipe.
- A sterile syringe.
- A blunt needle.
- An empty plastic container with a screw-top lid, such as a laundry detergent bottle. Label it “Home Sharps – Not for Recycling.” You’ll put the used needle and syringe in this container. For more information, read the resource How to Store and Get Rid of Your Home Medical Sharps.
- Your nebulizer.
- Eye goggles that seal to your face, such as swimming or safety goggles.
Figure 1. Your supplies
-
Make sure the lidocaine solution is safe to use.
- Compare the name and strength on the medication’s label to the name and strength on your prescription. If they’re different, don’t use the medication.
- Check the expiration date on the medication’s label. If the expiration date has passed, don’t use the medication.
-
Look at the medication inside the vial. It should be a clear, colorless liquid with no solid particles (pieces). Don’t use the medication if:
- The liquid is cloudy.
- The liquid has any color.
- There’s anything solid in the liquid.
- The vial is leaking.
If you can’t use the medication for any reason, call your healthcare provider. They may need to refill your prescription.
- Set up your nebulizer. Follow the instructions in the video Using Your Jet Nebulizer.
-
Clean your hands.
- If you’re washing your hands with soap and water, wet your hands with warm water and apply soap. Rub your hands together for at least 20 seconds, then rinse. Dry your hands with a paper towel. Use that same towel to turn off the faucet.
- If you’re using an alcohol-based hand sanitizer, be sure to cover all parts of your hands with it. Rub your hands together until they’re dry.
-
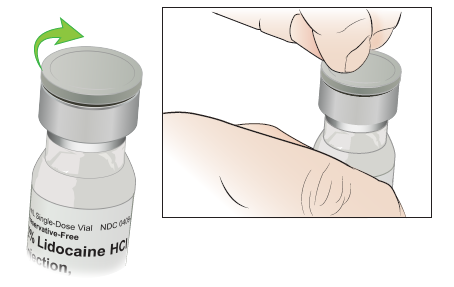
Take the cap off the vial (see Figure 2). You’ll see a rubber stopper underneath.
Figure 2. Take the cap off the vial
-
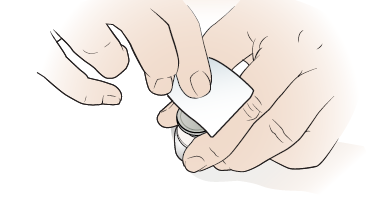
Clean the top of the vial with an alcohol wipe for 15 to 30 seconds (see Figure 3). Let it dry.
Figure 3. Clean the top of the vial
- Take the needle and syringe out of their packaging. Screw the needle onto the syringe. Take the cover off the needle and throw it away.
- Put the needle into the middle of the rubber stopper. Make sure the needle tip is in the liquid.
-
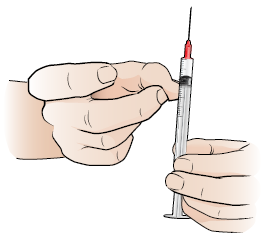
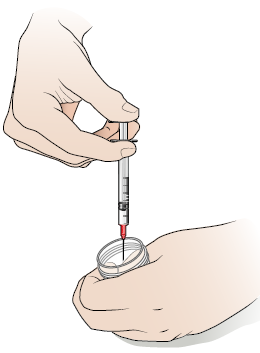
Gently pull the plunger up to draw the medication into the syringe (see Figure 4). Draw up all the medication in the vial.
Figure 4. Draw the lidocaine solution into the syringe
- Once all the medication is in the syringe, pull the needle straight up out of the vial.
-
Check the syringe for air bubbles. If you see any:
- Hold the syringe with the needle pointing up.
- Gently tap the side of the syringe with your fingers until the air bubbles rise to the top near the needle (see Figure 5).
Figure 5. Tap the side of the syringe
- Slowly push the plunger up to push the air bubbles out of the syringe. Be careful not to push out any medication.
-
Squirt the medication from the syringe into the small nebulizer cup (see Figure 6). Don’t put any other medication in the cup with the lidocaine solution. Put the needle, syringe, and vial into your plastic sharps container.
Figure 6. Squirt the medication into the nebulizer cup
-
Attach the cap to your nebulizer. Use your nebulizer following the instructions in the video Using Your Jet Nebulizer.
- It’s best to wear eye goggles when you use nebulized lidocaine. The goggles will keep the mist from getting in your eyes.
Keep the plastic container with your used needles in a safe place. Follow the instructions in the resource How to Store and Get Rid of Your Home Medical Sharps.
Back to top
After Using Nebulized Lidocaine
Nebulized lidocaine can make your lips, tongue, mouth, and throat numb. To lower your risk of choking or biting your tongue:
- Don’t eat or drink for at least 1 hour after using nebulized lidocaine. This includes gum and hard candies. You can start eating and drinking again once the numbness has worn off and you can swallow as usual.
- Sit upright for at least 1 hour after using nebulized lidocaine. You can lie down once the numbness has worn off and you can swallow as usual.
It’s normal to have a bitter taste in your mouth after using nebulized lidocaine.
Back to top
Things to Do While You’re Using Nebulized Lidocaine
Tell your healthcare providers you use nebulized 2% lidocaine HCl solution. This includes your doctors, nurses, pharmacists, and dentists.
Medications like lidocaine can cause a blood problem called methemoglobinemia (meth-EME-moh-gloh-bih-NEE-mee-uh). Your risk of getting methemoglobinemia may be higher if you have glucose-6-phosphate dehydrogenase (G6PD) deficiency, heart problems, or lung problems.
Tell your healthcare provider if you’ve ever had methemoglobinemia.
Back to top
When to Call Your Healthcare Provider
Call your healthcare provider if:
- You have more trouble breathing than usual
- You have chest pain or pressure
- Your heartbeat is irregular, faster, or slower than usual
- You have trouble swallowing or speaking
-
You have any signs of an allergic reaction, such as:
- A rash, hives (itchy, raised bumps on your skin), or itching
- Red, swollen, blistered, or peeling skin
- Wheezing
- Tightness in your chest or throat
- An unusually hoarse (low, raspy) voice
- Swelling in your mouth, face, lips, tongue, or throat
-
You have any signs of a lidocaine overdose, such as:
- Numbness or tingling around or in your mouth that doesn’t get better
- Mental status changes, such as confusion, anxiety, irritability, or agitation
- Tinnitus (ringing in your ears)
- Muscle twitching and seizures
- Breathing more slowly than usual
- Nausea (feeling like you’re going to throw up) or vomiting (throwing up)
- Blue lips and fingers
- Higher or lower blood pressure than usual
- Feeling very sleepy
-
You have signs of methemoglobinemia, such as:
- Blue or gray lips, nails, or skin
- Seizures
- Feeling very dizzy or passing out
- A very bad headache
- Fatigue (feeling very tired or having less energy than usual)
If you have any questions, contact the healthcare provider who prescribed this medication for you. If you’re a patient at MSK and you need to reach a provider after , during the weekend, or on a holiday, call 212-639-2000.
Back to top
В настоящее время к оптимальной стратегии лечения хронического кашля относят комбинированный подход. Он состоит из следующих этапов:
- выявление и контроль факторов, вызывающих кашлевой синдром (эозинофильное воспаление, гастроэзофагеальный рефлюкс, постназальный затек, психогенные расстройства и др.);
- применение антитуссивных лекарственных препаратов;
- немедикаментозная терапия.
Ясно, что лечение упорного, изнуряющего хронического кашля невозможно без выявления его причины. Необходимы педантичная оценка кашлевого синдрома, тщательный сбор анамнеза, традиционный объективный осмотр пациента и умелая аускультация легких. Обязательно рентгенологическое исследование грудной клетки. Врач должен сам решить, требуется ли проведение дополнительных исследований, таких как бронхоскопия и 24-х часовая pH-метрия, и консультаций отоларинголога и других специалистов.
Установление возможной причины кашлевого синдрома позволяет проводить целенаправленную этиологическую терапию. При неустановленном диагнозе говорят об идиопатическом “необъяснимом кашле” и проводят эмпирическое лечение.
Следует подчеркнуть, что антибиотики, бронхолитики, отхаркивающие средства не относятся к противокашлевым препаратам. Антибиотики используются в тех случаях, когда кашель обусловлен бактериальной инфекцией, характеризующейся гнойной мокротой (гнойные бронхит и синусит, бронхоэктазы, обострение ХОБЛ). B2-адренергические препараты могут улучшать мукоцилиарный клиренс, но не облегчают кашель.
 |
|
Табл. 1. Лекарственные препараты с доказанным или возможным противокашлевым эффектом *Не все вещества доступны во всех странах |
 |
| Рис.1. Пути кашлевого рефлекса и точки терапевтического воздействия. |
Лекарственные средства, оказывающие прямое противокашлевое действие («antitussive») разделяются на препараты центрального (наркотические и ненаркотические) и периферического действия, которые используются для лечения острого, подострого и хронического кашля (см. табл. 1). К наркотическим противокашлевым препаратам центрального действия относят морфиноподобные соединения (алкалоиды опиума фенантренового ряда): кодеин и близкие к морфину соединения (гидрокодона фосфат и др.). Популярным ненаркотическим противокашлевым препаратом является декстрометорфана гидробромид, который воздействует непосредственно на кашлевой центр, снижая его порог чувствительности. Эффективность препарата доказана при изучении объективных параметров с помощью акустических мониторов у больных с острым кашлем.
Преноксдиазин и леводропропизин – противокашлевые препараты периферического действия. Они подавляют высвобождение нейропептидов (субстанция P и др.), гистамина, оказывают местноанестезирующее влияние на слизистую оболочку дыхательных путей, обладают бронхолитическими и противовоспалительными свойствами.
Ренгалин – это комплексный препарат, который оказывает влияние на различные патогенетические звенья кашлевого рефлекса, модифицируя активность лиганд-рецепторного взаимодействия регуляторов с соответствующими рецепторами. Релиз-активные (РА) антитела к брадикинину связываются с рецепторами брадикинина, РА антитела к гистамину – с гистаминовыми рецепторами, РА антитела к морфину – с опиатными рецепторами. Присутствие в составе Ренгалина данных компонентов обусловлено патофизиологической ролью брадикинининовых, гистаминовых и опиатных рецепторов в развитии кашля.
Влияние Ренгалина на эти рецепторы позволяет избирательно снижать возбудимость кашлевого центра продолговатого мозга, понижать порог возбуждения ирритантных рецепторов дыхательных путей, а также влиять на периферическое звено дуги кашлевого рефлекса.
Стоит отметить, что при наличии кодеиноподобного действия Ренгалин лишен риска развития побочных эффектов, характерных для противокашлевых препаратов центрального действия.
Ренгалин обладает комбинированным действием благодаря наличию компонентов, активных в отношении острого и хронического (сухого/продуктивного) кашля. Терапевтическое действие Ренгалина проявляется в эффективном купировании дневного и ночного кашля. Ренгалин оказывает противокашлевое действие, способствует купированию кашля и инфекционного воспаления в дыхательных путях без развития вторичных бактериальных осложнений. Ренгалин является эффективным средством в лечении пациентов с кашлем при ОРВИ, остром фарингите, ларингите, ларинготрахеите, трахеите, бронхите. Пациенты имеют высокий уровень приверженности терапии.
Антигистаминные препараты (блокаторы Н1-рецепторов) первого поколения (димедрол, пипольфен, супрастин) одобрены в ряде стран как противокашлевые. Препараты этой группы способны проникать через гематоэнцефалический барьер и влиять на центральные Н1-гистаминорецепторы, вызывая седативный эффект и снижение возбудимости кашлевого центра. Эти препараты целесообразно применять и для подавления кашля, в основе которого лежит аллергический компонент, как, например, у больных с аллергическим ринитом, БА, синдромом постназального затека. Тем не менее, антигистаминные препараты не могут быть использованы в качестве эмпирической терапии в случаях хронического или неспецифического кашля, особенно у детей. Антигистаминные препараты новых поколений не обладают противокашлевыми свойствами.
Ингаляционные антихолинергические средства не входит в традиционную классификацию противокашлевых препаратов, однако известно их супрессивное влияние на кашель. Для этого предложено два потенциальных механизма: блокирование афферентного звена кашлевого рефлекса и снижение стимуляции рецепторов кашля путем влияния на мукоцилиарные факторы. Сообщается, что ингаляции ипратропия бромида (по 2 дозы аэрозоля — 40 мкг 4 раза в сутки) достоверно уменьшают дневной и ночной кашель у больных с постинфекционным кашлем. У некоторых пациентов кашель может полностью прекратиться.
Мнения относительно эффективности мукоактивных (отхаркивающих) средств для лечения кашля достаточно противоречивы. Эти препараты не обладают противокашлевыми свойствами. Сторонники их применения обосновывают тарапевтический эффект уменьшением вязкости мокроты и облегчением экспекторации. Симптоматическое применение отхаркивающих средств рекомендуется у больных ХОБЛ, при бронхоэктатической болезни для улучшения реологических свойств мокроты и облегчения ее выведения. У некоторых больных ХОБЛ и хроническим продуктивным кашлем муколитики могут уменьшать частоту обострений. Муколитическая терапия должна быть прекращена, если после четырех недель лечения никакого эффекта не отмечается. Некоторые пациенты, используя самолечение, сообщают о субъективной эффективности отхаркивающих при остром бронхите.
Демульсенты (лат. Demulcere) – средства, которые образуют пленку над слизистыми оболочками. Считается, что некоторые демульсенты проявляют противокашлевые свойства, «покрывая» («coating») кашлевые рецепторы и уменьшая их раздражение. Демульсенты – пектин, глицерин, мед и патока – являются основными составными ингредиентами различных безрецептурных микстур и леденцов от кашля.
Ингаляции местноанестезирующих средств, прежде всего, лидокаина, хорошо подходят для лечения трудно контролируемого кашля у взрослых. Они все больше используются для лечения упорного, мучительного кашля у больных с онкопатологией легких в рамках паллиативной помощи. Наряду с уменьшением кашля, ингаляции лидокаина уменьшают восприятие одышки у больных с терминальной стадией рака легкого. В редких случаях ингаляции лидокаина используются при неэффективности традиционных противокашлевых средств при хроническом кашле. Положительные свойства связаны с блокадой афферентных рецепторов дыхательных путей. Распыляемый через небулайзер, 5% раствор лидокаина используется в дозе 10-40 мг на ингаляцию 3 – 4 раза в день. Существуют рекомендации о возможном увеличении дозы до 120 мг лидокаина. Количество процедур определяется эффективностью терапии.
Весьма популярны и немедикаментозные методы лечения кашля. Методы «народной медицины» составляют прежде всего приемы отвлекающей терапии: прогревания, растирания грудной клетки, банки, горчичники, горячие ручные и ножные ванны, согревающие компрессы, другие физиотерапевтические процедуры. Широко применялись «паровые ингаляции», которые, впрочем, могут лишь усиливать кашель. К альтернативным методам относят иглорефлексотерапию, ароматерапию, фитотерапию.
К хорошо апробированным методам супрессивной терапии хронического, рефрактерного кашля относят программы поведенческой терапии («Speech and language therapy»), которые включают обучение и психологические консультации, ларингеальную гигиену и гидратацию, противокашлевую технику, дыхательные упражнения. Впервые подобные методики были предложены в конце 80-х годов прошлого столетия для лечения больных с психогенным кашлем.
Амбулаторный этап терапии состоит из 2-4 сессий. Подобная терапия пациентов с упорным кашлем является перспективным методом, и может использоваться как часть программ самопомощи (self-help management) и минимизировать нежелательные последствия чрезмерного, интенсивного кашля. После проведенного лечения отмечается значительное снижение частоты кашля, улучшается сон. В ряде исследований было показано, что редуцируется чувствительность кашлевого рефлекса.
 |
Протуссивная терапия, то есть, мобилизация и удаление мокроты из просвета бронхов, является важной составляющей оптимизации легочного клиренса. Ее необходимо проводить у больных с хроническими заболеваниями органов дыхания, основными симптомам которых являются кашель и выделение мокроты. К таким заболеваниям относятся ХОБЛ, бронхоэктазы, муковисцидоз. При их лечении важен дифференцированный подход с использованием различных мукоактивных лекарственных препаратов, методов физио- и кинезитерапии. Основная цель лечения – это облегчение выведения мокроты из просвета бронхиального дерева, что способствует облегчению кашля и улучшению субъективного состояния больных.
 |
Существуют разнообразные немедикаментозные методы улучшения легочного клиренса. В прошлом были довольно известными такие понятия как «утренний туалет бронхов», «гигиена бронхов».
К наиболее известным методам улучшения эвакуации мокроты относится постуральный (позиционный) дренаж, мануальная перкуссия и вибрация. В последние годы в пульмонологическую практику внедряются приемы активной дыхательной техники (active cycle breathing technique – ACBT): дыхание с форсированным выдохом, «хаффинг», контролируемый кашель, релаксация и контроль дыхания.
Постоянно расширяется линейка оригинальных механических устройств с различными свойствами, облегчающими эвакуацию мокроты. Доступны устройства, создающие на выдохе осцилляторные вибрации — флаттер (flutter — англ. трепетать, дрожать). Эффект вибрации помогает отделению слизи от стенок бронхов, что способствует удалению мокроты. К инновационным технологиям следует отнести аппаратуру для интрапульмональной перкуссионной вентиляции, приборы для экстраторакальной механической перкуссии.
Время для прочтения:
Примерно 4 мин.
Эта информация разъясняет, как использовать lidocaine и небулайзер для устранения кашля. Lidocaine — это местный анестетик (лекарство, которое вызывает онемение участка тела).
Небулизированный 2% раствор безконсервантного гидрохлорида lidocaine может помочь вам справиться с кашлем, если другие лекарства не помогают. При использовании небулизированного lidocaine строго соблюдайте указания вашего медицинского сотрудника.
Ваш медицинский сотрудник расскажет вам, как использовать небулизированный albuterol перед использованием небулизированного lidocaine. Не принимайте какие-либо другие лекарства до или во время приема небулизированного lidocaine, за исключением случаев, когда это рекомендует ваш медицинский сотрудник.
Вернуться к началу страницы
Получение необходимых приспособлений
Ваш медицинский сотрудник даст вам рецепт на небулизированный 2% раствор безконсервантного гидрохлорида lidocaine, стерильные шприцы и тупоконечные иглы. Получите все необходимое в аптеке Memorial Sloan Kettering (MSK).
Храните раствор lidocaine при комнатной температуре в темном месте. Комнатная температура — это 68–72 °F (20–25°C).
Вернуться к началу страницы
Инструкции
-
Подготовьте все необходимое (см. рисунок 1). Положите все на чистую плоскую поверхность, например на кухонный стол. Вам понадобятся:
- Флакон 2% раствора безконсервантного гидрохлорида lidocaine объемом 5 миллилитров (мл).
- Спиртовая салфетка.
- Стерильный шприц.
- Тупоконечная игла.
- Пустой пластиковый контейнер с навинчивающейся крышкой, например, бутылка от моющих средств. Напишите на контейнере «Бытовые медицинские иглы — не для переработки». Вы будете складывать использованные иглы и шприцы в этот контейнер. Для получения дополнительной информации ознакомьтесь с материалом Хранение и утилизация бытовых медицинских игл.
- Ваш небулайзер.
- Очки, плотно прилегающие к лицу, например очки для плавания или защитные очки.
Рисунок 1. Необходимые принадлежности
-
Убедитесь, что раствор lidocaine безопасен для использования.
- Сравните название и дозировку на этикетке лекарства с названием и дозировкой в рецепте. Если они отличаются, не используйте это лекарство.
- Проверьте срок годности на этикетке лекарства. Если срок годности лекарства истек, не используйте его.
-
Рассмотрите лекарство внутри флакона. Жидкость должна быть прозрачной и бесцветной без твердых включений (частиц). Не используйте лекарство, если:
- жидкость мутная;
- жидкость имеет какой-либо цвет;
- в жидкости присутствуют твердые частицы;
- флакон подтекает.
Если вы не можете принять лекарство по какой-либо причине, позвоните вашему медицинскому сотруднику. Возможно, вам выпишут повторный рецепт.
- Настройте небулайзер. Соблюдайте инструкции в видео Using Your Jet Nebulizer.
-
Вымойте руки.
- Если вы моете руки с мылом, намочите их теплой водой и намыльте мылом. Потрите руки друг о друга в течение как минимум 20 секунд, затем сполосните. Вытрите руки бумажным полотенцем. Закройте кран с помощью того же полотенца.
- При использовании спиртосодержащего антисептика обязательно нанесите его на всю поверхность рук. Потрите руки друг о друга до его полного высыхания.
-
Снимите колпачок с флакона (см. рисунок 2). Под ней вы увидите резиновую пробку.
Рисунок 2. Снимите колпачок с флакона
-
Протрите верхнюю часть флакона спиртовой салфеткой в течение 15–30 секунд (см. рисунок 3). Подождите пока она просохнет.
Рисунок 3. Протрите верхнюю часть флакона
- Достаньте иглу и шприц из упаковки. Прикрутите иглу к шприцу. Снимите с иглы защитный колпачок и выбросьте его.
- Введите иглу в центр резиновой пробки. Убедитесь в том, что конец иглы находится в жидкости.
-
Аккуратно потяните за поршень, чтобы набрать в шприц лекарство (см. рисунок 4). Наберите в шприц все лекарство из флакона.
Рисунок 4. Наберите раствор lidocaine в шприц
- Когда все лекарство окажется в шприце, извлеките иглу из флакона.
-
Проверьте шприц на наличие пузырьков воздуха. При их наличии:
- Держите шприц вертикально (иглой вверх).
- Осторожно постучите по стенке шприца пальцами, чтобы пузырьки воздуха поднялись в его верхнюю часть, ближе к игле (см. рисунок 5).
Рисунок 5. Постучите по стенке шприца
- Медленно нажмите на поршень, чтобы выпустить пузырьки воздуха из шприца. Будьте осторожны, чтобы не выдавить лекарство.
-
Влейте лекарство из шприца в маленький колпачок небулайзера (см. рисунок 6). Не кладите в колпачок с раствором lidocaine какие-либо другие лекарства. Поместите иглу, шприц и флакон в пластиковый контейнер для медицинских игл.
Рисунок 6. Влейте лекарство в колпачок небулайзера
-
Присоедините колпачок к небулайзеру. Используйте небулайзер, соблюдая инструкции в видео Using Your Jet Nebulizer.
- При использовании небулизированного lidocaine лучше надевать защитные очки. Очки предотвратят попадание пара в глаза.
Храните пластиковый контейнер с использованными иглами в безопасном месте. Следуйте инструкциям, приведенным в материале Хранение и утилизация бытовых медицинских игл.
Вернуться к началу страницы
После использования небулизированного lidocaine
Небулизированный lidocaine может вызвать онемение губ, языка, ротовой полости и горла. Для снижения риска удушья или прикуса языка:
- Ничего не ешьте и не пейте в течение как минимум 1 часа после использования небулизированного lidocaine. Это также касается жевательной резинки и леденцов. Вы сможете снова есть и пить, когда онемение пройдет и вы сможете глотать, как обычно.
- Оставайтесь в вертикальном положении в течение как минимум 1 часа после использования небулизированного lidocaine. Вы сможете прилечь, когда онемение пройдет и вы сможете глотать, как обычно.
Если вы ощущаете горький вкус во рту после использования небулизированного lidocaine, это нормально.
Вернуться к началу страницы
Что делать во время использования небулизированного lidocaine
Сообщайте вашим медицинским сотрудникам, что вы используете небулизированный 2% раствор гидрохлорида lidocaine. Это относится к вашим врачам, медсестрам/медбратьям, фармацевтам и стоматологам.
Такие лекарства, как lidocaine, могут вызывать нарушение крови, называемое метгемоглобинемией. Риск развития метгемоглобинемии может быть выше при наличии у вас дефицита глюкозо-6-фосфатдегидрогеназы (G6PD), проблем с сердцем или легкими.
Сообщите вашему медицинскому сотруднику, если у вас когда-либо диагностировали метгемоглобинемию.
Вернуться к началу страницы
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
- Дыхание более затруднено, чем обычно.
- У вас появилась боль или давление в груди.
- Сердцебиение неритмичное, или же быстрее или медленнее обычного.
- У вас появились проблемы с глотанием или речью.
-
У вас появились признаки аллергической реакции, например:
- сыпь, крапивница (зудящие рельефные пупырышки на коже) или зуд;
- покраснение, припухлость, шелушение кожи или волдыри;
- свист при дыхании;
- сдавленность в груди или горле;
- необычно хриплый голос (низкий и сиплый);
- отек ротовой полости, лица, губ, языка или горла.
-
У вас наблюдаются признаки передозировки lidocaine, например:
- онемение или покалывание вокруг либо внутри рта, которое не проходит;
- изменение психического состояния, например спутанность сознания, беспокойство, раздражительность или возбужденное состояние;
- тиннит (звон в ушах);
- подергивание мышц и судороги;
- учащенное дыхание;
- тошнота (ощущение подступающей рвоты) или рвота;
- синий цвет губ и пальцев;
- необычно высокое или низкое кровяное давление;
- сильная сонливость.
-
У вас появились признаки метгемоглобинемии, например:
- синий или серый цвет губ, ногтей или кожи;
- судорожные припадки;
- сильное головокружение или потеря сознания;
- сильная головная боль;
- слабость (чувство сильной усталости или ощущение, что у вас меньше сил, чем обычно).
Если у вас возникли какие-либо вопросы, обратитесь к медицинскому сотруднику, который назначил вам лекарство. Если вы являетесь пациентом центра MSK, и вам нужно обратиться к медицинскому сотруднику после 17:00, в выходные или праздничные дни, позвоните по номеру 212-639-2000.
Вернуться к началу страницы
27390 просмотров
Можно ли делать ингаляции с лидокаином при Ковид
(врач назначил 2 мл.лидокаина 2%+2 мл.физраствора через нибулайзер)
Уважаемые доктора, помогите пожалуйста решить можно ли делать ингаляции с лидокаином! очень переживаю, и возможно слишком много дней антибиотиков?
10 дней назад пропало обоняние.
Температура 37.5 держится
Сатурация 95-96%.тяжесть при дыхании, и кружится голова.
При прослушивании врач хрипов не обнаружил, только жесткое дыхание.
Назначил 2 антибиотика цефексим+азитромицин по 9 дней,
Арбидол 200 мг 3р/день, витамин С 1000мг, витамин Д 2000 мг, обильное питье + дыхательная гимнастика делаю
Кт не могу попасть.
Уважаемые посетители сайта СпросиВрача! Вы можете задать вопрос врачу онлайн по волнующей проблеме просто и без регистрации. Специалисты оказывают консультации круглосуточно. Попробуйте!
Терапевт
Здравствуйте.
Какие жалобы на данный момент?
А вообще ингаляции не показаны при ковиде
Педиатр, Терапевт, Врач скорой помощи
Здравствуйте Ульяна. Да есть такой опыт ингаляций с лидокаином, как Вы и описали. Помогает действительно.Если решите делать КТ следует подготовится. Перед КТ принять капсулу витамина Е и выпить стакан сока (гранатового или вишневого). После КТ на 2-3 дня такой же комплекс для снижения лучевой нагрузки.
С уважением, доктор медицинских наук, профессор. Здоровья и удачи.
Терапевт
Здравствуйте. Ингаляции при коронавирусной инфекции не рекомендованы, т.к. могут ухудшить течение заболевания, способствую распространению коронавируса в нижние отделы дыхательных путей. Для антибиотиков показаний на основании клинической картины у Вас нет. Сдайте клинический анализ крови, СРБ, чтобы можно было исключить наличие бактериальной инфекции. В остальном с лечением согласна.
Терапевт
Здравствуйте, Ульяна.
Ингаляции при ковиде не назначаются!
Вопрос об антибиотикотерапии решается после сдачи общего анализа крови, Срб, прокальцитонина.
В остальном лечение хорошее.
Всего доброго вам!
Терапевт
Здравствуйте!
Ингаляции при короновирусной инфекции не рекомендованы. Это может способствовать распространению инфекции вглубь лёгочной ткани и утяжелять течение заболевания.
С лидокаином тем более их делать не нужно.
Если у Вас сухой кашель достаточно обильного тёплого питья: клюквенный морс, шиповник.
Можно минеральную воду Славянская или Нагутская.
Курс лечения у Вас был более чем Достаточный двумя антибиотиками.
Если кашель досаждает добавить Омнитус 1 т 3 раза в сутки на 7 дней.
На область грудной клетки пластырь с Вольтареном.
Терапевт, Нефролог
Добрый день! Ингаляции с лидокаином не относится к традиционной терапии Ковид-инфекции. Не надо рисковать тем, что не проверено официальной медициной.
У вас симптоматика легкого течения. Азитромицин принимается при Ковиде 5 дней, затем смена на другой антибиотик, если ваш врач посчитал антибиотики обоснованными в вашем случае. Чтобы понимать глубину проблемы, надо сдать анализы крови (клинический и биохимию+СРБ и Д-димер), поскольку сама температура в 37,5*С может быть в следствие астении из-за ОРВИ, а не от бактериального инфицирования. При бактериальной пневмонии, при которой уже не обойтись без антибактериального лечения, температура очень высокая, от 38+, в том числе у тех пациентов, у которых она может не повышаться при ОРВИ.
Пульмонолог, Терапевт
Здравствуйте. Мне абсолютно не понятно зачем вам ингаляции с лидокаином — это из разряда каких-то «новых» методик, которые не применяются в обычной жизни. В вашем случае ингаляции эти не нужны. Можно делать ингаляции с беродуалом и лазолваном 2 раза в день 7 дней
Пульмонолог, Терапевт
А так же арбидол—он принимается по 200мг 4 раза в день 7 дней, 2 антибиотика вам не нужно использовать. Достаточно одного — азитромицин 500мг 1 раз в день 6 дней
Оцените, насколько были полезны ответы врачей
Проголосовало 139 человек,
средняя оценка 1.9
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Здравствуйте. Приняв во внимание комментарии и некоторую критику коллег на мой подход в лечении Ковид , а именно ингаляционный способ введения лидокаина с помощью небулайзера, решил привести научные доказательства эффективности данного метода лечения.
И так я могу привести не одну, а целых 3 научных подхода.
Первый научный подход : Это то что Я Нашел взаимосвязь между всеми препаратами которые в той или иной степени обладают положительным действием в лечении ковид. (то есть метотрексат, дексаметазон, анаприлин, гидроксихлорохин, калетра, лидокаин и как оказалось еще и гепарин обладают одними и тем же свойствами – ингибирование фосфолипазы А2). Одна особенность всех этих препаратов , то что они ингибируют один и тот же фермент-фермент фосфолипазу А2
Буду представлять вам статьи
Статья где написано , что гидроксихлорохин и дексаметазон ингибиторы фосфолипазы А2.
https://amt-apteka.ru/mechanism/5040.html
Статья где указано , что гидроксихлорохин снижает активность фосфолипазы А2.
https://www.lsgeotar.ru/gidroxikhlorokhin-16769.html
Статья где указано , что дексаметазон подавляет активность фосфолипазы А2.
https://www.lsgeotar.ru/dexametazon-14812.html
Представляю статью ученых о эффективности пропранолола он же анаприлин при лечении ковид. Ученые из Италии и Австралии провели международное исследование, в ходе которого нашли новое лекарство для лечения коронавируса пропранолол.
https://yandex.ru/turbo/medikforum.ru/s/health/108231-nazvano-lekarstvo-ot-davleniya-kotoroe-effektivno-dlya-lecheniya-koronavirusa-covid-19.html
Теперь сами логически подумайте как может препарат который не относится ни к противовирусным ни к иммуномодуляторам ни к антибиотикам и не к антикоагулянам может лечить коронавирус. Препарат который совершенно не имеет отношение к вирусу Ковид, значит понятно что у него должно быть какое то свойство и это свойство нужно брать за основу.
И так представляю вам презентацию лекции , где на 18 слайде указывается на то , что пропарнолол — анаприлин ингибитор фосфолипазы наряду с глюкокртикостероидами.
http://www.myshared.ru/slide/208572/
Так же представляю всем известную инструкцию к анаприлину , где в фарамкодинамике указывается , что препарат снижает внутриклеточное поступление кальция.
https://www.lsgeotar.ru/anaprilin-16905.html
А вот следующая статья где отмечается что для активности фосфолипазы А2 требуется Ca 2+ , значит опосредовнно анаприлин снижая внтуриклеточное поступление Ca 2+ ингибирует фосфолипазу А2). Теперь понятно почему анаприлин при международном исследовании показал свою эффективность , а именно за счет , того что он блокирует кальциевые каналы и этим подавляет фермент фосфолипазу А2.
https://ru.qaz.wiki/wiki/Phospholipase_A2
Теперь представляю следующую статью где написано : Фосфолипаза А-2 участвует в синдроме острых респираторных нарушений у морских свинок и кроликов. После инъекций Фосфолипазы А-2 в ткани легких выявлено достоверное увеличение неэтерифицированных жирных кислот и лизофосфати-дилхолина. Содержание их уменьшается при применении ингибиторов сериновых протеаз параллельно уменьшению секреции Фосфолипазы А-2 в астроцитах и нейтрофилах.
https://studref.com/327336/meditsina/diagnosticheskoe_znachenie_fosfolipazy_klinicheskoy_biohimii
А вот инструкция к препарату калетра где указывается , что он явялется ингибитором протеаз.
https://yandex.ru/health/apteki/product/72310?utm_source=yandex&utm_medium=search&utm_campaign=yandex-searchster&utm_content=wizard-drugs&saas_webreqid=1606246147826386-681306073550081661800330-prestable-app-host-sas-web-yp-77
А вот статья микробиологов , где говорится следующее- (SARS-CoV-2 имеет сериновую протеазу, в то время как калетра – ингибитор аспартатной протеазы ВИЧ-1, нацеленный на ядро протеазы – аминокислотную последовательность Asp25 Thr26 Gly27. Возможно, что за счёт неспецифического ингибирования протеолиза „Калетра“ (а также некоторые другие заявленные ингибиторы протеаз , например, индинавир) угнетают и ферменты коронавируса . Получается калетра так же опосредованно ингибируют фосфолипазу А2.
https://habr.com/ru/post/497934/
Следующая статья про гепарин , где указывается , что гепарин, ингибирует связывание ФЛА2 с межфазной поверхностью путем блокирования анионного участка связывания фермента. Думаю в этом его действии и наблюдается положительный эффект у стационарных больных с Ковид, которые его получают.
https://zinref.ru/000_uchebniki/02800_logika/011_lekcii_raznie_31/979.htm
Вот ссылка на исследование про лидокаин , где говорится что лидокаин является эффективным ингибитором фосфолипазы А2.
https://cyberleninka.ru/article/n/antifosfolipaznye-svoystva-lidokaina-i-ego-primenenie-v-kompleksnoy-terapii-ostrogo-pankreatita/viewer
Я представил вам доказательства того что , все препараты которые обладают тем или иным положительным действием при лечении ковид их всех объединяет одно , все они ингибируют фермент фосфолипазы А2 , который участвует в синдроме острых респираторных нарушений.Это был первый научный подход-одно общее свойство.
Второй научный подход Объясняю действие ингаляционного метода лечения лидокаином : Фосфолипиды сурфактанта альвеол легкого – являются субстратом (то есть специфическим веществом) для фосфолипазы А2,. Поэтому, чем больше фосфолипидов в альвеолах легких , тем больше под действием фосфолипазы А2 из него вырабатывается токсичных провоспалительных веществ (лейкотриены, простагландины, тромбоксаны и др.) и тем более выражены воспалительные и деструктивные процессы в лёгких. Лидокаин ингибируя Фосфолипазу А 2 уменьшает его взаимодействие с фосфолипидами сурфактанта, поэтому уменьшает воспалительный процесс.
Теперь третий научный подход . Привожу доводы из статьи доктора медицинских наук профессора Тагановича и Головач. Статья называется «Роль фосфолипаз А 2 в патологии легких» .
http://rep.bsmu.by/bitstream/handle/BSMU/5271/%D0%A0%D0%BE%D0%BB%D1%8C%20%D1%84%D0%BE%D1%81%D1%84%D0%BE%D0%BB%D0%B8%D0%BF%D0%B0%D0%B7.Image.Marked.pdf?sequence=1&isAllowed=y
Цитирую «ФЛА2 рассматривают как один из патогенетических факторов формирования ряда заболеваний: ревматоидного артрита, атеросклероза. В последние годы появились сведения о причастности этого фермента к патологии легких. Особый интерес представляет патогенетическая цепь «сФЛА2 –острый респираторный дистресс синдром (ОРДС) – сурфактант легких» Как известно Острый респираторный дистресс синдром и является основной причиной смертей при Ковид. И еще заметьте там говорится , что фосфолипаза а2 играет роль в ревматолидном артрите , как известно гидроксихлорохин , метотрексат , дексаметазон используется для лечения этого заболевания)
Следующее исследование под названием Антифосфолипазные свойства лидокаина.
https://cyberleninka.ru/article/n/antifosfolipaznye-svoystva-lidokaina-i-ego-primenenie-v-kompleksnoy-terapii-ostrogo-pankreatita/viewer
Цитирую « Исследования последних лет показали, что лидокаин является эффективным ингибитором фосфолипазы А2.Подобные свойства представляют определенный интерес при лечении заболеваний с выраженным воспалительным синдромом.Лидокаин ингибируя фосфолипазу А2 уменьшает деструктивное действие энзима на мембраны клеток и значительно снижает высвобождение арахидоновой кислоты – предшественника основных медиаторов воспаления в патологическом очаге.
Теперь обращусь к врачам которые писали критику требуя научное доказательство: до сегодняшнего дня для лечения ковид использовали –ингавирин, амиксин, нобазит, арбидол,арпефлю, грипферон, гринферон, осельтамивир, триазавирин, трекрезан, цефтриаксон, цефотаксим,цефепим, азитромицин, амоксициллин,кларитромицин, левофлоксацин, ципрофлоксацин, меропенем, витамины и многое другое, и что интересно большинство из этих препаратов почти одновременно во время болезни. Если все это одномоментно использовать никакой коронавирус и не нужен от них только можно ухудшить здоровье. Скажите на какой из этих препаратов есть научное доказательство эффективности, и прочтите противопоказания всех этих препаратов и противопоказание моего метода , увидите что в первом случае их будет в сотни раз больше.
И если вам в качестве доказательств, не достаточны мои наблюдения на данном методе лечения за более уже чем 60 больными, положительные отзывы тех кто применял данную методику , приведенные мои научные доказательства, то назначьте сами определенной группе больных , этот метод лечения и вы сами почувствуете разницу. Тем более данные ингаляции с лидокаином в терапии всегда проводили и проводят при лечении сухого кашля, трахеобронхитов и ларингитов, точно в такой же дозе который я описываю.
Я конечно не предлагаю отказаться от стандартного лечения. Вы же назначаете вдобавок к основному лечению противокашлевые препараты –АЦЦ, Лазолван и другие. Если доводы вам не достаточны считайте это тоже лечением кашля и только с этой целью назначьте и вы займете мою позицию буквально через 3 дня.
Способ лечения:
Лидокаина раствор 2% 2 мл разбавить с 2 мл 0,9 % раствор Nacl (физиологический раствор) и проводить ингаляции с помощью небулайзера -3 раза в день (глубоко вдыхая и выдыхая носом) . Так же можно использовать Лидокаин в виде геля или спрея смазывая полость носа через каждые 3 часа.
Спасибо и здоровья всем